Система крові — це поняття, яке об’єднує власне кров, органи кровотворення і кроворуйнування. В процесі онтогенезу кількісні і якісні параметри, які характеризують стан системи крові, зазнають значних змін.
Розвиток гемопоетичної системи у людини починається рано, відбувається різною інтенсивністю, зі зміною переважної локалізації кровотворення у різні естаційні терміни. У періоді внутрішньоутробного розвитку топографічно южна виділити чотири етапи гемопоезу: мезобластичний, печінковий, елезінковий та кістковомозковий (рис. 42).
Мезобластичний етап кровотворення виникає в жовтковому мішку, стеблі ;оріона приблизно наприкінці 2-го — на початку 3-го тижня гестації. З іериферичних клітин жовткового мішка утворюються судини, а з центральних — гемопоетичні клітини. Останні мають овальну форму, великі розміри (до 30 лкм), базофільну цитоплазму, ядро ніжно-сітчастої структури, що містить ідерця. У цих клітинах поступово накопичується гемоглобін. За зовнішнім шглядом вони подібні до мегалобластів, і їх називають примітивними гритробластами. З 6-го тижня гестації в крові ембріона зустрічаються клітини 5ез ядра — мегалоцити.
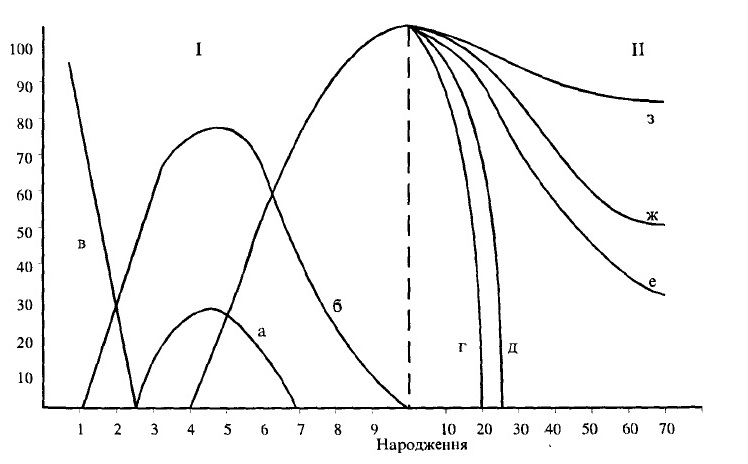
Рис. 42. Локалізація кровотворення в анте- і постнатальному періодах.
І – антенатальний період, міс.; II – постнатальний період, роки; а – селезінка; б – печінка; в – жовтковий мішок; г – гомілка; д – стегно; є – ребра; ж – грудина; з – хребці.
Хоча в мезобластичному періоді кровотворення відмічається переважно еритропоез, проте в цьому періоді можна виявити клітини-попередниці всіх гемопоетичних паростків, включаючи поліпотентні стовбурові клітини. Так, при культивуванні жовткового мішка 7-9-денної гестації утворюються типові моноцитомакрофагальні, еритроїдні, мегакаріоцитарні, гранулоцитарні та змішані колонії. Ці дані вказують, що в жовтковому мішку є клітини, здатні диференціюватися в різних гемопоетичних напрямках.
Починаючи з 8-го тижня гестації, кровотворні острівці в жовтковому мішку починають регресувати, а до 12-15-го тижня з крові зникають мегалобласти.
Печінковий етап гемопоезу виникає з 5-го тижня гестації, і в терміні 3-6 міс. гестації печінка є головним гемопоетичним органом. Печінка також є місцем утворення еритропоетину.
Спочатку в печінці відбувається інтенсивний еритропоез — до 9-10-го тижня гестації до 93,4% ядерних клітин складають примітивні еритробласти. Однак поступово останні заміщуються вторинними еритробластами, і до 32-го тижня гестації еритроїдні клітини складають 40%. У фетальній печінці 6-7-тижневої гестації еритрокаріоцити складають 90,3%, при цьому 24,6% із них — мегалобластичні елементи. Зі збільшенням термінів гестації (22-27-й тиждень) кількість еритроїдних елементів знижується до 80,3%, при цьому мегалобластичні клітини складають лише 1,3%.
У періоді 6-7 тижнів гестації в печінці також виявляються клітини нейтрофільного ряду, представлені, в основному, промієлоцитами та мієлоцитами, і їх вміст до 27-тижневого терміну гестації залишається незмінним (близько 1%). Вміст зрілих нейтрофілів спочатку низький (близько 0,15%), але в міру збільшення термінів гестації зростає. В терміни 6-7 тижнів гестації в ембріональній печінці також виявляються еозинофіли, базофіли, моноцити, макрофаги та Цегакаріоцити, вміст яких, за винятком макрофагів та мегакаріоцитів, поступово збільшується до 22-27-тижневого терміну гестації. Починаючи з 8-9-тижневого терміну, виявляється 0,14% лімфоцитів, число яких збільшується, і при 22-27-тижневому гестаційному терміні вони складають 10%. При 8-тижневій гестації до 90% лімфоцитів належать до пре-В-клітин, визначаються В-лімфоцити, що несуть поверхневі IgM, а потім приблизно у віці 11 тижнів з’являються клітини, на поверхні яких визначаються IgG та IgA. До 14 -тижневого терміну гестації відсоток клітин, що циркулюють в крові і мають кожен клас рецепторів, є таким, як у дорослих, однак здатність цих фетальних клітин синтезувати й секретувати імуноглобуліни з’являється лише До 20-го тижня. Крім того, в періоді печінкового гемопоезу (6-27 тижнів гестації) визначається 3-5% недиференційованих бластів. При клонуванні у напівтвердому живильному середовищі суспензії гемопоетичних клітин, отриманих з фетальної печінки, було встановлено, що уже в ранні терміни гестації (6-7 тижнів) утворюються клітинні агрегати. Кількість мієлоїдних клітин-попередниць є найвищою при вивченні суспензії клітин печінки 9- та 21- тижневих термінів гестації (у кілька разів більший, ніж у кістковому мозку людини). Як зазначають автори, при першому збільшенні (9 тижнів) Реважають колонії над кластерами, мієлопоез має моноцитомакрофагальний Рактер, спостерігається деяка активність клітин-попередниць еритропоезу.
При другому (21 тиждень) — переважає кластероутворення, в агрегатах, в основному, визначаються мієлобласти та промієлоцити, іноді зрілі гранулоцити; спонтанний еритропоез відсутній.
Починаючи з 18-20-го тижня гестації, гемопоетична активність печінки поступово зменшується, до моменту народження дитини вона припиняється, хоча упродовж першого тижня постнатального життя можуть виявлятися поодинокі гемопоетичні елементи (див. рис. 2).
Гемопоез у селезінці виникає з 12-го тижня гестації. Спочатку в ній визначається грануло-, еритро- та мегакаріоцитопоез. З 15-го тижня гестації з’являються В-лімфоцити. У віці 19-25 тижнів внутрішньоутробного розвитку 85% клітин селезінки мають лімфоїдне походження, з’являються лімфоцити з внутрішньоклітинним вмістом IgG та IgM. При культивуванні клітин селезінки плодів 18-24-тижневого віку в напівтвердому середовищі Ховелла встановлено, що в культурах клітин селезінки переважають моноцито-макрофагальні колонії (80%); відносний вміст комітованих стовбурових клітин мієлоїдного ряду в 5 разів більший, ніж у кістковому мозку дорослої людини. Гемопоез у селезінці досягає свого максимуму до 4-го місяця гестації, а потім убуває і припиняється у віці 6,5 місяців внутрішньоутробного розвитку.
Скорочення плацдарму екстрамедулярного гемопоезу збігається з появою перших ознак кістковомозкового кровотворення. Воно виникає приблизно з 4-го місяця гестації. Спочатку кістковий мозок виникає у тілах хребців у плода довжиною 95 мм. У плодів 11-14 тижнів гестації у клубовій кістці визначаються незрілі гемопоетичні клітини та еритроцити; через 23-27 тижнів виявляються елементи всіх трьох паростків кровотворення на всіх стадіях розвитку. У віці 13-14 тижнів внутрішньоутробного розвитку з’являються перші осередки кровотворення в діафізах плечової та стегнової кісток. Серед кістковомозкових елементів визначаються клітини мієлоїдного та мегакаріоцитарного рядів. У віці 12-20 тижнів гестації у плода серед лімфоїдних елементів переважають пре- В-клітини. У міру розвитку скелета роль кістковомозкового кровотворення зростає, через 30 тижнів кістковий мозок представлений усіма гемопоетичними клітинами, він стає головним джерелом утворення кров’яних клітин.
У пренатальному періоді весь кістковий мозок є червоним. З 32-тижневого віку всі проміжки кісткової тканини заповнені гемопоетичною тканиною, тобто об’єм кісткового мозку дорівнює об’єму гемопоетичних клітин. До моменту народження дитини кровотворення практично повністю обмежене кістковим мозком.
Отже, у різні терміни гестації гемопоез має різну органну локалізацію, і деякі періоди кровотворення відбувається одночасно в різних органах. Припускають, що при зміні переважної органної локалізації кровотворення однакові стовбурові клітини не переміщуються з одного органа в інший, а відбувається проліферація на новому місці іншої стовбурової клітини. Було встановлено, що вміст клітин-попередниць грануломоноцитопоезу в 120 разів, а еритроїдних — в 50 разів більший в крові 12- 19-тижневих ембріонів, ніж число цих елементів у дорослих людей. Вважають, що різниці в числі й активності клітин-попередниць на різних стадіях розвитку організму підтверджують концепцію про заселення кісткового мозку, що розвивається, циркулюючими стовбуровими клітинами.
У різні терміни внутрішньоутробного розвитку дитини в крові визначаються клітини, що мають різне органне походження. Найбільш ранніми клітинами є еритроїдні. Серед останніх можна виділити три генерації — примітивні, первинні та дефінітивні.
У 6-тижневого ембріона переважають низькогемоглобінізовані мікроцити печінкового походження. Поряд з ними зустрічаються мегалоцити, які складають близько 20% від усієї еритроїдної популяції та, вірогідно, є продуктом мезобластного кровотворення. На 7-8-му тижні гестації з’являється нормоцитарна, достатньо гемоглобінізована популяція еритроцитів, яка, напевне, є другою генерацією печінкового кровотворення. У цьому періоді мегалоцити складають менше 5%, що пов’язано з регресією мезобластичного кровотворення. Третя генерація еритроцитів, що виникає на 9-10-му гестаційному тижні, характеризується більшою концентрацією гемоглобіну.
Після народження у дитини, особливо в перші місяці життя, гемопоез відбувається в кістковому мозку всіх кісток. Маса кісткового мозку у новонародженого становить 1,4% маси його тіла і весь кістковий мозок червоний — найбільш активний в гемопоезі. Після 4 років спостерігається поступове перетворення червоного кісткового мозку в жовтий, який складається із жирових клітин і припиняє активну функцію гемопоезу (рис. 43).
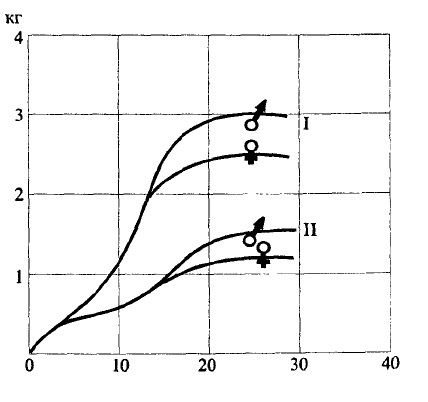
Рис. 43. Зміни маси всього кісткового мозку і червоного кісткового мозку в залежності від віку і статі.По осі абсцис – вік, роки; по осі ординат – маса всього кісткового мозку (І)
В період статевого дозрівання (12- 15 років) кровотворення зберігається тільки в кістковому мозку плоских кісток, ребер, в тілах хребців, в проксимальних кінцях плеча, передпліччя і стегнової кістки. У дорослої людини маса кісткового мозку становить 4,6% маси тіла, але червоний кістковий мозок становить лише половину (близько 50%) його загальної маси. Причому після 30 років гемопоез відбувається тільки в кістковому мозку ребер, тіл хребців і грудної кістки.
Для дітей раннього віку характерна функціональна лабільність кровотворної системи, і існує можливість повернення до ембріонального типу кровотворення під впливом будь-яких несприятливих факторів. При цьому вогнища кровотворення з’являються в печінці, селезінці і лімфатичних вузлах. Це пов’язують з тим, що у дітей раннього віку відсутні резерви до збільшення кровотворення, оскільки найбільш активний гемопоетичний об’єм кісткового мозку дорівнює загальному об’єму кісткового мозку. Крім того, під впливом ендо- і екзогенних факторів можлива поява в кістковому мозку мієлоїдної та лімфоїдної метаплазії. Останнє пов’язане з відносно більшою кількістю у дітей, ніж у дорослих, недиференційованих клітин, які легко перетворюються в клітини мієло- або лімфоїдного ряду. Це необхідно пам’ятати при оцінці результатів дослідження системи крові у хворих дітей.
У дітей раннього віку спостерігається також висока регенераторна здатність клітин крові.
В абсолютних значеннях кількість крові у дітей значно менша, ніж у дорослих, і становить відповідно 0,5 і 4-6 л. Але відносна кількість крові по відношенню до маси тіла у дітей більша, ніж у дорослих (табл. 37). Так, у новонароджених маса крові по відношенню до маси тіла становить в середньому 14%), у дітей грудного віку — 11%, а у дорослих 7%. Більш великий відносний об’єм крові у дітей забезпечує значно вищий рівень обміну речовин у їх організмі.
Таблиця 37. Кількість крові і плазми у дітей різного віку
| Вік | Абсолютна кількість, мл | Відносна кількість, % від маси тіла | ||
| кров | плазма | кров | плазма | |
| При народженні | 418 | 180 | 14 | 4,7 |
| 0-3 міс. | 359 | 213 | ||
| 4-6 міс. | 487 | 273 | 8,0-8,2 | 4,8-4,9 |
| 7-9 міс. | 574 | 338 | ||
| 10-12міс. | 623-676 | 379-426 | ||
| 2-3 роки | 674-956 | 395-571 | ||
| 4-7 років | 1080-1832 | 625-1106 | 7,0-8,5 | 4,2-5,2 |
| 8-11 років | 1902-2657 | 1082-1621 | ||
| 12-14 років | 2682-3624 | 1495-2186 | 7,6-9,4 | 4,2-5,2__ J |
В’язкість крові на момент народження вища порівняно з дорослими. Але вже протягом першого тижня вона знижується і досягає величин дорослих.
В’язкість крові значно впливає на швидкість осідання еритроцитів (ШОЕ). По відношенню до в’язкості крові ШОЕ має зворотну залежність. Зокрема, у новонароджених ШОЕ становить 0-2 мм/год, у грудних дітей — 2-4 мм/год, у дітей старшого віку — 4-10 мм/год (табл. 38). ШОЕ вважається прискореною, якщо її величина перевищує 14 мм/год.
Таблиця 38. Показники ШОЕ (М±ш) у здорових дітей різного віку
| Вік | ШОЕ, мм/год |
| 1 год. | 2,5±0,9 |
| 1 день | 2,5±1,4 |
| 2 дні | 2,8±1,5 |
| 3 дні | 2,6±1,4 |
| 4 дні | 2,3±1,3 |
| 5 днів | 2,6±1,5 |
| 6 днів | 2,7±1,4 |
| 7 днів | 2,7±1,6 |
| 8 днів | 3,3±1,8 |
| 9-15 днів | 4,0±2,1 |
| 1 міс. | 5±2 |
| 2 міс. | 6±2 |
| 3-12 міс. | 7±3 |
| 2-9 років | 8±3 |
| 10 років | 5±3 |
| 11 років | 7±3 |
| 12-15 років | 8±3 |
Гематокрит (відношення об’єму форменних елементів крові до об’єму плазми) у дітей при народженні дорівнює 55%, тобто він вищий, ніж у дорослих (40-45%). У подальшому величина гематокриту поступово знижується і наприкінці періоду новонародженості становить 42%. У дітей грудного віку величина гематокриту дорівнює 35% і до 15 років ця величина досягає показника у дорослих. Більш високий гематокрит у новонароджених обумовлений високою концентрацією еритроцитів і більшим середнім об’ємом окремих еритроцитів.
На момент народження дитини і в перші дні життя pH крові зміщена в кислу сторону порівняно з дорослими і знаходиться в межах 7,13-7,23, тоді як У Дорослих — 7,35-7,40. Протягом перших 3-5 діб після народження величина PH досягає цифр, близьких до таких у дорослих. Ацидоз у дітей в перші дні після народження є метаболічним, він обумовлений утворенням недоокислених продуктів обміну речовин. Важливо підкреслити, що протягом всього періоду дитинства зберігається незначний компенсований ацидоз (знижена величина буферних систем). Він поступово зменшується в міру росту і розвитку дітей.
Нормальний склад периферичної крові у дітей різного віку представлений в табл.39.
Таблиця 39. Нормальний склад периферичної крові дітей різного віку (зведені дані літератури)
| Вік | Еритро
цити, • 10*2 в 1 л |
Гемо
глобін, г/л |
Лейкоцити, •10» в 1 л | Лейкоцитарна формула, % | |||||
| нейтро
філи |
лімфо-
фити |
моно
цити |
еозіно-
філи |
базо
філи |
ШОЕ,
мм/го д |
||||
| 2-4 тиж. | 5,31 | 170 | 10,25 | 26 | 58 | 12 | 3 | 0,5 | 6 |
| 1-2 міс. | 4,49 | 142,8 | 12,1 | 25,25 | 61,25 | 10,3 | 2,5 | 0,5 | 6 |
| 2-3 міс. | 4,41 | 132,6 | 12,4 | 23,5 | 62,5 | 10,5 | 2,5 | 0,5 | 6 |
| 3-4 міс. | 4,26 | 129,2 | 11,89 | 27,5 | 59 | 10 | 2,5 | 0,5 | 5 |
| 4-5 міс. | 4,45 | 129,2 | 11,7 | 27,5 | 57,75 | 10 | 2,5 | 0,5 | 6 |
| 5-6 міс. | 4,55 | 132,6 | 10,9 | 27 | 58,5 | 11,5 | 3 | 0,5 | 7 |
| 6-7 міс. | 4,22 | 129,2 | 10,9 | 25 | 60,75 | 10,5 | 3 | 0,25 | 6 |
| 7-8 міс. | 4,56 | 130,9 | 11,58 | 26 | 60 | 10 | 2 | 0,5 | 7 |
| 8-9 міс. | 4,58 | 127,5 | 11,8 | 25 | 62 | 11 | 2 | 0,5 | 8-7 |
| 9-10 міс. | 4,79 | 134,3 | 12,3 | 26,5 | 61,5 | 10 | 2 | 0,5 | 8-7 |
| 10-1 Іміс. | 4,69 | 125,8 | 13,2 | 31,5 | 57 | 9 | 1,5 | 0,25 | 6 |
| Нміс-Ір. | 4,67 | 129,2 | 10,5 | 32 | 54,5 | 9,5 | 1,5 | 0,5 | 7 |
| 1-2 р. | 4,82 | 127,5 | 10,8 | 34,5 | 50 | 11,5 | 2,5 | 0,5 | 8-7 |
| 2-3 р. | 4,76 | 132,6 | 11 | 36,5 | 51,5 | 11,5 | 1,5 | 0,5 | 8-7 |
| 3-4 р. | 4,83 | 129,2 | 9,9 | 38 | 49 | 10,5 | 2 | 0,5 | 8 |
| 4-5 р. | 4,89 | 136 | 10,2 | 45,5 | 44,5 | 9,5 | 1 | 0,5 | 8 |
| 5-6 р. | 5,08 | 139,4 | 8,9 | 43,5 | 46 | 10 | 0,5 | 0,25 | 8 |
| 6-7 р. | 4,89 | 136 | 10,6 | 46,5 | 42 | 9,5 | 1,5 | 0,5 | 10 |
| 7-8 р. | 5,1 | 132,6 | 9,98 | 44,5 | 45 | 9 | 1 | 0,5 | 10 |
| 8-9 р. | 4,84 | 137,7 | 9,88 | 49,5 | 39,5 | 8,5 | 2 | 0,5- | 10 |
| 9-10 р. | 4,9 | 136 | 8,6 | 51,5 | 38,5 | 8 | 2 | 0,25 | 10 |
| 10-11 р. | 4,91 | 144,5 | 8,2 | 50 | 36 | 9,5 | 2,5 | 0,5 | 8 |
| 11-12 р. | 4,83 | 141,1 | 7,9 | 52,5 | 36 | 9 | 2 | 0,5 | 8 |
| 12-13 р. | 5,12 | 132,4 | 8,1 | 53,5 | 35 | 8,5 | 2,5 | 0,5 | 8 |
| 13-14 р. | 5,02 | 144,5 | 8,3 | 56,5 | 32 | 8,5 | 2,5 | 0,5 | 8 |
| 14-15 р. | 4,98 | 146,2 | 7,65 | 60,5 | 28 | 9 | 2 | 0,5 | 8 |
Периферична кров у здорових новонароджених характеризується підвищеною кількістю еритроцитів і гемоглобіну. Кількість еритроцитів при народженні становить 5-7#1012 в 1 л і в подальшому зменшується до 4-4,5*1012 в 1 л протягом 3-6 міс. життя. Рівень гемоглобіну на момент народження досягає 180-210 г/л. Починаючи з 2-го дня життя дитини, рівень гемоглобіну зменшується і наприкінці першого місяця становить в середньому 145 г/л, продовжуючи зменшуватись протягом 6 міс. і досягаючи мінімальних величин (120-125 г/л) на 7-му місяці. У подальшому рівень гемоглобіну поступово підвищується і в 15 років становить 130-140 г/л.
Збільшену кількість еритроцитів і високий рівень гемоглобіну у дітей при народженні пов’язують з гіпоксією, яка виникає в період внутрішньоутробного розвитку.
Інша фундаментальна властивість, що заслуговує на обговорення, — це наявність великої кількості фетального гемоглобіну (HbF), порівняно з материнською кров’ю. У дітей перших місяців життя переважає фетальний гемоглобін (HbF), який становить в середньому 70% і тільки 30% «дорослого» гемоглобіну (НЬА). Починаючи з перших тижнів життя дитини відбувається різке збільшення синтеза НЬА, тоді як синтез HbF знижується (приблизно на 3% за тиждень) і до 6-місячного віку кількість HbF не перевищує 3%, а НЬА складає 95-98%. Фетальний гемоглобін (HbF) має а- і у-ланцюги, в 136- положенні поліпептиду перебувають гліцин та аланін. Співвідношення а- і у- ланцюгів у зародка складає 1/3, у новонародженого — 7/3, у дорослого — 2/3. Особливістю HbF є те, що він має високу резистентність до лугів і досить легко зв’язує кисень, але дуже важко віддає його тканинам. Тому транспортна функція HbF виражена недостатньо. Його кількість зменшується тільки в кінці першого місяця життя.
Для еритроцитів новонароджених характерний більш високий вміст гемоглобіну і це сприяє більш високому кольоровому показнику, який може перевищувати 1,1, вказуючи на гіперхромію еритроцитів.
Для еритроцитів новонароджених властиві якісні ознаки, які відрізняють їх від еритроцитів дорослих. Так, для еритроцитів у дітей перших місяців життя характерні анізоцитоз (різні розміри еритроцитів — в межах 3-13 мкм), пойкілоцитоз (різна форма еритроцитів), поліхроматофілія (різне забарвлення еритроцитів), а також збільшена кількість ретикулоцитів (молодих ядровмісних форм еритроцитів). Кількість ретикулоцитів у новонароджених знаходиться в межах 8-40 клітин на 1000 зрілих еритроцитів.
Середня тривалість життя еритроцитів у дітей в періоді новонародженості менша, ніж у дорослих. У дітей на 2-3-й день життя вона становить 12 днів, а наприкінці першого року життя — приблизно така ж, як і у дорослих, тобто в середньому 120 днів.
Осмотична резистентність еритроцитів у дітей залежить від віку. Так, у новонароджених початок гемолізу спостерігається при більш високих концентраціях хлорида натрію, ніж у дітей грудного віку та дорослих, а закінчення гемолізу — навпаки, відбувається при більш низьких концентраціях (табл. 40).
При народженні у дітей спостерігається фізіологічний лейкоцитоз. Кількість лейкоцитів в периферичній крові на першу добу життя знаходиться в межах 1-33*109 в 1 л, а потім їх кількість зменшується і наприкінці першого року життя становить 8-9*109 в 1 л.
Таблиця 40. Осмотична резистентність еритроцитів у дітей
| Вікова група | Концентрація хлорида натрію, % | |
| Початок гемолізу (верхня межа резистентності) | Закінчення гемолізу (нижня межа резистентності) | |
| Новонароджені Діти грудного віку Діти дошкільного віку Діти старшого віку і дорослі | 0,48-0,52 0,24-0,30 0,46-0,50 0,24-0,32 0,46-0,48 0,26-0,36 0,44-0,48 0,28-0,36 | |
Важливою, з клінічної точки зору, особливістю є співвідношення кількості нейтрофілів і лімфоцитів в периферичній крові протягом всього дитинства. Так, при народженні у дітей в периферичній крові знаходиться 60-65% нейтрофілів і 25-30% лімфоцитів, але вже починаючи з 2-го дня життя зменшується кількість нейтрофілів і збільшується кількість лімфоцитів. На 4-5-й день життя спостерігається так званий перший перехрест, коли кількість нейтрофілів і лімфоцитів вирівнюється і дорівнює в середньому 40-45% (рис. 44).
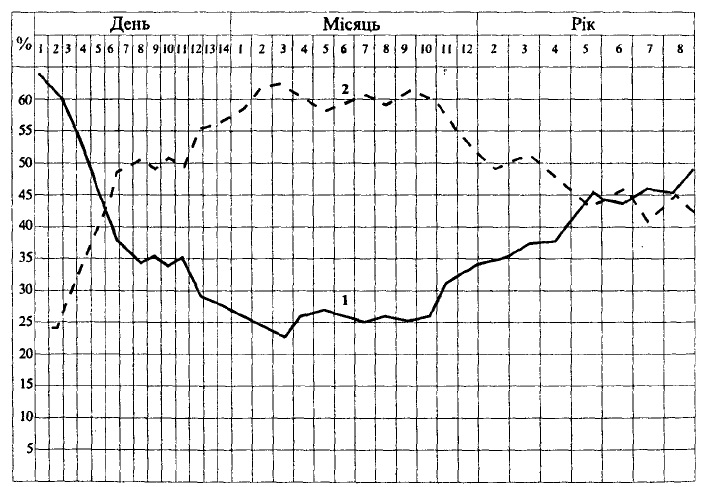
Рис. 44. Кількість нейтрофілів (1) і лімфоцитів (2) в периферичній крові (в % у різні вікові періоди дитинства).
Наприкінці першого місяця життя кількість нейтрофілів зменшується до ´ 25-30%, кількість лімфоцитів збільшується до 60-65%. Таке співвідношення спостерігається до кінця першого року життя, а потім кількість лімфоцитів знижуються і поступово збільшується кількість нейтрофілів. У 4-5-річному віці настає «другий перехрест», тобто знову спостерігається вирівнювання кількості нейтрофілів і лімфоцитів (в середньому 40-45%). Після цього лейкоцитарна формула поступово наближається до формули дорослих. Це відбувається у 12-14-річному віці (мал. 44). Без знання цих особливостей лейкоцитарної формули неможлива діагностика багатьох захворювань у дітей.
У новонароджених кількість тромбоцитів в периферичній крові знаходиться в межах від 140 до 400*109 в 1 л і становить в середньому 220*109 в 1 л. Кількість тромбоцитів у дітей є досить стабільною величиною. Для тромбоцитів у дітей характерний анізоцитоз з наявністю гігантських форм тромбоцитів. Агрегація тромбоцитів виражена слабше, ніж у дорослих, і тому для завершення процесу агрегації потрібно більше часу. Крім того, тромбоцити у дітей виділяють значно менше фактора 3 і серотоніну, ніж тромбоцити у дорослих.