Клінічне обстеження серцево-судинної системи у дітей включає опитування, огляд, пальпацію, перкусію і аускультацію.
При опитуванні дитини з підозрою на ураження серцево-судинної системи слід звернути увагу на типові скарги: появу втоми при фізичному навантаженні, задишки, серцебиття, неприємного відчуття або болю в ділянці серця, наявність головного болю, набряків, зміни кольору шкіри (синюха, блідість), затримки фізичного розвитку дітей раннього віку та ін.
Значна синюшність або блідість шкіри, затримка фізичного розвитку дітей з моменту народження, задишка, яка з’являється при незначному фізичному навантаженні (крик, плач, годування та ін.), часті бронхолегеневі захворюваня є найбільш типовими ознаками вроджених вад серця і ураження судин (дефекти міжпередсердної і міжшлуночкової перегородок, відкрита артеріальна протока, коарктація аорти, транспозиція магістральних судин та ін.).
При деяких вроджених вадах серця можуть бути скарги на транзиторні задишково-ціанотичні пароксизми (приступи), які мають гіпоксемічну природу і характеризуються прискоренням дихання, посиленням ціанозу, збудженням дитини. Ці пароксизми досить характерні для тетради (пентади) Фалло.
Скарги на серцебиття, порушення ритму серця, втому і задишку при фізичному навантаженні, наявність ціанозу носогубного трикутника, іноді біль в ділянці серця можуть вказувати на міокардит.
Діти з розладами серцевого ритму, що виникають при ураженні провідникової системи, часто скаржаться на раптову втрату свідомості, яка триває кілька секунд. При пароксизмальній тахікардії діти можуть скаржитись на збудження, задишку, іноді блювоту, появу холодного поту.
На головний біль часто скаржаться діти з підвищеним (гіпертензія) або зниженим (гіпотензія) артеріальним тиском, внаслідок нейроциркуляторної та вегетативно-судинної дистонії, гіпертонічної хвороби, захворювань нирок і ендокринних хвороб.
Скарги на задишку, навіть при незначному фізичному навантаженні або в стані спокою, виражену синюшність шкіри, набряки кінцівок, які наростають під вечір, характерні для недостатності кровообігу у дітей.
При опитуванні дитини (або її близьких) з захворюванням серцево-судинної системи обов’язково уточнюють час появи зазначених вище скарг, а також захворювання, які передували появі цих скарг. Вказують на наявність захворювань серцево-судинної системи у родичів хворої дитини.
Об’єктивне обстеження дитини з ураженням серцево-судинної системи розпочинають з огляду. Спочатку проводять загальний огляд, потім послідовно оглядають обличчя, шию, ділянку серця, живіт і кінцівки.
При загальному огляді перш за все оцінюють загальний стан хворої дитини, її положення в ліжку, реакцію на оточення, фізичний розвиток, колір шкіри і видимих слизових оболонок (губи, кон’юнктива та ін.).
При синдромі недостатності кровообігу (НК ІІА-ІІБ ступеня) загальний стан дитини тяжкий, вона займає вимушене, напівсидяче (за допомогою подушок) положення в ліжку, уникаючи положення на лівому боці. У випадках Декомпенсації серцевої діяльності (НК III ступеня) хворий намагається полегшити свій стан тим, що займає сидяче положення, опустивши ноги з ліжка (ортопное), спираючись на підкладені під спину подушки. В такому положенні кров депонується в нижніх кінцівках, зменшуючи застій у малому колі кровообігу і задишку, поліпшуючи самопочуття хворого.
Діти, хворі на ексудативний перикардит, сидять в різко зігнутому положенні (колінно-ліктьовому), послабляючи тим самим гострий біль в ділянці серця.
Під час задишково-ціанотичних пароксизмів, що виникають при тетраді (пентаді) Фалло, діти полегшують свій стан, сідаючи навпочіпки, притискаючи Коліна до живота.
Досить часто у дітей з вродженими вадами серця при загальному огляді виявляють затримку фізичного розвитку, що проявляється відставанням дітей у зрості і зниженням маси тіла. У хворих з коарктацією аорти спостерігається диспропорція розвитку верхньої і нижньої частин тіла. У таких дітей занадто розвинений плечовий пояс, тоді як таз і нижні кінцівки недорозвинені.
Важливе діагностичне значення має колір шкіри і слизових оболонок. На ураження серцево-судинної системи, наявність вроджених вад серця або розвиток недостатності кровообігу може вказувати ціанотичний колір шкіри. Дифузний ціаноз шкіри і слизових оболонок, який має центральне походження і виникає в результаті недостатнього насичення крові киснем в малому колі кровообігу, спостерігається у хворих із стенозом легенової артерії, тетрадою (пентадою) Фалло, транспозицією магістральних судин. У новонароджених і дітей перших місяців життя ціаноз слизових оболонок вказує на наявність шунта «справа-наліво» («right-to-left shunt»), який спостерігається при незакритому овальному отворі і збільшенні тиску в правому передсерді (синдром плацентарного кровообігу, легенева гіпертензія, стеноз легенової артерії). Причому ця ознака субклінічна і може бути єдиним симптомом для діагностики.
Периферичний ціаноз, як правило, виникає при порушенні кровообігу і його розвиток визначається підвищеним вмістом відновленого гемоглобіну в тканинах при уповільненому кровообігу, особливо при утрудненні венозного кровообігу. Периферичний ціаноз (акроціаноз) найбільш виражений у віддалених від серця ділянках (пальці рук і ніг, кінчик носа, вушні раковини). Акроціаноз кінцівок може бути обумовлений розширенням вен в результаті порушення вегетативної іннервації, що є одним із проявів вегетативного неврозу.
Бажано оглядати дітей також під час сну. Це дозволяє отримати уявлення про природний колір шкіри, оскільки при збудженні дитини колір шкіри значно змінюється.
Оглядаючи обличчя слід звернути увагу на його вираз. Під час різкого болю в ділянці серця на обличчі дитини виявляються розгубленість, страждання, іноді у широко відкритих очах — страх. Крім того, у дітей з аортальною вадою серця відмічається різка блідість шкіри обличчя, при стенозі мітрального клапана характерна блідість з лілово-малиновим «рум’янцем» на щоках (facies mitralis).
При огляді шиї у хворих з серцево-судинними захворюваннями можна спостерігати пульсацію та вибухання сонних артерій і яремних вен. Зокрема, значна пульсація сонних артерій («танець каротид») спостерігається медіально від m.sterno-cleido-mastoideus при недостатності аортальних клапанів і широко відкритій артаріальній протоці. Іноді синхронно з пульсацією сонних артерій спостерігається похитування голови (симптом Мюссе). Цей симптом називається іменем Альфреда Мюссе — відомого французького поета, котрий страждав аортальною вадою серця з вираженим похитуванням голови. Пульсація сонних артерій, а також синхронне похитування голови у хворих з недостатністю аортальних клапанів або при широко відкритій артеріальній протоці обумовлені різким коливанням артеріального тиску під час систоли і діастоли.
Потрібно пам’ятати, що незначна пульсація сонних артерій може спостерігатися також у здорових дітей, які лежать горизонтально. Але при переведенні дитини у вертикальне положення вона зникає. Крім того, пульсація сонних артерій може спостерігатися у легко збудливих дітей та у хворих на анемію і тиреотоксикоз.
В ділянці шиї можна виявити набухання яремних вен, яке виникає при застої в результаті порушення кровообігу в верхній порожнинній вені і утруднення випорожнення правого передсердя. Це може відбуватися при тромбозі, облітерації або стенозі верхньої порожнинної вени, а також при недорозвиненому правому передсерді чи його переповненні кров’ю.
Набухання яремних вен супроводжується їх пульсацією (венний пульс), яка спостерігається латерально від m.sterno-cleido-mastoideus. В нормі пульсація яремних вен на шиї слабко виражена і не співпадає з пульсом сонних артерій, тобто під час систолічного розширення сонних артерій яремні вени спадаються (негативний венний пульс). При недостатності тристулкового клапана спостерігається значна пульсація яремних вен, яка співпадає з пульсацією сонних артерій. Це явище має назву позитивного венного пульсу і пов’язане зі зворотним обігом крові з правого шлуночка в передсердя при недостатності тристулкового клапана під час систоли, що затримує наповнення правого передсердя і викликає набухання яремних вен та пульсацію одночасно з появою артеріальної пульсації.
При огляді грудної клітки слід звернути увагу на наявність деформації в ділянці серця у вигляді «серцевого горба» (gibbus cardiacus), який з’являється у дітей раннього віку з природженими або набутими вадами серця (гіпертрофія серця) при піддатливій грудній клітці. Він також формується при кардіомегалії та гіпертрофії міокарда. Якщо «серцевий горб» знаходиться ближче до грудини, то це свідчить про гіпертрофію правих відділів серця, а якщо ліворуч від неї — про гіпертрофію лівих відділів. Важливо підкреслити, що чим старша дитина, тим повільніше утворюється «серцевий горб».
Незначне вибухання в ділянці серця зі згладжуванням міжреберних Проміжків може виявлятися у хворих на ексудативний перикардит.
Іноді при огляді грудної клітки вдається виявити дифузну пульсацію досить великої (або навіть всієї) ділянки проекції серця, яка отримала назву «серцевий ПОШТОВХ». У здорових дітей серцевий поштовх не виявляється, оскільки він обумовлений гіпертрофією правого шлуночка. В результаті цього серце значно більшою поверхнею прилягає до грудної клітки, викликаючи дифузний ^Рцевий поштовх.
У здорових дітей з помірним розвитком підшкірножирового шару при обстеженні серця можна виявити ритмічну локальну пульсацію в ділянці проекції верхівки серця. Ця пульсація обумовлена поштовхом верхівки серця грудної клітки під час систоли. Значно посилений верхівковий поштовх у дітей при психічному збудженні, після фізичного навантаження, при схудненні, а також при гіпертрофії лівого шлуночка. Верхівковий поштовх послаблений або зовсім не виявляється у дітей з ожирінням і хворих на міокардит або ексудативний перикардит.
При огляді грудної клітки у деяких дітей виявляються підшкірні судини. Вони можуть бути у здорових дітей, у яких недостаньо виражена підшкірна клітковина. У здорових дітей кровоносні судини не розширені і не повнокровні. При патології з утрудненим приливом крові до правих відділів серця, наприклад внаслідок тріади чи тетради Фалло, синдрома Ейзенменгера (дефект міжшлуночкової перегородки з легеневою гіпертензією і гіпертрофією правого шлуночка і передсердя), ексудативного перикардита, кровоносні судини значно розширені і повнокровні.
Аналогічний венозний малюнок можна виявити, оглядаючи передню черевну стінку. Переповнені і розширені бокові вени живота визначаються при порушенні кровообігу нижньої порожнинної вени (тромбоз, пухлина, асцит), а утворення анастомозів навколо пупка (голова Медузи) відбувається внаслідок порушення кровообігу по v.portae.
Потрібно також звернути увагу на наявність пульсації в надчеревній ділянці. У здорових дітей пульсація в останній може бути обумовлена короткою грудною кліткою або низьким стоянням діафрагми. При патології надчеревна пульсація може мати серцеве або аортальне походження. Зокрема, вона виявляється при гіпертрофії або дилатації правого шлуночка (вада мітрального клапана, недостатність аортального і тристулкового клапанів) і найбільш помітна на висоті вдиху. Навпаки, надчеревна пульсація аортального походження (аневризма, пухлина та ін.) під час вдиху послаблюється.
Після огляду грудної клітки і живота слід обстежити верхні і нижні кінцівки, їх шкіра може бути ціанотична, особливо на долонях і стопах, нерідко спостерігається так званий мармуровий малюнок шкіри. Слід звернути увагу на форму кінцевих фаланг пальців рук і ніг, які можуть мати своєрідну форму у вигляді барабанних паличок, а нігті — у вигляді годинникових скелець. Частіше відмічається деформація пальців рук, рідше — ніг. Вказані ознаки виявляються у хворих з хронічним застоєм в малому колі кровообігу внаслідок вроджених вад серця, які супроводжуються гіпоксією і ціанозом. Вважають, що до розростання кісток кінцевих фаланг пальців призводить гіпоксія і це відбувається протягом першого року життя дитини.
При огляді верхніх кінцівок можна виявити капілярний пульс (пульс Квінке). Для цього необхідно легко натиснути на кінчик нігтя так, що посередині нього з’явилась бліда пляма. При наявності капілярного пульсу і пляма періодично, у відповідності з систолою і діастолою, то червоніє, то блідніє. Капілярний пульс має місце у хворих з недостатністю клапанів аорти. Хоча правильніше назвати цей пульс артеріолярним, оскільки пульсують не капіляри, а прекапілярні артеріоли.
У хворих з серцево-судинною патологією на нижніх кінцівках можуть мати місце набряки.
Закінчивши огляд, приступають до пальпації, за допомогою якої визначають і характеризують серцевий та верхівковий поштовхи, властивості артеріального пульсу, виявляють феномен «котячого муркотання».
Спочатку визначають і характеризують серцевий поштовх. Для цього необхідно долоню правої руки покласти на ділянку серця так, щоб основа долоні знаходилась на лівому краї грудини, а пальці були витягнуті уздовж міжребер’я в напрямку аксилярної ділянки. Посилений серцевий поштовх спостерігається при збільшенні і гіпертрофії правого шлуночка серця. При вроджених вадах серця тривале посилення серцевого поштовху зумовлює деформацію грудної клітки в ділянці серця, яка має назву «серцевий горб».
Під час пальпації ділянки серця можна також виявити симптом «котячого муркотання» (fremisement cataire), який може бути систолічним (співпадати з верхівковим поштовхом) і діастолічним (визначатися в інтервалі між скороченням серця). Якщо «котяче муркотання» виявляється над другим міжребер’ям праворуч від грудини, то воно пов’язане з стенозом отвору аорти, а якщо ліворуч від грудини в тому ж міжребер’ї — з відкритою артеріальною протокою, іноді зі стенозом легеневої артерії. Діастолічне тремтіння на верхівці серця обумовлене стенозом мітрального клапана.
При загальній пальпації ділянки серця слід зорієнтуватись відносно локалізації верхівкового поштовху. Для детального визначення його властивостей необхідно долоню правої руки покласти на ділянку серця, як і при визначенні серцевого поштовху, а потім кінцеві фаланги пальців правої руки переміщувати по міжребер’ям до середини, визначаючи локалізацію максимального поштовху. Якщо визначення верхівкового поштовху утруднене, то його пальпація полегшується при нахилі тулуба дитини трохи вперед або при пальпації під час глибокого видиху. Оцінюють такі властивості верхівкового поштовху, як локалізація, площа, висота, сила.
При визначенні локалізації слід вказати міжребер’я, в якому знаходиться верхівковий поштовх, і його положення відносно топографічної лінії на грудній Клітці.
Відомо, що з віком положення серця дитини стає вертикальним і змінюється И°ГО форма. Ці зміни серця спричиняють зміщення верхівкового поштовху. У Новонароджених і дітей перших двох років життя верхівковий поштовх Пальпується в IV міжребер’ї на 2 см назовні від лівої серединно-ключичної лінії (lin.medioclavicularis sinistra), у віці 3-7 років — в V міжребер’ї на 1 см назовні від лівої серединно-ключичної лінії, у віці 7-12 років — в V міжребер’ї на 0,5 см досередини від лівої серединно-ключичної лінії або на цій лінії, а у дітей, старших 12 років, — на 0,5 см праворуч від лівої серединно-ключичної лінії, тобто так, як у дорослих.
Положення верхівкового поштовху серця може змінюватись під впливом фізіологічних і патологічних факторів. Зокрема, слід пам’ятати, що локалізація верхівкового поштовху залежить від положення дитини. Так, при положенні здорової дитини на лівому боці верхівковий поштовх зміщується ліворуч на 1-
2,5 см, на правому боці — праворуч на 1-1,5 см. Крім того, на локалізацію верхівкового поштовху впливає дихання. При глибокому вдиху верхівковий поштовх зміщується вниз, при видиху — вверх. Інші причини, що обумовлюють зміщення верхівкового поштовху серця, наведені в табл.64.
Визначивши локалізацію, оцінюють площу верхівкового поштовху. У здорових дітей вона становить близько 2 кв.см і має діаметр 1-2 см. Якщо його площа буде більша ніж 2 кв. см, то верхівковий поштовх вважається розлитим, а якщо менша — обмеженим. Останній спостерігається при емфіземі, коли серце прилягає до грудної клітки меншою, ніж в нормі, поверхнею. Розлитий верхівковий поштовх зустрічається при гіпертрофії серця, коли воно прилягає до грудної клітки більшою, ніж в нормі, поверхнею.
Висоту або величину верхівкового поштовху визначають за амплітудою коливань міжреберних проміжків. Розрізняють високий, низький і помірної висоти верхівковий поштовх.
При посиленні і прискоренні серцебиття, широкому приляганні поверхні серця безпосередньо до грудної клітки висота верхівкового поштовху збільшується. Високий верхівковий поштовх, як правило, спричиняється гіпертрофією лівого шлуночка і збільшенням сили його скорочення.
Таблиця 64. Причини, що впливають на локалізацію верхівкового поштовху серця у дітей
| Зміщення верхівкового
поштовху серця |
Причини | |
| Кардіальні | Екстракардіальні | |
| Вверх
Вниз Ліворуч Праворуч |
Недостатність клапанів аорти
Гіпертрофія лівого шлуночка Декстрокардія |
Високе стояння діафрагми (метеоризм, асцит), перитоніт
Емфізема легень, спланхноптоз Правосторонній ексудативний плеврит, правосторонній гідро- або пневмоторакс, пухлина, артеріальна гіпертензія Лівосторонній ексудативний плеврит, гідроторакс або пневмоторакс |
Висота верхівкового поштовху значно зменшується або взагалі не визначається при ексудативному міокардиті, лівосторонньому ексудативному плевриті, ожирінні. В таких випадках мова йде про низький верхівковий поштовх.
Силу верхівкового поштовху вимірюють тим тиском, який завдає верхівка серця на пальці лікаря. Сила поштовху визначається товщиною грудної клітки, близькістю розташування верхівки серця до пальпуючих пальців, а також силою скорочень лівого шлуночка. Верхівковий поштовх може бути помірної сили, сильний і слабкий.
Верхівковий поштовх може бути негативним, коли на його місці під час систоли спостерігається не випинання, а втягування грудної клітки (симптом Мікензі). Негативний верхівковий поштовх буває при злипному перикардиті (перикард зростається з передньою стінкою грудної клітки). У здорових дітей верхівковий поштовх завжди позитивний.
За допомогою пальпації визначають властивості пульсу, що дає можливість отримати важливі відомості про стан серцево-судинної системи.
Дослідження пульсу потребує виконання певних умов, оскільки пульс у дітей відзначається значною лабільністю і може різко прискорюватися від хвилювання та фізичного навантаження, протидії дослідженню, переляку та від страху перед появою нової, незнайомої особи. Саме тому дослідження пульсу найкраще проводити під час сну або в стані спокою дитини. Треба з великим терпінням чекати спокійної хвилини, відвертати увагу дитини іграшками, поступово входити до неї в довіру.
Пульс та його властивості можна визначити на поверхнево розташованих артеріях, наприклад на a.radialis, a.carotis, a.temporalis, a.femoralis, a.dorsalis pedis (рис. 73). Але в клінічній практиці найчастіше визначають пульс на променевій артерії. Для цього слід одночасно обома руками охопити руки дитини в ділянці променево-зап’ястного суглоба таким чином, щоб великий палець знаходився на тильній стороні передпліччя, а вказівний, середній і безіменний — на променевій артерії. Руки дитини повинні бути розслаблені і розташовані на рівні серця. Для визначення властивостей пульсу, кінчиками трьох вищевказаних пальців притискують променеву артерію до променевої кістки і оцінюють різні характеристики пульсу, зокрема такі, як синхронність, частота, ритмічність, наповнення, напруження, швидкість підвищення і опускання пульсової хвилі.
Спочатку оцінюють синхронність пульсу, порівнюючи величину і частоту пульсових хвиль на обох променевих артеріях. У здорових дітей пульс на променевих артеріях правої і лівої рук завжди синхронний (pulsus synchronicus). Якщо пульс синхронний, то в подальшому його характеристики визначають На одній променевій артерії.
При деяких захворюваннях пульс у дітей може бути асинхронним (pulsus differens), тобто спостерігається запізнення пульсу в часі або різна його Величина на променевій артерії праворуч або ліворуч.
Асинхронний пульс спостерігається у хворих при звуженні просвіту або здавленні артерії (підключичної, пахвової, плечової променевої) ззовні. Це відбувається в результаті атеросклеротичного процесу, здавленні артерії збільшеними лімфатичними вузлами, пухлиною, аневризмою аорти. При мітральному стенозі, коли значно збільшується ліве передсердя, відбувається здавлення лівої підключичної артерії, і виникає асинхронний пульс. Ця ознака мітрального стенозу одержала назву симптома Попова-Савельева.
Частоту пульсу підраховують у дітей не менш ніж за 1 хв., особливо у немовлят, оскільки у них має місце фізіологічна аритмія. У дітей частота пульсу залежить від віку. У здорових дітей пульс тим частіший, чим молодша дитина. З віком частота пульсу зменшується і до 12-14 років досягає частоти пульсу дорослого.
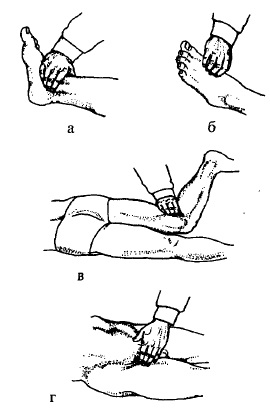
Рис. 73. Пальпація артерій нижніх кінцівок
а — a. tibialis posterior; б — a. dorsalis pedis; в — a. poplitea; г — a. femoralis
Слід відзначити, що у дівчаток частота пульсу на 3-5 ударів за 1 хв. більша, ніж у хлопчиків, а в період статевого дозрівання ця різниця досягає 10-12 за 1 хв.
Частота пульсу у дітей може як збільшуватись (тахікардія), так і зменшуватись (брадикардія). Тахікардія у дітей може спостерігатися при відсутності будь-якого патологічного стану, оскільки частота пульсу зростає при фізичному навантаженні, крику, збудженні, хвилюванні дитини. Проте у здорової дитини пульс стає нормальним досить швидко, через 2-3 хв. спокою. Тахікардія у дітей характерна майже для всіх захворювань, що супроводжуються підвищенням температури тіла. Тому при наявності лихоманки тахікардію можна пояснити підвищенням температури тіла, але тільки в тому випадку, якщо не порушується правило Liebermeister’a: «на кожний градус підвищеної температури тіла пульс прискорюється на 8 скорочень за хвилину». У дітей раннього віку прискорення пульсу може досягати 10-15 на кожний градус вище 37° С.
Тахікардія у дітей спостерігається при гострих вірусно-бактеріальних захворюваннях, гіпертиреозі, анемії,недостатності кровообігу, захворюваннях серця (ендо-, міокардит та ін.), вегетативнях дисфункціях. Іноді у дітей при вказаних хворобах частота пульсу раптово зростає до 180 за 1 хв. і більше. Цеявище називається пароксизмальною тахікардією.
Брадикардія зустрічається іноді у дітей як індивідуальна або родинна особливість і клінічного значення не має. Брадикардія як важливий симптом захворювання спостерігається у хворих на гіпотрофію, туберкульозний менінгіт, черевний тиф, дифтерію, міокардит.
| з |
Ритм пульсу визначають за рівномірністю чергування пульсових поштовхів. У здорової дитини пульсові поштовхи виникають слідом один за одним через рівні проміжки часу, що називається ритмічним пульсом (pulsus regularis). При порушенні серцевого ритму пульсові хвилі виникають через неоднакові проміжки часу, і пульс характеризується як неритмічний (pulsus irregularis). У здорових дітей раннього віку спостерігається фізіологічна аритмія пульсу, яка пов’язана з диханням: на вдиху пульс прискорюється, на видиху сповільнюється. Слід відзначити, що при затримці дихання така аритмія пульсу зникає.
При ураженнях серця у дітей може спостерігатися неритмічний пульс. Зокрема, можуть виявлятися екстрасистолія, пароксизмальна тахікардія, миготлива аритмія. При ревматизмі, неревматичному кардиті, природжених вадах серця, дифтерії, черевному тифі та деяких інших захворюваннях нерідко виявляється екстрасистолія. Для неї характерне те, що після нормальної пульсової хвилі виникають 1 -2 додаткових скорочення серця, а також пульсові, після яких настає тривала (компенсаторна) пауза.
Миготлива аритмія розвивається при порушенні проведення імпульсів. Ритм пульсу повністю неправильний, хаотичний. Пульсові хвилі різної величини і без всякого порядку слідують одна за другою. Нерідко при миготливій аритмії виявляється дефіцит пульсу, причому більш виражений після незначного фізичного навантаження. Ця обставина враховується для диференційної діагностики дефіциту пульсу при миготливій аритмії і екстрасистолії. При миготливій аритмії дефіцит збільшується, при екстрасистолії він зменшується або зникає. Миготлива аритмія досить часто супроводжує перебіг стенозу мітрального клапана.
Напруження пульсу визначається за тією силою, яку необхідно прикласти, Щоб стиснути артерію до зникнення пульсу. Ця його властивість залежить від величини систолічного артеріального тиску. В нормі пульс помірно Напружений. При підвищенні артеріального тиску він напружений, твердий (pulsus durus), а при зниженні артеріального тиску м’який (pulsus mollis).
Наповнення пульсу характеризує фактично наповнення артерії кров’ю, що визначається її пальпацією. Тому правильніше говорити не про наповнення Пульсу, а про наповнення артерії. Наповнення пульсу визначають двома пальцями правої руки. Проксимально розміщеним пальцем стискують артерію
зникнення пульсу, після чого тиск припиняють, і дистально розміщеним Пальцем визначають наповнення артерії кров’ю. Наповнення пульсу залежить від величини об’єму циркулюючої крові, ударного об’єму крові та від інших Факторів. В залежності від ступеня наповнення артерії розрізняють пульс задовільного наповнення (у здорових дітей), повний (pulsus plenus) і порожній (pulsus vacuus).
Вказані вище характеристики пульсу (наповнення і напруження) визначають більш важливу його властивість — величину. Остання залежить від ступеня розширення артерії при проходженні через неї пульсової хвилі. Про величину пульсу міркують на основі наповнення і напруження. За величиною розрізняють пульс хорошої величини, або великий (pulsus magnus), малий (pulsus parvus) і дуже слабкий пульс, або ниткоподібний (pulsus filiformis). Великий пульс характерний для хворих на гіпертиреоз, при недостатності клапанів аорти, відкритій артеріальній протоці, а також при значному підвищенні температури тіла. Малий пульс і навіть ниткоподібний спостерігається у дітей з судинною (коллапс та ін.) і серцевою недостатністю.
При різко вираженій недостатності аортальних клапанів спостерігається швидке високе підвищення і швидке падіння пульсової хвилі (pulsus celer et altus). Такий пульс називається ще стрибаючим, або пульсом Корригена.
Іноді у хворих з ураженням міокарда (міокардит, міокардіодистрофія тощо) виявляється альтернуючий пульс (pulsus alternans), для якого характерне правильне чергування великих, вищих і малих, менш високих пульсових хвиль.
Закінчують пальпацію визначенням наявності пульсації в надчеревній ділянці, а також набряків і пастозності в ділянці крижів і нижніх кінцівок.
Після пальпації проводять перкусію серця, яка дозволяє визначити його величину, конфігурацію і положення.
Перкусію серця слід проводити у вертикальному і горизонтальному положеннях. У дітей раннього віку і тяжкохворих перкусію виконують тільки у горизонтальному положенні. Але потрібно пам’ятати, що при перкусії у вертикальному положенні розміри серцевої тупості на 10-15% менші, ніж у горизонтальному. Це обумовлене низьким стоянням діафрагми в даному положенні. При перкусії у вертикальному положенні руки хворого повинні бути опущенні донизу.
При перкусії серця слід пам’ятати, що значна частина його передньої поверхні прикрита краями легень і тільки невелика зона серця вільно прилягає до грудної клітки. При перкусії цього відділу вислуховується тупий звук, І ЦЯ зона називається зоною абсолютної тупості серця. Та частина серця, що прикрита краями легень, при перкусії дає вкорочений звук і називається відносною тупістю серця. Межі відносної тупості серця відповідають істинним межам серця і їх проекціі на грудну клітку.
Розміри і конфігурацію серця у дітей визначають за допомогою безпосередньої перкусії. Посередню перкусію використовують ТІЛЬКИ у ПІДЛІТКІВ та у дітей зі значним розвитком мускулатури і підшкірної клітковини. При перкусії серця слід дотримуватися таких основних правил:
- При визначенні відносних меж серця перкусія повинна бути тихою, абсолютних меж — найтихішою.
- Перкусію серця слід проводити вздовж міжребер’їв в напрямку від легень до серця, тобто від ясного легеневого до притупленого (при визначенні відносних меж серця) або тупого (при визначенні зони абсолютних меж серця) звуку. Палець-плесиметр необхідно класти суворо паралельно до межі серця, яку треба визначити.
- Відносну межу серця визначають по зовнішньому краю пальця, тобто прилеглого до більш ясного звуку, абсолютну — по внутрішньому (прилеглого до тупого звуку).
- Перкусію серця проводять в певній послідованості: спочатку визначають праву межу відносної і абсолютної тупості, потім — ліву і нарешті — верхню.
Перед визначенням правої межі відносної тупості оцінюють висоту стояння діафрагми, оскільки остання може позначитися на положенні і розмірах серця і тим самим на даних перкусії його меж. Для цього середній, або вказівний палець-плесиметер розміщують в III міжребер’ї на правій серединно-ключичній лінії паралельно ребрам і, переміщуючи його зверху вниз по цій линії, перкутують до визначення тупого звуку, тобто верхньої межі печінки. У здорових дітей вона знаходиться на рівні VI ребра.
Після визначення верхньої межі печінки або висоти стояння діафрагми слід перемістити палець-плесиметр на одне ребро вище (приблизно в IV міжребер’я), покласти паралельно правій межі серця і, переміщуючи його в напрямку до серця, наносити перкуторні удари середньої сили, і поки не зміниться ясний звук на притуплений (відносна межа серця) робити відмітку по зовнішньому краю пальця. Далі продовжують перкутувати дуже тихою перкусією до появи тупого звуку (абсолютна межа серця) і відмітку ставлять по внутрішньому краю пальця.
Перш ніж визначити ліву відносну і абсолютну межу серця, слід пальпаторно знайти, в якому міжребер’ї міститься верхівковий поштовх, що співпадає з лівою межею відносної тупості серця. Якщо верхівковий поштовх неможливо знайти, то ліву відносну межу серця слід визначати в залежності від віку в IV (до 2 років) або в V міжребер’ї (після 2 років).
Визначення лівої відносної межі серця починають з рівня середньої пахвинної лінії. Палець-плесиметр повинен знаходитися в міжребер’ї, в якому був знайдений верхівковий поштовх, паралельно межі лівої відносної тупості. Перкуторний удар слід наносити по грудній клітці спереду назад (орто- сагітальна перкусія), тобто суворо в передньо-задньому напрямку, якщо дитина стоїть.
Поступово при перкусії палець-плесиметр переміщують по IV або V Міжребер’ях в напрямку до появи укороченого звуку і ставлять відмітку по зовнішньому краю пальця-плесиметра. Для визначення лівої межі абсолютної тупості серця продовжують перкусію від відносної межі серцевої тупості по тому ж міжребер’ю до появи тупого звуку і відмітку ставлять по внутрішньому краю пальця-плесиметра.
Верхню межу відносної тупості визначають по серединно-ключичній лінії (у дітей раннього віку) або по парастернальній лінії (у дітей старшого віку). Палець-плесиметр залежно від віку розміщують на тій чи іншій лінії в І міжребер’ї паралельно ребрам. Переміщуючи палець-плесиметр зверху вниз (в напрямку до серця) тихою перкусією, визначають появу укороченого звуку, відмічають верхню відносну межу серця по верхньому краю пальця-плесиметра. Продовжують перкутувати найтихішою перкусією в тому ж напрямку до появи тупого звуку, і відмітку верхньої абсолютної тупості визначають по нижньому краю пальця-плесиметра.
Відносна і абсолютна межа серця в залежності від віку у здорових дітей наведена в табл.65.
Таблиця 65. Відносна і абсолютна межа серця у дітей різного віку при проекції на передню стінку грудної клітки
| Вік, років | Верхня межа серця | Права межа серця | Ліва межа серця |
| ВІДНОСНА МЕЖА | |||
| До 2
2-6 7-12 Старше 12 |
II ребро
II міжребер´я Верхній край III ребра III ребро або III міжребер´я |
На 2 см назовні від lin.sternalis dextra На 1 см назовні від lin.sternalis dextra На 0,5 см назовні від lin. sternalis dextra На lin.sternalis dextra | На 2 см назовні від lin. mediocla-vicularis sin.
На 1 см назовні від lin. mediocla-vicularis sin. На 0,5 см назовні від lin. mediocla-vicularis sin. На лінії або на 0,5 см усередину від lin. Mediocla- vicularis sin. |
| АБСОЛЮТНА МЕЖА | |||
| До 2
2-6 7-12 Старше 12 |
II міжребер´я
III ребро III міжребер´я IV ребро |
На lin.sternalis sinistra
M fl 11 |
На 1 см назовні від lin.mediocla-vicularis sin.
На lin.mediocla-vicularis sin. На 1 см усередину від lin.mediocla-vicularis sin. На 1,2-2 см усередину від lin.medio-clavicularis sin. |
Межі відносної і абсолютної тупості серця залежать від стану самого серця (кардіальні фактори) і від ряду інших причин (екстракардіальні фактори). Зміни меж серця можливі як в сторону їх зміщення назовні, так і всередину. У нормі зміщення відносних і абсолютних меж серця спостерігається при зміні положення тіла (внаслідок зміни положення діафрагми), і глибокому вдиху. Для того щоб визначити, які відділи серця впливають на зміну відносних абсолютних меж серця, слід знати, які структури формують контури серця. Правий контур серця утворений верхньою порожнистою веною і правим передсердям, лівий—дугою аорти, легеневим стовбуром, вушком лівого передсердя і частково лівим шлуночком. Спереду серце прилягає до грудної клітки правим шлуночком.
Абсолютні межі серця змінюються за рахунок патологічного процесу в легенях, зміни висоти стояння діафрагми (екстракардіальні фактори), а також внаслідок зміни розмірів серця. Зменшення площі абсолютної тупості серця буває при емфіземі легень, під час приступу бронхіальної астми, при пневмотораксі, низькому стоянні діафрагми, при ентероптозі та ін. Збільшення площі абсолютної тупості спостерігається при високому стоянні діафрагми (метеоризм, асцит тощо), зморщуванні передніх країв легень, при великих пухлинах органів середостіння.
Таким чином, після виявлення зміщення відносних або абсолютних меж серця слід встановити механізм і причину цього явища, що в багатьох випадках дозволить уточнити діагноз захворювання.
Закінчивиши перкусію серця, переходять до вислухування та аналізу його шумових явищ під час систоли та діастоли. Аускультацію серця слід проводити в вертикальному, горизонтальному положенні та в положенні на лівому боці. При вислухуванні серця лікар повинен стояти праворуч від хворої дитини. Для аускультації серця користуються стето- або фонендоскопом (в залежності від віку дитини), ширина розтрубу якого не більше 20 мм. Серце вислуховують під час спокійного дихання дитини, а також затримки дихання, щоб уникнути зайвих звукових явищ з легень. Для цього просять дітей старшого віку вдихнути, видихнути і затримати дихання. Цю процедуру повторюють декілька разів. У дітей старшого віку серце треба вислуховувати ще й після незначного (наприклад, присідання) фізичного навантаження.
Вислухування серця в різних положеннях дитини дає змогу при тій чи іншій його патології краще виявити патологічні явища, які виникають внаслідок захворювання. Так, при недостатності мітрального клапана систолічний шум краще вислуховується в горизонтальному положенні дитини на спині, при мітральному стенозі — на лівому боці, тоді як ураження аортальних клапанів краще визначаються у вертикальному положенні.
Місця і порядок вислухування серця у дітей такий же, як і у дорослих. Оскільки всі клапанні отвори серця топографічно знаходяться біля його основи на дуже близькій відстані один від одного, то це утруднює вислухування ізольованих слухових явищ, які виникають під час діяльності серця в місцях істинної проекції клапанів на грудній клітці.
Топографічно проекція мітрального клапана відповідає місцю прикріплення III ребра ліворуч до грудини, проекція клапанів аорти — посередині грудини на рівні III реберних хрящів, проекція клапанів легеневої артерії — в II міжребер’ї ліворуч (на 1-1,5 см) від краю грудини, проекція тристулкового клапана — на грудині посередині лінії, яка з’єднує місце прикріплення III лівого і V правого реберних хрящів.
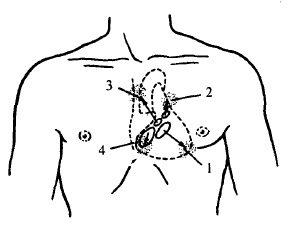
Рис. 74. Точки аускультації клапанів серця
1 — область мітрального клапана;
2 — область клапана легеневої артерії,
3 — область клапана аорти;
4 — область тристулкового клапана.
Місця найкращого вислухування клапанів серця не співпадають з їх анатомічною проекцією на грудну клітку. Точки аускультації клапанів серця визначаються шляхом внутрішньосерцевого і загального кровообігу. На основі фізіології внутрішньосерцевої гемодинаміки визначені місця найкращого вислухування клапанів серця (рис. 74).
Мітральний клапан вислуховується на верхівці серця, оскільки звукові явища краще проводяться ущільненим м’язом лівого шлуночка на верхівку серця, яка під час систоли щільно прилягає до грудної клітки.
Клапани аорти найкраще вислуховуються у II міжребер’ї праворуч від краю грудини. Це зумовлене тим, що звукові явища з клапанів аорти краще проводяться потоком крові.
Звукові явища з клапанів легеневої артерії краще вислуховуються в II міжребер’ї ліворуч від краю грудини.
Тристулковий клапан найкраще вислуховується в нижній третині грудини біля місця прикріплення мечеподібного відростка (processus xyphoideus) до грудини.
Аускультація серця проводиться в п’яти точках, які відповідають місцю оптимального вислухування клапанів серця, і в певній послідовності:
- Ділянка верхівки (вислуховуються звукові явища з мітрального клапана).
- На рівні II міжребер’я біля правого краю грудини (вислуховуються звукові явища з клапанів аорти).
- На рівні II міжребер’я біля лівого краю грудини (вислуховуються звукові явища з клапанів легеневої артерії).
- Нижня третина грудини на основі прикріплення мечеподібного відростка, трохи праворуч від середньої грудинної лінії (вислуховуються звукові явища з тристулкового клапана).
- Точка С.П.Боткіна-Науніна(Наипуп)-Ерба(ЕгЬ) — на рівні III-IV міжребер’я (в залежності від віку дитини) біля лівого краю грудини. С.П.Боткін описував локалізацію цієї точки аускультації як пересічення лівого краю грудини лінією, що проводиться від грудинного кінця II правого міжребер’я до верхівки серця. За даними С.П.Боткіна, в цій точці найкраще вислуховуються діастолічні аортальні шуми. Пізніше Наунін і Ерб незалежно один від одного Довели, що в цій точці також вислуховуються систолічні шуми мітрального клапана. Наведені дані дозволяють вважати, що в точці Боткіна-Науніна-Ерба вислуховуються звукові явища з усіх клапанів серця.
Вказана послідовність вислуховування клапанів серця зумовлена частотою 1Х ураження. Найчастіше уражається мітральний клапан, потім аортальний, На третьому місці за частотою ураження стоїть клапан легеневої артерії і рідко Уражається тристулковий клапан.
Вислухавши вказані точки, лікар повинен провести аускультацію інших Ділянок. Зокрема, необхідно вислухати пахвинні ділянки, під ключицями і надчеревну ділянку, а також спину. Аускультація цих ділянок дозволяє виявити провідність звукових явищ, що виникають при діяльності серця.
Алгоритм розпізнавання аускультативної картини серця при обстеженні дітей включає:
а) визначення І і II тонів серця, їх характеристику в різних точках вислухування (гучність, тембр, акценти), наявність додаткових тонів (розщеплення, роздвоєння);
б) оцінку ритму діяльності серця;
в) визначення наявності шумів серця і їх характеристику (епіцентр вислухування — punctum maximum, фазу виникнення, інтенсивність, тембр та ін.).
Таким чином при аускультації серця перш за все треба ідентифікувати І та II тони і дати їм характеристику. І тон, на відміну від II, співпадає з пульсовим поштовхом на сонній та променевій артеріях і верхівковим поштовхом, виникає після тривалої паузи під час систоли і утворюється внаслідок закриття мітрального і тристулкового клапанів та відкриття клапанів аорти і легеневої артерії (клапанний компонент), а також в результаті скорочення шлуночків (м’язовий компонент). І тон довгий, низький і більш гучний на верхівці серця (табл.67).
II тон виникає на початку діастоли внаслідок закриття клапанів аорти і легеневої артерії та відкриття мітрального і тристулкового клапанів (клапанний компонент). Цей тон короткий і високий, виникає після короткої паузи, більш гучний на основі серця (табл.67).
Таблиця 67. Характеристика І і II тонів серця у дітей
| Характеристика | І тон | II тон |
| Походження
Тривалість Інтенсивність Якість Висота |
Клапанний, м´язовий
Довгий Гучний Гудячий Низький |
Клапанний
Короткий М´який Лискаючий Високий |
У новонароджених і дітей перших місяців життя важко розпізнати І і И тони серця, тому що в цьому віці паузи між ними рівні, спостерігається ембріокардія, тобто серцевий ритм нагадує удари метронома.
Слід відзначити, що у дітей різного віку тони серця мають свої особливості. Так, у новонароджених і дітей грудного віку тони серця послаблені, пов’язано з недостатньою структурною диференціацією міокарда. У дітей 1,5-1 річного віку тони стають гучними і в подальшому вони гучніші, ніж У дорослих. Це обумовлене більш тонкою грудною кліткою у дітей.
Крім того, у дітей грудного віку І тон переважає над II на всіх точках вислухування серця (на верхівці і на основі). Це явище пов’язане з низьким артеріальним тиском і відносно широким отвором судин. У дітей 1-1,5-річного віку гучність (сила) І і II тонів на основі серця зрівнюється, а з 2,5-3 років І тон, як і у дорослих, переважає над II на верхівці серця, а II тон над І — на основі серця.
Особливість тонів серця у дітей полягає також в тому, що у віці 2-12 років виявляється акцент II тону на легеневій артерії. Вказана особливість обумовлена гіпертензією малого кола кровообігу і ближчою локалізацією легеневої артерії до поверхні грудної клітки порівняно з дорослими.
Іноді у дітей можна вислухати дуже слабкий III тон, який виникає внаслідок підвищення внутрішньошлуночкового тиску, швидкого напруження і розширення стінок шлуночків потоком крові, що проникає з передсердь на початку діастоли. Виникає він після II тону, краще вислуховується в положенні на лівому боці і дуже лабільний.
Оцінюючи результати аускультації серця у здорової чи хворої дитини, слід визначити гучність (силу) серцевих тонів. Вони можуть мати посилений або послаблений характер. У здорових дітей посилення обох тонів серця буває при хвилюванні, фізичному навантаженні, значному психоемоційному збудженні. Послаблення серцевих тонів у здорових дітей буває при значному потовщенні підшкірножирового шару та у дітей перших місяців життя. Основні причини патологічного посилення або послаблення тонів серця у дітей наведені в табл.68.
Важливе діагностичне значення при аускультації серця має визначення розщеплення або роздвоєння тонів. Розщеплення або роздвоєння тонів серця це явище, при якому один із серцевих тонів представляється ніби складеним з двох коротких звуків, що швидко слідують один за одним і разом становлять даний тон серця. Причому якщо два звуки, що складають тон, досить чітко розрізняються, то мова йде про роздвоєння тонів. В тих випадках, коли розділу тону на дві частини повністю не відбувається, але він вислуховується нечітко, то говорять про розщеплення тону (рис. 75).
Розщеплення і роздвоєння серцевих тонів — це ознака неодночасного скорочення правого і лівого шлуночків, а також несинхронного закриття клапанів. Неодночасне закриття мітрального і тристулкового клапанів Призводить до розщеплення (або роздвоєння) І тону, а неодночасне закриття клапанів аорти і легеневої артерії — до розщеплення (або роздвоєння) II тону. Ці явища виникають при блоці передсердно-шлуночкового вузла, однієї із Ніжок пучка Гіса, міокардиті, міокардіосклерозі, вроджених вадах серця і деяких іних його ураженнях.
Закінчують аналіз звукової мелодії серця визначенням наявності шумів, які мають велике значення для діагностики ураження серця у дітей.
Таблиця 68. Основні причини посилення і послаблення тонів серця у дітей
| Зміни тонів | Кардіальні причини | Екстракардіальні причини |
| Посилення обох тонів серця
Посилення І тону на верхівці Акцент II тону на аорті Акцент II тону на легеневій артерії |
Гіпертрофія лівого шлуночка
Стеноз мітрального клапана Блокада серця («гарматний тон») Екстрасистолія, миготлива аритмія Гіпертрофія лівого шлуночка Гіпертензія великого кола кровообігу (гіпертонічна хвороба) Гіпертензія малого кола кровообігу (мітральний стеноз, синдром Ейзенменгера, дефекти міжпередсердної та міжшлуночкової перетинок) |
Гіпертермія
Тиреотоксикоз Пневмосклероз Гіпертензія внаслідок хвороб нирок (гломерулонефрит, нефросклероз та ін.) і ендокринних захворювань Вегетативно-судинна дистонія Легенева гіпертензія Емфізема легень Пневмонія Ексудативний плеврит Туберкульоз Деформації грудної клітки (кіфоз, сколіоз та ін.) |
| Послаблення обох тонів
Послаблення І тону на верхівці Послаблення II тону на аорті Послаблення II тону на легневій артерії |
Міокардити
Г остра серцева і судинна недостатність Декомпенсовані вроджені і набуті клапанні вади серця Міокардіодистрофія Ексудативний перикардит Недостатність мітрального клапана Недостатність клапанів аорти Міокардити Міокардіодистрофія Недостатність або стеноз клапанів аорти Недостатність або стеноз клапанів легеневої артерії (ізольований, тетрада Фалло та ін.) |
Анемія
Емфізема легень Лівосторонній ексудативний плеврит Мікседема |
Це своєрідне звукове явище, яке може вислуховуватися замість тонів, супроводжувати їх або виникати без зв’язку з утворенням тонів. Шуми серця відрізняються від тонів більшою протяжністю і тривалістю. Вони виникають внаслідок первинних і вторинних завихрень потоку крові; звуків, утворених вібрацією при обтіканні кров’ю звужених отворів, а також коливанням структурних частин серця, які обумовлені вихровим потоком крові.
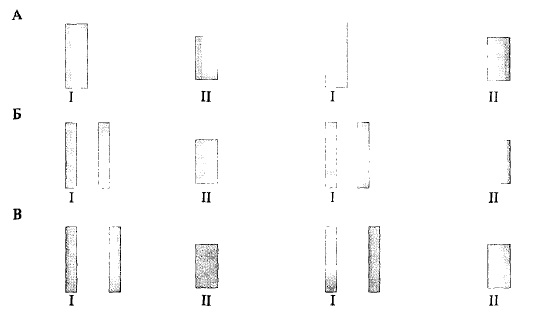
Рис. 75. Схематичне зображення фізіологічних тонів серця (А) розщеплення (Б) і роздвоєння (В) І тону.
В залежності від місця утворення, шуми розділяються на внутрішньо- і позасерцеві. Внутрішньосерцеві (або ендокардіальні) шуми виникають внаслідок ураження клапанів серця, неповного змикання їх стулок або звуження отвору, а також деяких інших причин. Позасерцеві шуми (екстракардіальні) можуть виникати внаслідок причин, які знаходяться поза серцем, наприклад шум тертя перикарду, плевроперикардіальний та кардіопульмональний шуми. Шум тертя перикарду виникає при змінах в листках перикарду і спостерігається при фібринозному (сухому) перикардиті, значному обезвоженні організму (токсикоз з ексикозом, пілоростеноз) та хронічній нирковій недостатності. Шум тертя перикарду може бути ніжний, який нагадує тертя шовкової матерії, або гучний, що нагадує хруст снігу.
Шум тертя перикарду, на відміну від внутрішньосерцевих шумів, характеризується тим, що:
а) посилюється при натискуванні стетоскопа і в сидячому положенні при Нахиленні тулуба вперед, послаблюється в лежачому положенні;
б) вислухується локально і зникає вже неподалеку від місця його Зникнення;
в) виявляється в точках, які не відповідають місцю аускультації клапанів;
г) не відповідає систолі і діастолі, а ніби тягнеться за тонами серця;
д) посилюється в досліді Вальсальви: глибокий видих і затримка дихання Посилюють шум тертя перикаду внаслідок наближення листків перикарду, оскільки підвищується тиск в навкололегеневому просторі.
Внутрішньосерцеві шуми, поява яких залежить від набутих або природжених уражень серця з анатомічними змінами клапанів або отворів, називаються органічними. Частіше за все внутрішньосерцеві органічні шуми обумовлені деформацією стулок клапанів передсердношлуночкових отворів або півмісяце- вих клапанів аорти, легеневої артерії, кожного з них окремо або в поєднанні між собою, вкороченням сухожильних хорд і іншими дефектами при набутих і вроджених вадах серця, а також при тяжких ураженнях ендо- і міокарда з розвитком склеротичних процесів. Шуми, які виникають без ураження стулок клапанів або органічних змін ендо- і міокарда, називаються функціональними (неорганічними, акцидентальними).
Шуми серця розрізнять в залежності від їх виникнення в певну фазу серцевого циклу. Якщо шум вислуховується між І і II тонами, тобто під час систоли, то він називається систолічним. Якщо шум вислуховується під час великої паузи між IIІ тоном, то він називається діастолічним.
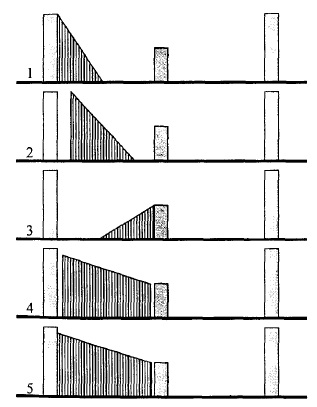
Рис. 76. Варіанти систолічних шумів серця
1 — протосистолічний;
2 — мезосистолічний;
3 — телесистолічний;
4 — голосистолічний;
5 — пансистолічний.
Під час систоли можуть визначатися п’ять різних варіантів серцевих шумів (рис.76):
— протосистолічний (пов’язаний з І тоном, займає 1/2-1/3 частину систоли);
— мезосистолічний (відокремлений інтервалом від І тону, займає 1/3- 1/2 частину систоли і не досягає II тону);
— телесистолічний (займає другу половину систоли і приєднується до II тону);
— голосистолічний (займає майже всю систолу, але не досягає ні І, ні II тонів);
— пансистолічний (займає всю систолу і зливається з тонами).
Діастолічні шуми в свою чергу поділяються на чотири варіанти в залежності від того, в яку частину діастоли вони виникають (рис. 77):
— протодіастолічний (починається односчасно з II тоном);
— мезодіастолічний (виникає через певний проміжок часу після П тону і не досягає І тону);
— пресистолічний (виникає в кінці діастоли і приєднується до І тону);
— діастолічний з передсистолічним підсиленням (поєднання мезодіасто- лічного і пресистолічного шумів).
Для того, щоб привчити вухо до цих акустичних феноменів, необхідно тренувати слух в таких звукосполученнях. Кожний тон відтворюють звуком «т», шум — звуком «ф», інтервали після тонів — звуком «а», після шумів — звуком «у». В цих випадках звукосполучення: «т-фут» відтворює протосистоліч- ний шум, «та-фу-та» — мезосистолічний; «та-фт» — предіастолічний; «та-тфу» — протодіастолічний; «та-та-фу» — мезодіастолічний; «фта-та» — пресистолічний шум.
Органічні і функціональні шуми відзрізняються за інтенсивністю, тембром, тривалістю, зоною максимального вислухування (punctum maximum s. optimum), а також ділянкою переважного .проведення шуму. Саме ці характеристики необхідно враховувати при аналізі шумів.
Органічні шуми гучні, постійні, тривалі, проводяться за межі серця, зберігаються або навіть посилюються при зміні положення тіла дитини чи фізичному навантаженні, не змінюються при диханні. Органічні шуми мають точки найкращого вислухування, які співпадають з точками найкращої аускультації ураженого клапана серця. За тембром органічні шуми можуть бути дуючими, скребучими, що дзюрчать або ллються. Інтенсивність органічних шумів залежить від величини дефекту (при недостатності) і ступеня звуження отвору (при стенозі), а також від швидкості кровообігу.
Рис. 77. Варіанти діастолічних шумів серця
1 — протодіастолічний;
2 — мезодіастолічний;
3 — пресистолічний;
4 — діастолічний з перед систолічним підсиленням.
Систолічний органічний шум вислуховується при таких набутих вадах серця:
а) недостатності мітрального клапана, коли кров під час систоли поступає частково зворотьно з лівого шлуночка в ліве передсердя. При Цьому систолічний шум у дітей вислуховується з найбільшою гучністю на верхівці серця відразу після послабленого І тону. Він може вислуховувалися протягом всієї систоли, за тембром дуючий, проводиться на основу серця і ліворуч в аксилярну ділянку,
його можна вислухати також на спині під кутом лівої лопатки;
б) недостатності тристулкового клапана, коли під час систоли правого шлуночка кров поступає не тільки в легеневу артерію, але й частково повертається в праве передсердя;
в) звуженні устя аорти, коли кров під час систоли лівого шлуночка направляється до аорти через звужений отвір. Систолічний шум при стенозі гирла устя грубий, вислуховується над всією ділянкою серця і в яремній ямці, а також на спині.
Систолічний шум може вислуховуватись і при вроджених вадах серця:
а) стенозі устя легеневої артерії — утруднене проходження крові з правого шлуночка в легеневу артерію, що викликаає появу систолічного шуму в II міжребер’ї ліворуч, II тон значно послаблений;
б) дефекті міжшлуночкової перетинки (хвороба Толочинова-Роже) — під час систоли внаслідок більш високого тиску кров з лівого шлуночка потрапляє в правий шлуночок, а під час діастоли частково повертається знову в лівий шлуночок. При цьому систолічний шум грубий, тривалий, найгучніший на грудині, проводиться в ліву міжлопаткову ділянку і судини шиї;
в) відкритій артеріальній протоці — під час систоли кров з аорти, в якій більш високий тиск, надходить до легеневої артерії, що викликає в ній підвищення тиску і призводить до гіпертрофії правого шлуночка. Під час діастоли тиск в аорті зменшується, і частина крові із легеневої артерії переходить в аорту. Внаслідок цих гемодинамічних змін при аскультації виявляється гучний систолічно-діастолічний шум, який найвиразніше чути в ІІ-ІІІ міжреберному проміжку ліворуч. Шум проводиться в сонні й підключичні артерії, а також на спину в міжлопаткову ділянку. Значно посилений II тон на легеневій артерії;
г) стенозі устя аорти, а також при деяких інших природжених аномаліях, але цей шум більш варіабельний за характером та інтенсивністю.
Діастолічний шум вислуховується при таких клапанних вадах серця:
а) звуженні лівого (двостулкового) передсердно-шлуночкового отвору (мітральний стеноз), коли кров під час діастоли з лівого передсердя надходить до лівого шлуночка через звужений отвір, вислуховується різкий, короткий, посилений (ляскаючий)´ І тон на верхівці і різної гучності діастолічний з передсистолічним підсиленням нерівний рокітливий шум, який краще вислуховується в положенні дитини на лівому боці;
б) звуженні правого (тристулкового) передсердно-шлуночкового отвору, при якому шум виникає внаслідок тих же причин, що і при мітральному стенозі. При цьому вислухується ляскаючий І тон над нижньою третиною грудини і короткий діастолічний (пресистолічний) шум, який краще виявляється У положенні дитини на правому боці і посилюється при вдиху;
в) недостатності клапанів аорти, коли кров під час діастоли частково повертається з аорти до лівого шлуночка, що супроводжується появою ніжного, тихого протодіастолічного шуму, який максимально звучний в ІІ-ІІІ міжребер’ї праворуч від грудини;
г) недостатності клапанів легеневої артерії, при якій під час діастоли кров частково повертається з легеневої артерії в правий шлуночок, внаслідок чого виникає діастолічний шум в II міжребер’ї ліворуч від грудини.
На відміну від органічних, функціональні шуми м’які, дуючі, тихі або помірно гучні, не проводяться за межі серця, дуже лабільні. Вони зникають або послаблюються при зміні положення тіла чи фізичному навантаженні. При аускультації дитини у вертикальному положенні функціональний шум, як правило, зникає і знову з’являється, коли дитина лягає. Функціональний шум легко змінюється під час вдиху і видиху. На висоті глибокого вдиху або при затримці дихання функціональний шум значно послаблюється або навіть зникає, а в кінці видиху він появляється знову або посилюється. Функціональні шуми не мають певних точок максимального вислухування, вони дифузні і вислухуються над всією ділянкою серця, хоча дещо краще на його верхівці і над легеневою артерією. Функціональні шуми завжди систолічні.
Функціональні шуми виникають при лихоманці інфекційного походження, анемії, нервовому збудженні, при зменшенні в’язкості крові, порушенні функції папілярних м’язів або розширенні кільця мітрального клапана, прискореному кровообігу, що виникає при тахікардії, та ін.
Функціональний шум м’язового походження виникає при зниженні тонусу папілярних м’язів або всього міокарда. Він з’являється внаслідок неповного змикання стулок клапанів і регургітації крові. Найчастіше це спостерігається в ділянці лівого передсердношлуночкового отвору. Шум вислухується на верхівці серця і в III-IV міжребер’ї біля лівого краю грудини. Причиною зниження тонусу серцевого або папілярних м’язів є дистрофічні зміни в міокарді в результаті перенесеного міокардита (склероз міокарда або порушення обміну в ньому).
Функціональний шум виникає також у дітей з вегетативною дисфункцією. Порушення регуляторного впливу вегетативної нервової системи викликає зниження м’язового тонусу, особливо папілярних м’язів, що спричиняє виникнення серцевих шумів. Крім того, при вегетативних порушеннях може спостерігатися підвищення тонусу папілярних м’язів, внаслідок чого вони Укорочуються, що призводить до неповного змикання стулок клапанів і виникнення шуму. Такі шуми спостерігаються найчастіше у підлітків.
Функціональний шум нерідко виникає в процесі формування серця, оскільки різні відділи серця зростають нерівномірно, що призводить до невідповідністі між розмірами камер і отворів серця та судин. Крім того, виникає нерівномірність росту окремих стулок клапанів і хорд, що спричиняє тимчасову Неспроможність функції змикання клапанів. Шуми формування серця Локалізуються в основному в ділянці вислухування клапанів легеневої артерії.
Найчастіше вони визначаються у дітей переддошкільного і дошкільного віку. У дітей старшого шкільного віку такі шуми вислухуються на верхівці серця.
Таким чином, при аускультації у випадках наявності шумів серця необхідно визначити:
1) відношення шуму до фази серцевого циклу (систоли або діастоли);
2) властивості, характер, інтенсивність та тривалість шуму;
3) локалізацію найкращого вислухування шуму;
4) напрямок проведення (ірадіації) шуму.
Визначення вказаних характеристик шумів серця дозволяє в багатьох випадках правильно встановити діагноз.
Закінчують дослідження серцево-судинної системи у дітей визначенням артеріального тиску. Його, як правило, вимірюють непрямим аускультативним методом М.П.Короткова за допомогою адекватного апарата. Зокрема, у дітей для вимірювання артеріального тиску застосовують ртутні сфігмоманометри та анероїдні манометри, а у новонароджених краще використовувати доплеровський електронний апарат, оскільки точність вимірювання аускультативним методом викликає сумніви.
При визначенні артеріального тиску у дитини необхідно спочатку привабити її до себе, а також забезпечити тишу та створити спокійну атмосферу. Це дозволить покращити точність вимірювання, оскільки сам факт присутності лікаря часто призводить до обумовленого емоціями підвищення артеріального тиску («ефект білого халата»).
При вимірюванні артеріального тиску слід дотримуватись таких правил:
- Перед вимірюванням артеріального тиску, бажано протягом дня, але не менш ніж за 1 годину, необхідно уникати фізичного навантаження, а безпосередньо перед вимірюванням дитина має посидіти в теплій кімнаті протягом кількох хвилин, зручно спираючись на спинку крісла.
- М’язи рук мають бути розслаблені, одежа не повинна стискувати руку, а ліктьова ямка повинна розташовуватися на рівні серця.
- Артеріальний тиск можна також вимірювати в положенні дитини лежачи або стоячи, але за умови, що рука, на якій проводиться дослідження, перебуває на рівні серця.
- За 3 години до визначення артеріального тиску не рекомендується вживати кави чи чаю, а також приймати адреноблокатори і гіпотензивні препарати.
- Артеріальний тиск потрібно визначати принаймі тричі з проміжком не менш, аніж 2-3 хвилини, а потім розраховувати середнє значення. Але якщо різниця в результатах вимірювання досягає 5 мм рт.ст., то вимірювання слі продовжити до тих пір, поки різниця не буде перевищувати 2 мм рт.ст.
- Для виключення впливу асиметрії аускультативних даних рекомендується вимірювати артеріальний тиск на обох руках у положенні сидячи та стоячи.
- Співвідношення окружності пневмокамери манжетки і окружності плеча (середня третина) повинно знаходитись в межах 0,47-0,55. Тільки при окружності плема понад 15 см можна використовувати манжетку шириною 13 см, якою користуються у дорослих, з внесенням відповідних поправок (табл. 69).
- Манжетку потрібно накладати на плечо так, щоб можна було просунути під нею 1-2 пальці; при цьому її центр має знаходитись над плечовою артерією (a.brahialis), а нижній край на 2-3 см вище ліктьової ямки.
- У дітей старшого віку систолічний артеріальний тиск потрібно реєструвати з появою тонів Короткова, а діастолічний — при їх зникненні (V фаза). Однак у дітей, особливо в ранньому віці, тони Короткова можуть вислуховуватись при зниженні тиску навіть до нульового рівня. В цих випадках необхідно орієнтуватись на IV фазу, тобто час, коли тони починають приглушуватись.
Таблиця 69. Корекція артеріального тиску (AT) у дітей з різним обсягом плеча при використанні манжетки шириною 13 см
| Систолічний AT | Діастолічний AT | ||
| Окружність плеча, | Корекція, | Окружність | Корекція, |
| см | мм рт.ст. | плеча, см | мм рт.ст. |
| 15-18 | + 15 | 15-20 | 0 |
| 19-22 | + 10 | 21-26 | -5 |
| 23-26 | +5 | 27-31 | -10 |
| 27-30 | 0 | 32-37 | -15 |
Під час вимірювання артеріального тиску дитина може сидіти чи лежати. Руку її слід звільнити від одягу, покласти на стіл або на край ліжка на рівні серця, у розігнутому положенні, м’язи її мають бути розслаблені (рис. 78). На плече накладають манжетку, не дуже щільно, так, щоб під неї можна було підвести 1-2 пальці; при цьому її центр має знаходитись над плечовою артерією (a.brahialis), а нижній край на 2-3 см вище ліктьової ямки. На внутрішньому боці ліктьової ямки намацують місце найбільш вираженої пульсації плечової артерії і до цього місця прикладають без особливого натискування фонендоскоп. Перекривають повітряний вентиль і за допомогою груші збільшують тиск повітря у манжетці до зникнення артеріальних тонів. Коли артеріальні тони зникають і пульсація припиняється, тиск підвищують ще на 30 мм рт.ст. (4 кПа), а потім повільно, зі швидкістю 2 мм рт.ст.(0,3 кПа)
випускають повітря. З появою тонів фіксують систолічний артеріальний тиск (CAT), а при їх зникненні — діастолічний (ДАТ).
Артеріальну гіпертензію у дітей необхідно діагностувати у тих випадках, коли середній рівень систолічного і/або діастолічного тиску, розрахований на підставі трьох окремих вимірювань, дорівнює чи перевищує 95% відрізного значення кривої розподілу артеріального тиску (AT) для даного віку.
Граничні значення артеріального тиску для визначення артеріальної гіпертензії наведені в табл. 70.
Згідно з центильними кривими розподілу артеріального тиску у дітей в залежності від віку та статі, рівні артеріального тиску, що відповідають 90-94% центильним точкам його розподілу, відносять до високого нормального AT (рис. 79, 80).
Таблиця 70. Критерії артеріальної гіпертензії у дітей та підлітків різного віку (в мм рт.ст.) (Pediatrics. — 1987. — V.79, №1. — Р.1-25)
| Вік | Високий нормальний рівень AT | Виражена гіпертензія | Тяжка гіпертензія | |||
| CAT | ДАТ | CAT | ДАТ | CAT | ДАТ | |
| 7 днів | 96-105 | >106 | ||||
| 8-30 днів | 104-109 | >110 | ||||
| 104-111 | 70-73 | 112-117 | 74-81 | >118 | >82 | |
| 3-5 років | 108-115 | 70-75 | 116-123 | 76-83 | >124 | >84 |
| 6-9 років | 114-121 | 74-77 | 122-129 | 78-85 | >130 | >86 |
| 10-12 років | 122-125 | 78-81 | 126-133 | 82-89 | >134 | >90 |
| 13-15 років | 130-135 | 80-85 | 136-143 | 86-91 | >144 | >92 |
| 16-18 років | 136-141 | 84-94 | 142-149 | 92-97 | >150 | >98 _ |
В залежності від ступеню підвищення AT розрізняють виражену і тяжку гіпертензію. Рівні AT, що відповідають 95-99% центильним точкам його розподілу, вважають за виражену гіпертензію, тоді як рівні AT вищі за 99°/° центиль вважають тяжкою гіпертензією.
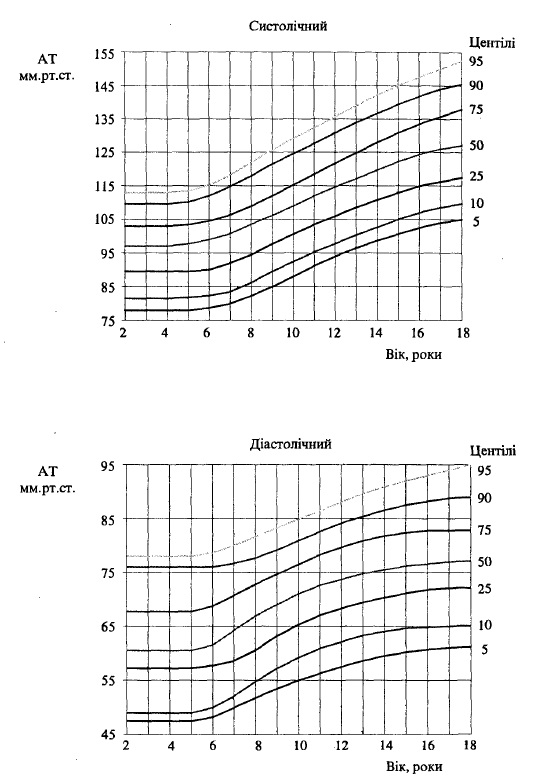
Рис. 79. Центільний розподіл артеріального тиску у хлопчиків
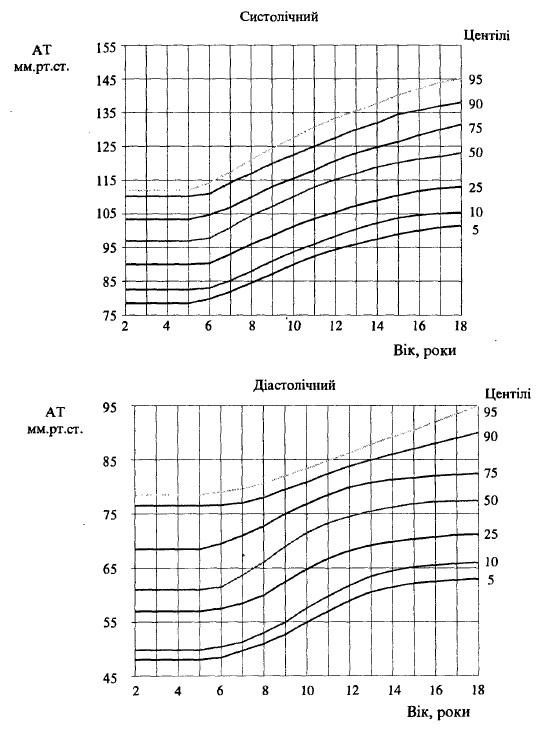
Рис. 80. Центільний розподіл артеріального тиску у дівчаток
Таким чином, використовуючи огляд, пальпацію, перкусію та аускультації можна діагностувати різні захворювання серцево-судинної системи у дітей.