Методика об’єктивного клінічного обстеження органів дихання у дітей включає: огляд, пальпацію, перкусію та аускультацію. Суттєвими є також Детально зібраний анамнез і скарги хворого.
З неспецифічних бронхолегеневих захворювань і хвороб верхніх дихальних шляхів у дітей найчастіше зустрічаються: риніт, фарингіт, ларингіт, гострий бронхіт (простий, обструктивний, бронхіоліт, рецидивуючий), трахеїт, гостра пневмонія (вогнищева, крупозна, сегментарна, інтерстиціальна), астматичний бронхіт, бронхіальна астма, плеврит тощо.
Провідними скаргами, які свідчать про захворювання органів дихання, є скарги на кашель, нежить, утруднене дихання, задишку, приступи ядухи, ціаноз, біль в грудях під час кашлю і глибокого дихання, порушення ритму дихання, його глибини, зміни голосу і втрата його дзвінкості та ін. Крім того, при захворюваннях органів дихання можливі скарги загального характеру, такі як підвищення температури тіла, кволість, млявість, зниження апетиту, розлад сну, роздратованість, ознаки інтоксикації. Вираженість скарг та їх різноманітність залежать від характеру захворювання, поширеності патологічного процесу і його тяжкості.
ОГЛЯД. При огляді перш за все звертають увагу на загальний стан хворого, свідомість, його поведінку (активний чи млявий, зберігає цікавість до оточуючого чи байдужий), положення (активне, пасивне, вимушене). Вимушене положення спостерігається при приступі бронхіальної астми, обструктивному і астматичному бронхіті, емфіземі легень — хворі намагаються зайняти вертикальне положення (сидять, опираючись руками на стегна), а також при ураженні плеври (плеврит, крупозна пневмонія) — діти лежать переважно на хворому боці.
Огляд розпочинають з обличчя, а потім переходять на грудну клітку і кінцівки. Звертають увагу на колір шкіри хворого. При дихальній недостатності з’являється синюватий колір (ціаноз). У дітей раннього віку спостерігається ціаноз носогубного трикутника. Ціаноз може бути постійний або періодичний, локальний або розповсюджений. Чим вища дихальна недостатність і менший вміст кисню в крові, тим більш виражений і генералізований ціаноз. При цьому він може поширюватись на шкіру обличчя, слизові оболонки губ і язика, а також на шкіру тулуба (тотальний). Ціаноз значно посилюється при легеневих ураженнях під час крику, ковтання, оскільки при затримці дихання напруження кисню в крові ще більш зменшується.
Гіперемія шкіри обличчя, вишнево-червоний колір губ, інколи гіперемія однієї щоки (відповідно ураженій легені) спостерігаються при крупозній пневмонії; блідість з сірим відтінком шкіри обличчя, обмеженим ціанозом носогубного трикутника — при ексудативному плевриті, стафілококовій деструкції легень, пневмосклерозі.
Висипання (герпес та ін.) на шкірі і слизових оболонках губ виявляється при вірусній респіраторній інфекції, крупозній пневмонії. У немовлят із запаленням легень часто з’являється піна в куточках ротової порожнини, симптом «губи трубача», дихання «загнаного звіра», симптоми «гострого носа» та «тремтіння крил носа». Ці симптоми також є ознакою дихальної недостатності.
Оглядаючи обличчя, звертають увагу на те, як дихає дитина — носом чи ротом. Дихання через ніс вільне чи утруднене, і якщо утруднене, то чому. Утруднене дихання через ніс може бути пов’язане з аденоїдними вегетаціями (гіперплазія глоткового мигдалика). Для аденоїдних вегетацій характерний ротовий тип дихання (рис. 67), з’являються хропляче дихання вночі й носовий, гугнявий тембр голосу і типова фізіономія («аденоїдний тип») обличчя дитини (постійно відкритий рот, одутливість, розширене перенісся, звужені носові ходи, високе і гостре піднебінне склепіння — «готичне склепіння» та ін.).
Визначають наявність виділень із носових ходів та їх характер (водянисті, слизувато-водянисті, слизові, серозні, слизово-гнійні, гнійні, кров’янисті та ін.), кількість, запах, а також виділення дво- чи односторонні. Односторонні гнійні виділення із носа спостерігаються при наявності стороннього тіла в носовому ході. Особливо підозріле однобічне ураження носа з мутнувато-рідкуватим серозно-кров’янистим виділенням, що роз’їдає шкіру навколо носа. При такому ураженні треба пам’ятати про можливість дифтерії носа. Потім звертають увагу на наявність сухих кірок в носових ходах, їх колір і кількість.
Для огляду передніх носових ходів праву руку кладуть на тім’я хворого, нахиляють голову назад і, відтискуючи великим пальцем правої руки кінчик носа вгору, оглядають носову перегородку і носові ходи.
Важлива діагностична ознака ураження органів дихання у дітей — це кашель. Якщо він є, то потрібно визначити його ритмічність, характер, темброве забарвлення, час і умови виникнення, що дозволить зробити висновок про хворобу дитини.
За ритмом можна виділити: а) кашель у вигляді окремих кашльових поштовхів, так зване покашлювання, спостерігається при неврозах, синуситах і аденоїдних вегетаціях, на початкових стадіях туберкульозу легень; б) постійний кашель характерний для хворих на фарингіт і гострий бронхіт; в) періодичний кашель спостерігається у хворих на грип, пневмонію, хронічний бронхіт. Варіантом періодичного кашлю є приступоподібний (пароксизмальний, судомний), який вважається основним симптомом коклюшу. Приступ складається з ряду кашльових поштовхів, що безперервно йдуть один за одним і закінчуються судорожним вдихом. Найчастіше через кілька секунд починається другий такий же судорожний приступ кашлю.
Важливою діагностичною ознакою кашлю є час його виникнення. Так, нічний кашель найхарактерніший для хворих на коклюш, синусит і Респіраторний алергоз, тоді як у дітей з муковісцидозом, бронхоектазами, хронічномим бронхітом найбільш сильний кашель буває вранці.
Якщо кашель не супроводжується виділенням харкотиння, то він називається сухим, на відміну від кашлю з виділенням харкотиння, який називають вогким. Частий сухий, поверхневий і короткий кашель спостерігається при фарингіті, а більш глибокий і вологий — у дітей, хворих на бронхіт та трахеобронхіт. Вологий, глибокий і часто болючий кашель характерний для дітей, хворих на пневмонію.
Кашель розрізняють також за тембровим забарвленням. Гавкаючий кашель свідчить про ураження гортані, зокрема про її набряк (ларингіт, круп); гучний «як в діжку» — про трахеїт.
Дуже характерний двотонний (бітональний) кашель, при якому чути два тони — грубий і високий (дзвінкий з металічним відтінком). Якщо слухати такий кашель на деякій відстані від хворого, не бачачи його, то складається враження, ніби синхронно кашляють дві особи. Один з тонів цього кашлю виникає від проходження стовпа повітря крізь звужене збільшеними лімфатичними вузлами місце трахеї або крупного бронха; другий тон викликається повітрям, яке з силою проходить крізь щілину, утворювану напруженими голосовими зв’язками.
Після огляду шкіри слід обстежити стан слизової оболонки зіва, м’якого і твердого піднебіння, мигдаликів. Дослідження треба проводити при гарному освітленні, обов’язково користуючись шпателем (або в домашніх умовах чайною ложечкою), придержуючи й повертаючи голову дитини проти джерела світла. Дитину раннього віку мати садить собі на коліна, загорнувши її до шиї в простирало і притискаючи руками до грудей. Дітей старшого віку садять, просять відкрити рот і, ввівши шпатель, вимовляти звук «е». При цьому шпатель вводять обережно, щоб не натиснути на корінь язика і не викликати блювання. Слід також пам’ятати, що ця процедура у багатьох дітей викликає негативне відношення до лікаря, тому огляд ротової порожнини можна проводити в кінці, коли лікар завоює довір’я дитини.
При огляді ротової порожнини звертають увагу на стан слизової оболонки, зіва і мигдаликів, їх розміри. У дітей першого року життя, а часто і раннього віку, мигдалики, як правило, не виходять за межі піднебінних дужок. При респіраторній інфекції спостерігаються гіперемія слизової оболонки зіва, набряк мигдаликів і дужок. Нерідко виникають запальні процеси — ангіни (фолікулярна, лакунарна, а також специфічна інфекційна). При фолікулярній ангіні на фоні почервоніння слизової оболонки, набряку дужок, набухання і розрихлення мигдаликів на їх поверхні спостерігаються крапкоподібні або дрібні нашарування, як правило, білого кольору. При лакунарній ангіні ступінь запалення більш виражений, а нашарування захоплюють лакуни. Ангіна при скарлатині відрізняється від ангіни іншої етіології різко відмежованою гіперемією, а при формах середньої тяжкості і тяжкій — некрозом слизової оболонки («некротична ангіна»). При дифтерії зіва на мигдаликах, як правило, з’являються нашарування (плівки) брудно-сірого кольору на фоні помірн0 вираженої гіперемії. При намаганні зняти плівку з’являється кровоточивість слизової оболонки.
На слизовій оболонці задньої стінки глотки, крім гіперемії, нерідко спостерігаються смужки слизу.
При огляді ділянки шиї у випадках тяжкого ураження дихальної системи можна помітити участь в акті дихання шийних м’язів (грудинно-ключично-соскових, драбиноподібних).
Далі оглядають грудну клітку дитини. При цьому перш за все звертають увагу на її форму, симетричність, деформацію, стан міжреберних проміжків, рівномірність і симетричність дихальних рухів.
У дітей в нормі форма грудної клітки циліндрична. При емфіземі легень, бронхіальній астмі, астматичному і обструктивному бронхітах, тяжкому перебігу коклюшу в період загострення хвороби форма грудної клітки стає коротшою і широкою («діжкоподібною»). Така ж форма грудної клітки характерна для здорових немовлят, оскільки ребра відходять від хребта під прямим кутом у горизонтальному напрямі, і передньозадній та поперечний розміри грудей однакові. Паралітична форма грудної клітки (зменшення всіх розмірів, атрофія дихальних м’язів, різкий нахил ребер донизу, гострий надчеревний кут, відставання лопаток) типова для хронічних бронхолегенових процесів.
У здорових дітей грудна клітка симетрична. При наявності патології її симетричність порушується, тобто спостерігається асиметричність з ознаками сплощення і западання (односторонній хронічний фіброзний процес в легені, плевральні шварти після перенесеного ексудативного плевриту) або розширення і збільшення однієї половини (ексудативний плеврит, пневмоторакс, гемоторакс тощо).
Деформація грудної клітки, викликана сколіозом та іншими тяжкими ураженнями хребта, в значній мірі порушує рух легень і може викликати вторинну легеневу недостатність.
Міжреберні проміжки у здорових дітей мають однакові розміри і добре контуруються. При ексудативному плевриті, гідро- та пневмотораксі проміжки згладжуються, розширюються, нерідко випинаються. У дітей з хронічними бронхолегеневими процесами міжреберні проміжки часто звужуються і втягуються.
У здорових дітей обидві половини грудної клітки рухаються рівномірно і синхронно. Щоб впевнитись у цьому, слід попросити хворого зробити Максимальний вдих і візуально простежити за рухами обох половин грудної Клітки спереду і ззаду. Для більш точного визначення кінчики вказівних пальців ставимо під кути лопаток і щільно їх фіксуємо, після цього просимо хворого глибоко вдихнути і затримати на короткий час дихання, оцінюємо висоту Проміжків між пальцями і кутами лопаток з обох сторін (в нормі проміжки Повинні бути однаковими). Можна під кути лопаток прикласти великі пальці Паралельно ребрам, а далі все зробити так, як зазначено вище. При ураженні легень (крупозна пневмонія), наявності плевриту, больовому синдромі одна половина грудної клітки (як правило, хвора сторона) відстає в акті дихання.
При подальшому огляді грудної клітки визначають характер, глибину, ритм, частоту і тип дихання, наявність задишки та її характер, участь допоміжних м’язів в акті дихання.
Характер дихання у дітей оцінюють як спокійне, вільне, утруднене (задишка), хрипляче, сопуче, клекочуче, стридорозне (із свистячим шумом), у здорових дітей дихання спокійне, вільне, майже безшумне, а дихальні рухи непомітні. Шумне дихання спостерігається при інспіраторній, свистяче — при експіраторній задишці (на фоні приступів ядухи). Грубе дихання (хрипле, вібраційне) є ознакою звуження верхніх дихальних шляхів і називається в клінічній практиці стридором. Найчастіша причина його — бактеріально- вірусне ураження гортані, особливо в ділянці голосових складок. Втягнення в патологічний процес надгортанного хряща викликає сильний біль в горлі, дисфагію, охриплість голосу, стридорозне дихання і задишку.
Стридор нерідко виникає у хворих з заглотковим абсцесом, запальними захворюваннями м’яких тканин шиї (флегмони поблизу гортані), при набряках гортані, ларингоспазмі на фоні деяких захворювань (правець, стороннє тіло в гортані і нижчерозташованих відділах дихальних шляхів).
Стридор має й іншу етіологію. Він може обумовлюватися стиском дихальних шляхів або обструкцією глотки органами ротової порожнини (кіста під’язичного протоку, мікрогнатія з птозом язика, макроглосія, діафрагмальна грижа) і стиском трахеї судинними аномаліями. Так, подвоєння дуги аорти викликає синдром стридора в перші 6 міс. життя, а правостороння локалізація дуги аорти з розташованою ліворуч артеріальною зв’язкою супроводжується появою стридора в кінці першого року життя або трохи пізніше. Крім того, стридор виникає при аномаліях сонної або підключичної артерій, новоутвореннях (пухлини щитовидної залози, лімфосаркома, збільшення лімфатичних вузлів), збільшенні органів середостіння (тимома, вроджений зоб), лімфадено- патіях середостіння (туберкульоз, саркоїдоз).
Стридор з’являється і при деяких вроджених аномаліях розвитку органів дихання. До них перш за все відносяться вроджений гортанний стридор (інспіраторний гортанний колапс), який розвивається внаслідок значного сплющення надгортанника. Нерідко при вертикальному положенні дитини стридор зникає. До кінця першого року життя він поступово зменшується і може повністю зникнути.
Дуже рідко у дітей зустрічається така аномалія розвитку, як вроджена додаткова складка гортані, яка може закривати половину або дві третини голосової щілини. При цьому виникає синдром обструкції повітропровідних шляхів, зникає голос.
Стридор супроводжує і рідкі форми вродженої патології гортані і трахеї (кіста, стеноз, відсутність або дефекти розвитку хрящових кілець трахеї і хрящових утворень гортані), а також параліч нервів, що іннервують гортань. Деякі види новоутворень дихальних шляхів (зокрема папіломатоз гортані, гемангіома, фіброліпома) також призводять до розвитку стридора. Стридор може виникати у дітей з неврозами (неврогенний стридор).
Вроджений стридор — своєрідна хвороба дітей раннього віку, для якої характерний інспіраторний гучний шум при диханні. Шум дзвінкий і нагадує воркування голубів, свист, інколи — муркотіння кішки. Інтенсивність шуму зменшується під час сну, при перенесенні дитини з холодного приміщення В тепле, якщо дитина спокійна. Посилюється шум при збудженні, крику, кашлі. Загальний стан при цьому порушується мало, дихання незначно утруднене, ссання груді не порушується, голос зберігається. Стридор починається відразу ж або незабаром після народження, зменшується в другому півріччі і самовільно зникає в 2-3 роки. В основі цього захворювання, на думку більшості авторів, лежить аномалія розвитку зовнішнього кільця гортані, черпалоподібних хрящів. При тяжких формах стридора доцільно провести ларингоскопічне дослідження, щоб з’ясувати, чи не викликається стридор поліпом або вродженою мембраною голосових зв’язок.
Глибину дихання визначають візуально за величиною екскурсії грудної клітки. Глибина дихання визначається об’ємом вдихуваного повітря. Спостерігається певна вікова залежність глибини дихання, яку можна визначити таким чином: чим менший вік дитини, тим менша глибина (об’єм) дихання. Дихання може бути поверхневе і глибоке. Поверхневе дихання, як правило, прискорене, і виникає у дітей з різкою деформацією грудної клітки, при фебрильній температурі, тіла, больових відчуттях, головним чином, при невралгії міжреберних нервів, тріщинах і переломах ребер, плевриті, бо кожна спроба дихати глибше викликає біль. Глибоке дихання у дитячому віці зустрічається рідко і часто поєднується із сповільненим диханням. Глибоке дихання виникає внаслідок сильного збудження дихального центру накопиченими в організмі хворого токсичними речовинами або в результаті ацидотичних порушень (накопичення ацетону, ацетоуксусної кислоти). Особливим видом глибокого дихання є велике Дихання Куссмауля, яке дуже глибоке, шумне, рівномірне (без пауз між ін- і експірацією) і нагадує дихання «загнаного звіра» (рис.68). Дихання Куссмауля Характерне для таких клінічних синдромів, як ентеральний токсикоз, діабетична Кома, азотемічна кома. Може спостерігатися при тяжкій анемії та гіпотрофії ІІІ ступеня.
Ритм дихання оцінюють за регулярністю дихальних рухів грудної клітки. здорових дітей дихання ритмічне, проміжки між окремими дихальними Рухами майже однакові. Тільки у новонароджених, особливо у недоношених. У дітей першого року життя в нормі може спостерігатися нестійкий ритм дихання, його частота і глибина. У дітей першого півріччя ритм дихання дуже Лабільний (нерівномірні інтервали між вдихом і видихом), що зумовлено недосконалістю нервово-рефлекторних механізмів дихання. У дітей, старших 2-х років, у стані спокою з’являється досить ритмічне дихання.
Ураження дихального центру (його виснаження, гальмування) є причиною виникнення періодичних форм дихання, які хоча і не специфічні для того чи іншого ураження дихальної системи, але вказують на глибину порушень регуляції дихання у хворої дитини. Крім періодичних форм дихання можуть спостерігатися і інші патологічні варіанти порушень ритму, які відмічаються візуально (рис.68):
а) хаотичне, безладне дихання (аритмічне, неоднакове за глибиною і частотою);
б) дихання Біота характеризується чергуванням періодичних рівномірних дихальних рухів однакової глибини, розділених довгими паузами. Після паузи (відсутність дихальних рухів), що триває від кількох секунд до півхвилини, іде кілька звичайних дихальних рухів через правильні або неправильні проміжки часу, потім знову настає пауза. Чітка закономірність в кількості дихальних рухів і довжині пауз відсутня. При затяжній паузі між групами дихальних рухів хворий може втрачати свідомість. Таке порушення ритму дихання спостерігається при тяжких пошкодженнях головного мозку (крововилив, пухлина, розташована біля дихального центру), менінгітах, менінгоенцефалітах, діабетичній комі, в агональному періоді;
в) дихання Чейна-Стокса — найтяжчий розлад дихального ритму, який полягає в періодичному посиленні глибини дихання з наступним його ослабленням до повної зупинки. Після паузи, що триває 15-30 с, настає поверхневе дихання, яке поступово посилюється (дихальні рухи стають більш глибокі). Коли глибина дихання досягає максимальної, дихальні рухи поступово слабшають, дихання стає поверхневим, і знову настає пауза. Під час паузи хворий може втрачати свідомість. Такий ритм спостерігається при розладах мозкового кровообігу, які з’являються при декомпенсації серцевої діяльності (вроджені вади серця, тяжкі міокардити з переходом в міокардіо- склероз), менінгітах, крововиливі в головний мозок, пухлині головного мозку, тяжкій інтоксикації. Цей ритм дихання характеризує надзвичайну тяжкість стану хворого і є прогностично несприятливим.
На ритм дихання значно впливає координація грудних і діафрагмальних (черевних) м’язів. Прикладом розладу координації вказаних м’язів є дисоційоване дихання Грокко-Фругоні. В основі цього ритму лежать порушення координації функції нервово-регуляторного апарату, якии забезпечує гармонічну і послідовну роботу окремих груп дихальних м’язів. Наприклад, порушення координації скорочення діафрагми і межреберних м’язів призводить до того, що верхня частина грудної клітки знаходиться стані вдиху, а нижня — видиху. Спостерігається дихання Грокко-Фругоні. У дітей, що знаходяться в агональному стані, при порушеннях мозкового кровообігу, абсцесах головного мозку, базальному менінгіті, рідко при діабетичній комі і уремії. Цей тип порушень прогностично несприятливий.
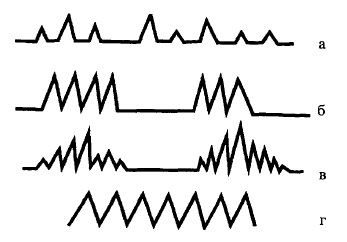
Рис. 68. Графічне зображення патологічних типів дихання у дітей.
а-хаотичне дихання; б-дихання Біота; в-дихання Чейна-Стокса; г-дихання Куссмауля.
При огляді необхідно звертати увагу на тип дихання. У новонароджених і дітей першого року життя тип дихання діафрагмальний (черевний). У дітей першого року життя незалежно від статі дихання здійснюється виключно діафрагмою, а потім підключаються м’язи передньої черевної стінки. Змішаний тип дихання (грудочеревний) спостерігається з 2-го року життя до 6-7 років (за деякими даними, до 8-9 років), коли з’являються статеві відмінності. Після 6-7 років (або 8-9) у хлопчиків переважає черевний тип дихання, а у дівчаток — грудний. Якщо у дівчаток шкільного віку з’являється черевний тип дихання або у дітей віком 2-7 років цей тип дихання переважає, то необхідно виключити захворювання, які стримують нормальний рух ребер. Зокрема, це можуть бути травматичні ушкодження ребер (тріщини, переломи), а також міозити міжреберних м’язів, невралгія міжреберних нервів, сухий плеврит. Якщо у хлопчиків, старших 7 років, з’являється грудний тип дихання або у дітей віком 2- 7-и років цей тип дихання переважає, то це може свідчити про обмеження рухливості діафрагми і частково передньої черевної стінки (перитоніт, запалення діафрагми, діафрагмальний плеврит, асцит, метеоризм, піддіафрагмальний абсцес).
При огляді грудної клітки визначають також частоту дихання. Це роблять під час сну дитини або тоді, коли вона зовсім спокійна, бо найменше збудження Прискорює дихання. Рахувати число дихань можна як візуально (непомітно стежачи за рухами грудної клітки або передньої стінки живота), так і пальпаторно, поклавши непомітно руку на грудну клітку і відчуваючи її рухи. Непомітність підрахунку частоти дихання обов’язкова при обстеженні дітей, старших 4-х років, щоб виключити психогенний ефект. Під час сну частоту дихання можна фіксувати з допомогою фонендоскопа, наблизивши його мембрану, але не торкаючись до кінчика носа дитини, яка спить. Цей метод найчастіше використовується при обстеженні немовлят. Для точного підрахунку частоти дихання рекомендується спостерігати за дихальними рухами не менше 1 хвилини.
Щоб визначити, чи відрізняється частота дихання у обстежуваної дитини від норми, слід знати нормальне число дихань, яке залежить від віку. Частота дихання з віком зменшується, оскільки збільшується тривалість дихального циклу.
Частота дихання може змінюватися протягом доби (під час сну сповільнюється), в залежності від пори року (влітку збільшується), положення тіла (сповільнюється в лежачому положенні). Частота дихання збільшується при фізичному навантаженні, психоемоційному збудженні, підвищенні температури тіла (при підвищенні температури тіла на 1 ° С зростає на 4-5 дихальних рухів), але ці зміни носять тимчасовий характер. При цьому співвідношення між частотою дихання та частотою скорочень серця не змінюється і знаходиться в межах нормальних величин (1:3,5-1:4).
Сповільнене дихання (брадипное) зустрічається в дитячому віці рідко. Основна його причина — це пригнічення функції дихального центру, що може виникати в результаті вираженого метаболічного алкалозу (пілоростеноз) і респіраторного ацидозу (тяжка інтоксикація та ін.), а також при значному порушенні обміну речовин (уремія, гепатаргія, агональний період).
Патологічне підвищення частоти дихання (тахіпное) завжди стійке, тривале і співвідношення цієї частоти до частоти серцевих скорочень зменшується до З і нижче. Стійкість цих змін залежить як від рефлекторного збудження клітин дихального центру, так і від безпосередньої зміни концентрації кисню (гіпоксія) та вуглекислоти (гіперкапнія) в крові, вмісту інших хімічних речовин. Прискорене дихання спостерігається при захворюваннях органів дихання (пневмонії, бронхіоліт, бронхіальна астма, плеврит тощо), серця (вроджені вади серця, міокардит, перикардит тощо).
Прискорене дихання у дітей майже завжди супроводжується задишкою (диспное). Цим терміном позначають прискорене і утруднене дихання. Об’єктивними симптомами задишки є зміна ритму та частоти дихання і участь в акті дихання допоміжних дихальних м’язів. При наявності задишки необхідно уточнити її характер: інспіраторна, експіраторна, змішана.
Для інспіраторної задишки характерний утруднений гучний вдих. При цьому нерідко виникає свистячий звук. Вона спостерігається у разі наявності механічних перешкод проходженню повітря через верхні дихальні шляхи (справжній і несправжній круп, стеноз гортані, сторонні тіла в трахеї, заглотковий абсцес). При цих станах вдих відбувається тільки завдяки енергійному скороченню допоміжних дихальних м’язів.
Експіраторна задишка супроводжується утрудненим подовженим видихом, головним чином за участю м’язів живота. Така форма задишки буває при звуженні просвіту бронхів та бронхіол (обструкція) за рахунок набряку або спазму їх мускулатури і характерна для обструктивного і астматичного бронхітів, бронхіальної астми. Слід відзначити, що в період загострення астматичного бронхіту і бронхіальної астми експіраторна задишка може переходити в приступ ядухи.
Змішана задишка спостерігається у випадках утруднених вдиху і видиху. Зокрема, це буває при ураженні бронхів, легень, плеври, деяких хворобах серця, асциті, метеоризмі, недостатності функції нирок та багатьох інших хворобах.
Обов’язковим елементом задишки є участь в акті дихання допоміжних дихальних м’язів. У здорових дітей ледь помітно втягуються міжреберні м’язи. При дихальній недостатності втягнення міжреберних м’язів значно посилюється, з’являється втягнення яремної ямки, надчеревної ділянки, над- і підключичних ямок, напружуються м’язи шиї. Чим вищий ступінь дихальної недостатності, тим більше ознак участі допоміжних м’язів в акті дихання.
Закінчують огляд обстеженням кінчиків пальців. При хронічній гіпоксії розвиваються симптоми «барабанних паличок» і «годинникових скелець» (деформація кінцевих фаланг і нігтьових пластинок).
ПАЛЬПАЦІЯ. Після огляду переходять до пальпації. За допомогою пальпації визначають стан шкіри і підшкірної клітковини в ділянці грудної клітки (локальна пітливість, гіперестезія, пастозність, набряк тощо), її болючість і еластичність, голосове дрижання, відчуття тертя плеври.
Пальпацію проводять шляхом легкого натискування долонями і кінцевими фалангами пальців обох рук на симетричних ділянках грудної клітки дитини. Таким чином спочатку визначають наявність підвищеної чутливості шкіри, болючість при обмацуванні ключиць, ребер, міжреберних проміжків, грудини. За допомогою пальпації можна виявити больові точки грудної клітки, уточнити їх локалізацію.У здорових дітей грудна клітка при пальпації безболісна. Болючість грудної клітки може бути пов’язана як із захворюваннями легенів ´ або плеври, так із позалегеневими ураженнями. Підтвердженням плеврального болю буде його посилення при кашлі, нахилі тулуба у здоровий бік, а також його послаблення ( або навіть зникнення) при іммобілізації грудної клітки шляхом стискування її руками з обох боків (симптом Ф.Г.Яновського). Типовою больовою точкою для діафрагмального плевриту є точка Мюссі, розташована між ніжками грудинно-ключично-соскових м’язів. При абсцесі легень відмічається локалізована болісність при тисненні на ребро або міжребер’я відповідно до локалізації абсцесу. Біль при пальпації міжреберних Проміжків виникає у випадках невралгії міжреберних нервів, міозиті Межреберних м’язів. При міжреберній невралгії визначаються больові точки в трьох місцях: а) біля хребта — в місці виходу відповідного міжреберного нерва (так звана вертебральна точка); б) по пахвовій лінії (латеральна точка) і в) біля краю грудини (передня точка) — в місці виходу на поверхню бокових і передніх шкірних гілок відповідного міжреберного нерва. Слід відзначити, що больові відчуття, пов’язані з міжреберною невралгією, значно посилюються При нахилі тулуба у хворий бік. При ураженні міжреберних м’язів болючість виявляється на всьому їх протязі і пов’язана з дихальними рухами. Болючість ребер спостерігається при лейкозах, травмах, метастазах пухлини.
Еластичність грудної клітки визначають шляхом стискання її одночасно двома руками в боковому і передньо-задньому напрямках (руки рухаються назустріч одна одній). Сила стискання повинна бути помірна відповідно до віку дитини: чим молодша дитина, тим тендітніша її грудна клітка. У здорових дітей грудна клітка середньої еластичності, тобто вона досить легко піддається стисканню і при його послабленні швидко займає вихідну позицію. При хронічних бронхолегеневих захворюваннях (пневмосклероз, емфізема тощо), ексудативному плевриті, крупозній пневмонії, туберкульозі еластичність грудної клітки значно зменшується і вона стає резистентною.
За допомогою пальпації визначають голосове дрижання (fremitus vocalis seu pectoralis), яке є відчуттям, що виникає при коливаннях голосових зв’язок у разі голосної вимови слів з літерою «р» і передається через повітря дихальних шляхів на грудну клітку. Голосове дрижання перевіряють під лопатками і в міжлопатковому просторі двома руками, поклавши їх долонями на грудну клітку відповідно до кожної половини. При перевірці голосового дрижання в міжлопатковому просторі дитину просять нахилитися вперед і скласти руки так, щоб добре розійшлися лопатки і відкрили зону проекції легень. Дитині пропонують голосно вимовляти слова з твердими голосними («трактор», «тигр», «сорок три» та ін.).
У здорових дітей поширення звуку на симетричних ділянках грудної клітки буде помірної сили і однакове. При інфільтративних процесах в легенях (пневмонія, туберкульоз, інфаркт легень) і їх ущільненні (запалення, абсцес) голосове дрижання посилюється на стороні ураження. Іноді воно може посилюватися і при утворенні порожнин із щільними стінками в легенях. При переповненні легень повітрям (емфізема) та накопиченні рідини або повітря в порожнині плеври (плеврит, пневмо-, гемо- і гідроторакс, емпієма) голосове дрижання послаблюється або зовсім зникає. Воно послаблюється також при пухлині плеври, ателектазі легень, закупорці просвіту бронхів.
Послаблення голосового дрижання може залежати і від причин, не пов’язаних з патологічними процесами в органах дихання: ожиріння, набряклість шкіри і підшкірної клітковини, різка фізична слабкість.
Іноді пальпаторно можна виявити відчуття тертя плеври, яке у дітей спостерігається рідко. Для того, щоб визначити тертя плеври, тримають долоні на симетричних ділянках грудної клітки і просять дитину глибоко дихати. Цей феномен легше виявляється при грубих фібринозних нашаруваннях на плевральних листках (сухий плеврит).
Пальпаторні ознаки підшкірної емфіземи і набряку шкірної складки визначають під лопатками і по задній пахвовій лінії в нижніх відділах грудної клітки. Захоплюють шкіру і підшкірну клітковину в складку двома пальцями (великим і вказівним, який зверху) на симетричних ділянках і суб’єктивно відмічають її товщину, а потім щупають складку на наявність хрустіння. В нормі товщина складки повинна бути однакова на симетричних ділянках, і хрустіння не буде. При масивних запальних захворюваннях органів грудної клітки (крупозна пневмонія, ексудативний плеврит, гемоторакс) шкірна складка з ураженого боку товща за рахунок набряку. При пневмотораксі повітря буде насичувати оточуючі тканини і сприяти розвитку підшкірної емфіземи — під пальцями з’являється характерний хруст, який нагадує хруст снігу.
ПЕРКУСІЯ є одним з найважливіших методів обстеження органів дихання у дітей. При цьому рекомендується застосовувати безпосередню перкусію. За технікою використовують спосіб Ф.Г.Яновського або В.П.Образцова. Метод безпосередньої перкусії обов’язковий при обстеженні дітей віком до 7 років, причому у дітей раннього віку використовують також тактильну перкусію (спосіб В.Ебштейна). У дітей, старших 7 років, вибір способу перкусії визначається з урахуванням стану підшкірної клітковини (при ожирінні можна використовувати посередню перкусію).
Для правильної оцінки отриманих при перкутсії даних необхідно дотримуватися правил, викладених у розділі 1.
При перкусії передньої і бокової поверхні грудної клітки у дітей першого року життя лікар тримає немовля на лівій долоні в положенні на спині, а при перкусії задньої поверхні немовля кладуть спиною доверху і утримують на лівій долоні обличчям вниз або немовля тримає на руках мати у вертикальному положенні спиною до лікаря. Якщо дитина раннього віку уже сидить і позитивно ставиться до огляду лікаря, то перкусію бажано проводити в сидячому положенні дитини, посадивши її на зручне підвищення. Якщо дитина негативно ставиться до огляду лікаря, то перкусію проводять на руках у матері або близькій дитині людини, щоб послабити негативну реакцію. Якщо дитина вже може самостійно стояти і при огляді хоче встати, то можна перкутувати її і в стоячому положенні, поставивши на зручне підвищення.
У дітей старшого віку перкусія легень проводиться у вертикальному положенні (сидячи чи стоячи), якщо дозволяє стан хворого. Якщо стан хворої Дитини тяжкий, то її кладуть так, щоб ділянка грудної клітки, яку перкутують, була зверху. Основне завдання: грудна клітка хворого не повинна бути щільно притиснута до грудей людини, яка його тримає, і не повинна потопати в м’яких тканинах (постільна білизна, ковдра), які поглинають звукові ефекти.
При перкусії у положенні стоячи руки повинні бути опущені, в положенні сидячи руки кладуть на коліна. При перкусії аксилярних ділянок хворому слід підняти руки догори і скласти на потилиці.
Необхідно слідкувати за симетричним положенням обох половин грудної Клітки. Треба пам’ятати, що при перкусії несиметричних ділянок грудної клітки, а також під час крику дитини легеневий звук змінюється.
Для об’єктивного обстеження органів дихання використовують два типи Перкусії: а) порівняльну, яка дозволяє порівнювати між собою перкуторний звук на симетричних ділянках грудної клітки та різних ділянках легень, отримати уявлення про морфологічний стан легень та патологічні зміни, що з’являються в плевральній порожнині; б) топографічну, яка дозволяє визначати межі легень (нижні, верхні) та їх часток.
Спочатку проводять порівняльну перкусію. Її виконують В певній послідовності: спереду, з обох боків і ззаду. Наносять перкуторний удар (два удари на одне і те ж місце) однакової сили на симетричні ділянки грудної клітки послідовно і планомірно.
У дітей до 10-річного віку спереду починають перкусію від ключиці, а у дітей, старших 10 років, — над ключицею (від верхівки легень) по серединно-ключичній лінії. Перкуторні удари наносять в міжреберних проміжках, однакової сили, вказівним або середнім пальцем правої руки, паралельно ребрам з правого і лівого боку на симетричних ділянках грудної клітки до рівня III-IV-го ребра. Тут закінчується порівняльна перкусія в класичному розумінні. Оскільки ліворуч нижче IV-гo ребра знаходиться серце, а праворуч — середня частка, то порівняти легеневий звук середньої частки на симетричних ділянках лівої легені не можна. Тому з правої сторони продовжують перкусію до нижнього краю правої легені, порівнюючи перкуторний звук середньої частки спереду з легеневим звуком верхньої частки правої або лівої легені.
Порівняльну перкусію на бокових поверхнях грудної клітки проводять по середній пахвовій лінії. Перкуторний звук правої і лівої легені порівнюють на симетричних місцях. Перкутують послідовно зверху донизу. Руки хворого при цьому підняті догори і складені на потилиці. Перкуторний удар наносять в міжреберних проміжках паралельно ребрам.
По задній поверхні грудної клітки порівняльну перкусію проводять спочатку над лопатками, потім в міжлопатковому просторі і накінець під лопатками. Дитину просять нахилити тулуб трохи вперед, голову опустити вниз, а руками охопити себе спереду, щоб максимально відкрилась зона проекції легень. При перкусії над лопатками і під ними палець, що перкутує повинен розташовуватися паралельно ребрам, при перкусії між лопатками — перпендикулярно ребрам, тобто паралельно хребту.
При оцінці результатів порівняльної перкусії слід враховувати деякі особливості перкуторного звуку у здорових дітей. Зокрема, в нормі: а) перкуторний звук над правою верхівкою (спереду і ззаду) дещо коротший, ніж над лівою, що пояснюється більш коротким правим бронхом і нижчим розташуванням верхівки з цього боку, а також більш розвиненими м’язами правого плеча; б) перкуторний звук в ІІ-ІІІ-му міжребер’ї ліворуч більш укорочений через близкість серця; в) при перкусії по середній пахвовій лінії У нижній частині з правої сторони перкуторний звук має укорочений відтінок (через близкість печінки), а з лівої сторони — тимпанічний відтінок (через близкість шлунку — простір Траубе). Півмісяцевий простір Траубе зверху обмежений нижнім краєм серця і лівої легені, з правої сторони — лівою часткою печінки, з лівої сторони — переднім краєм селезінки, знизу — реберною дугою. Необхідно пам’ятати, що при наявності рідини в плевральній порожнині простір Траубе зникає.
У здорових дітей при порівняльній перкусії утворюється ясний легеневий звук (гучний, тривалий, низький, нетимпанічний). При захворюваннях органів дихання перкуторний звук може змінюватися: а) за силою (посилення, укорочення); б) за висотою (низький, високий); в) за тембром (нетимпанічний, тимпанічний, металевий, звук тріснутого горщика та ін.).
Укорочений перкуторний звук легень у дітей спостерігається при:
1) зменшенні кількості повітря в легеневій тканині (запалення легень, туберкульоз, крововилив в легеневу тканину, при значному набряку нижніх відділів легень, рубцевих змінах, обтураційному ателектазі, стисканні легеневої тканини плевральною рідиною, пухлиною, надто розширеним серцем, при сторонньому тілі в бронхах);
2) утворенні в легенях іншої безповітряної тканини (пухлина легень, утворення порожнини і накопичення в ній рідини — харкотиння, гній, ехінококова кіста та ін.);
3) заповненні плевральної порожнини ексудатом або утворенні значних плевральних шварт.
Якщо вогнища ущільнення легеневої тканини невеликі і розташовані глибоко від поверхні грудної клітки, то при перкусії їх виявити неможливо, так як перкуторний тон залишається незмінним. Якщо інфільтративні вогнища великі і зливаються між собою, то при перкусії відмічається значне укорочення перкуторного звуку (абсолютно тупий). Останній з’являється завжди при максимальному накопиченні рідини в плевральній порожнині і для нього характерна стегнова тупість (стегновий перкуторний звук).
Укорочення і тупість легеневого звуку можуть бути інколи пов’язані з позалегеневими причинами: внаслідок збільшення щитовидної залози, трахеобронхіальних лімфатичних залоз туберкульозного і неспецифічного походження. Укорочення перкуторного звуку над ділянками, в яких він завжди буває звучним, може з’являтися при кардіомегалії, перикардиті, розширенні висхідної аорти, медіостеніті, пухлинах органів грудної клітки і середостіння.
Тимпанічний перкуторний звук з’являється при:
1) утворенні в легенях порожнин, заповнених повітрям (каверна, абсцес, кіста, яка розпадається, пухлина, діафрагмальна грижа, пневмоторакс);
2) зниженні еластичності легеневої тканини (емфізема, обтураційний ателектаз);
3) одночасному певному наповненні альвеол повітрям і рідиною (набряк Легень, розрідження запального ексудату в альвеолах).
Укорочення перкуторного звуку з тимпанічним відтінком спостерігається компресійному ателектазі, на початкових етапах запалення легень, васлідок зменшення еластичності напруження легенової тканини.
Крім захворювань органів дихання, тимпанічний звук при перкусії грудної клітки може з’являтися у випадках високого стояння діафрагми (метеоризм), діафрагмальної грижі, наявності в грижовому мішку порожнистих органів (шлунок, петлі кишок), при пневмоперикардіумі, в результаті якого перикард різко розширюється повітрям, що проникло в нього.
Коробковий звук — гучний перкуторний звук з тимпанічним відтінком — з’являється у дітей тоді, коли еластичність легенової тканини значно зменшена, а повітряність її підвищена (емфізема легень, бронхіальна астма, астматичний бронхіт в періоді загострення).
Шум тріснутого горщика — своєрідний тремтячий перкуторний звук, який схожий на звук, що виникає при постукуванні по розбитому глиняному горщику. Схожий звук можна почути, якщо скласти обидві долоні так, щоб між ними було повітря, і тильними поверхнями вдарити об коліно. Цей звук стає яснішим, коли хворий відкриває рота, при зміні положення хворого (висота звуку змінюється), а також він залежить від фази дихання. З’являється у дітей під час крику або над каверною легень, яка сполучається з бронхом вузькою щілиною, або над відкритим пневмотораксом (плевральна порожнина сполучається з бронхом).
Необхідно підкреслити, що після виявлення патологічних змін перкуторного звуку в легенях слід вказати їх локалізацію, тобто в яких частках легень вони знаходяться. Для цього необхідно знати нормальну топографію часток легень і їх проекцію на грудну клітку.
Як відомо, ліва легеня складається з двох часток, права — з трьох (рис. 69). Праворуч: межа між частками починається на рівні остистого відростка III грудного хребця, і проходячи далі косо вниз, вона ділиться на рівні середини лопатки на дві гілки, з яких верхня йде вперед до місця прикріплення IV ребра до грудини, нижня — до місця пересічення з серединно-ключичною лінією на рівні VI ребра. Ліворуч: межа також починається на рівні остистого відростка III грудного хребця, і проходячи далі косо вниз, вона пересікає передню пахвову лінію на рівні IV ребра і закінчується на серединно-ключичній лінії на рівні VI ребра.
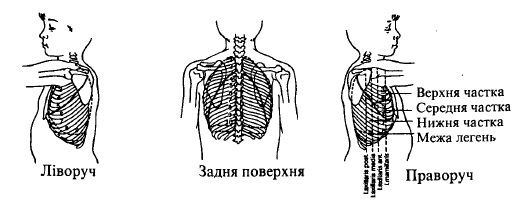
Рис. 69. Межі легень та їх часток
Проекція часток легень на поверхню грудної клітки наведена в табл.62.
Таблиця 62. Проекція часток легень на грудну клітку
| Топографія | Права легеня | Ліва легеня |
| На передню поверхню грудної клітки | ||
| Вище рівня IV ребра
Нижче рівня IV ребра |
Верхня частка Середня частка | Верхня частка Нижня частка |
| На бокову поверхню грудної клітки | ||
| Вище рівня IV ребра
Нижче рівня IV ребра Між рівнем IV-VI ребра Нижче рівня VI ребра |
Верхня частка
Середня частка Нижня частка |
Верхня частка Нижня частка |
| На задню поверхню грудної клітки | ||
| Вище лінії, яка з´єднує spina scapulae і IV ребро
Нижче лінії, яка з´єднує spina scapulae і IV ребро |
Верхня частка
Нижня частка |
Верхня частка Нижня частка |
За допомогою топографічної перкусії у дітей визначають тільки нижні межі легень. На відміну від дорослих, верхні межі легень і ширину полів Креніга у дітей не визначають, оскільки це не має практичного клінічного значення. При топографічній перкусії, на відміну від порівняльної, наносять один удар перкутуючим пальцем по міжреберним проміжкам. Перкусія повинна бути гучною, але щоб сила удару відповідала тендітності грудної клітки. Перкутуючий палець слід ставити паралельно пошуковій межі, тобто паралельно ребрам. Перкусія проводиться в напрямку від ясного до тупого звуку. Межі нижніх країв легень визначають за верхнім краєм пальця, поверненого до легень.
Визначення меж нижніх країв правої легені проводиться за трьома лініями: lin.medioclavicularis dextra, lin.axilaris media dextra, lin.scapularis dextra; лівої легені — тільки за двома лініями: lin.axilaris media sin., lin. scapularis sin. Ці відмінності пов’язані з тим, що ліва легеня утворює виїмку для серця (incisura cardiaca), і фактично нижня межа спереду знаходиться позаду серця. В деяких випадках межі нижніх країв легень визначають також за lin.paravertebralis dextra et sinistra.
Для правильної оцінки результатів топографічної перкусії і точної вокалізації патологічного процесу необхідно визначити орієнтири. Зокрема, Межі легень визначають за відношенням до ребер. При визначенні порядкового Номера ребра доцільно враховувати такі орієнтири: а) при рахунку ребер зверху Донизу орієнтуються на ключицю, за якою знаходиться І ребро; б) при рахунку 3Низу догори знаходять вільне XII ребро (по задній пахвовій лінії) і від нього ведуть рахунок; в) ззаду орієнтуються на остисті відростки хребців, починаючи рахунок від VII шийного хребця, який досить легко пальпується.
Межі нижніх країв легень у здорових дітей наведені в табл.63.
Таблиця 63. Топографія нижніх країв легень у дітей
| Топографічна
лінія |
Нижній край легень | |
| Праворуч | Ліворуч | |
| Lin.medioclavicularis Lin.axilaris media Lin.scapularis Lin. paravertebralis | VI ребро
VIII ребро ІХ-Х ребро на рівні задніх відростків X |
IX ребро
X ребро грудного хребця |
Вказані межі нижніх країв легень у дітей відповідають спокійному диханню. При глибокому диханні вони помітно зміщуються вниз, а під час видиху — вверх. Таке переміщення меж країв легень пов’язане з диханням і має назву «активної рухливості легень».
Активну рухливість легень визначають на основі перкуторного виявлення нижньої межі легень в фазі максимального вдиху (з затримкою дихання в цій фазі), а потім в фазі максимального видиху. Деякі автори пропонують спочатку визначити нижню межу легень в фазі спокою, а потім максимального вдиху і максимального видиху з затримкою дихання в цих фазах. При цьому перкусію проводять по середньопахвовій або задньопахвовій лінії, тобто на місці максимального зміщення нижнього краю легень.
Визначення рухливості нижніх країв легень (амплітуди їх зміщення) неможливе у дітей раннього віку і обмежене у дітей до 7-8 років. Практичне значення ця інформація має тільки після 10 років. В нормі зміщення меж нижніх країв легень становить 2-6 см.
В умовах патології нижні межі легень можуть змінюватися, зокрема зміщуватися вниз при розширенні легень, тобто при наявності в них великої кількості повітря. Розширення легень спостерігається при емфіземі, бронхіальній астмі (особливо на висоті приступу), хронічному застої крові в малому колі кровообігу (втрата легеневою тканиною своєї еластичності). Крім того, зміщення нижніх меж вниз спостерігається при опущенні легень, яке виявляється дуже рідко, але може бути у випадках загального ентероптоза і низького стояння діафрагми. Нижні межі легень опускаються вниз також при паралічі діафрагмального нерва.
Несправжнє однобічне зміщення межі донизу спостерігається при пневмотораксі (несправжнє тому, що при перкусії розповсюджений тимпанів обумовлений наявністю повітря в нижньому плевральному синусі, створюють враження розширеної легені).
Зміщення нижніх меж легень вверх може мати місце при зменшенні маси самих легень внаслідок зморщення і рубцювання нижніх часток (туберкульоз, пневмонія, деструктивні процеси), при накопиченні рідини в плевральній порожнині, високому стоянні діафрагми внаслідок підвищення внутрішньочеревного тиску (асцит, метеоризм, ожиріння, пухлина, гепато- і спленомегалія).
При емфіземі легень спостерігається порушення і передніх меж (розширення легень). Результатом є зменшення меж абсолютної серцевої тупості. Зміщення передніх меж легень зовні виявляється при рубцевих змінах в легенях і їх віддаленні розширеним серцем при кардіомегалії будь-якого походження. Подібні зміни передніх країв легень виникають при пухлині середостіння, випітних плевритах (підвищення внутрішньоклітинного тиску, який викликає деяке спадіння легенової тканини).
Збільшення активної рухливості легень є показником нормальної функції зовнішнього дихання. Обмеження активної рухливості легень з’являється при емфіземі, пневмосклерозі, ексудативному і фібринозному плевриті, гідро- та гемотораксі, але найчастіше при запаленні легень.
За допомогою перкусії грудної клітки можна виявити збільшення середньогрудних лімфатичних вузлів. При цьому важливе практичне значення мають чотири перкуторні симптоми бронхоаденіту (Аркавіна, Філософова, Корані, Маслова).
Симптом Аркавіна визначають шляхом гучної перкусії по передній пахвовій лінії знизу вверх з одного, а потім з іншого боку. Хворий знаходиться в вертикальному положенні з піднятими догори і складеними на потилиці руками. Перкутуючий палець розташований паралельно ребрам. Наносити перкуторний удар потрібно по міжреберним проміжкам. У здорових дітей укорочення перкуторного звуку виявляється на рівні ІИ-го ребра в пахвовій ямці (симптом Аркавіна негативний) і пов’язане з m.pectoralis major. При збільшенні бронхопульмональних лімфатичних вузлів та вузлів коренів легень укорочення буде нижче зазначеного рівня, і симптом Аркавіна вважається позитивним.
Симптом Філософова (симптом чаші) визначають тихою перкусією, яку проводять в другому міжреберному проміжку вказівним або середнім пальцем правої руки від зовнішнього краю в напрямку до грудини з одного, а потім з іншого боку. Перкутуючий палець розташований паралельно пошуковій межі (грудині). При появі укорочення перкуторного звуку перкусію припиняють і відмітку межі визначають за зовнішнім краєм перкутуючого пальця відносно Пошукової межі. Потім проводять загальну оцінку. У здорових дітей симптом Негативний — вкорочення перкуторного звуку знаходиться по правій і лівій Черпальній лінії. При збільшенні лімфатичних вузлів переднього середостіння Межі вкорочення перкуторного звуку будуть розширені, тоді симптом вважається позитивним. Слід відзначити, що позитивним симптом Філософова Може бути при збільшенні тимуса та патологічному стані переднього середостіння (абсцес, пухлина тощо).
Для визначення симптому Корані дитина займає певне положення — стоїть спиною до лікаря, голова напівнахилена вперед і вниз, охоплює себе руками, щоб добре подати хребет. Лікар підвтримує дитину лівою рукою за поперек, а правою перкутує по остистих відростках грудних хребців знизу вверх, починаючи з рівня VIII-IX хребця. Перкусію здійснюють кінчиком вказівного або середнього пальця правої руки, напівзігнутого в міжфаланговому суглобі. Рука розташована паралельно хребту. Можна наносити один або два удари. Інтенсивність їх повинна проводитися з урахуванням віку дитини (тендітності її грудної клітки і хребта). У здорових дітей раннього віку вкорочення перкуторного звуку спостерігається на рівні остистого відростка 11-го грудного хребця, у дітей старшого віку — на рівні остистого відростка IV-ro грудного хребця. Якщо вкорочення звуку буде нижче зазначених меж, то можна говорити про збільшення трахеобронхіальних і біфуркаційних лімфатичних вузлів.
Симптом Маслова визначають, перкутуючи паравертебрально на рівні III- IV грудного хребця. При збільшенні бронхопульмональних лімфатичних вузлів спостерігається укорочення перкуторного звуку з обох боків від хребта, і симптом вважається позитивним.
За допомогою перкусії визначають також наявність ознак, важливих для діагнозу ексудативного плевриту (рис. 70). При останньому рідина спочатку утворюється ззаду в нижній частині і поступово переміщається доверху і наперед. Але ексудат не заповнює всього плеврального простору, оскільки над ним відбувається склеювання листків плеври за рахунок сполучнотканинних злук. При цьому верхня межа рідини має своєрідну дугоподібну форму опуклістю догори. Ця параболічна лінія називається лінією Елліса-Дамуазо- Соколова. Найвища точка цієї лінії міститься на деякій відстані від хребта, звичайно на задній пахвовій лінії. Нижче від цієї лінії перкуторний звук абсолютно тупий.
Локалізація лінії Елліса-Дамуазо-Соколова пояснюється тим, що більший об’єм ексудату, згідно з законами ваги, розташовується в нижній частині плеврального мішка, відтискаючи легені догори і вперед, оскільки зустрічає найменший опір саме в нижніх бокових відділах плевральної порожнини. Для формування лінії Елліса-Дамуазо-Соколова має також значення, хоча і другорядне, інший чинник — поза хворого, лежачи на спині в період, коли рідина накопичується.
Важливо відзначити, що при зміні положення тіла характер лінії Елліса- Дамуазо-Соколова не змінюється (а якщо змінюється, то дуже мало). Де пояснюється склеюванням листків плеври безпосередньо над ексудатом.
Коли накопичується рідина в плеврі, біля хребта виявляється трикутна ділянка, в якій при перкусії визначається ясний або тільки незначно укорочении звук. Ця ділянка, що називається трикутником Гарленда, має такі межі: один катет утворений лінією хребта, другий катет — горизонтальною лінією, вона йде від найвищої точки лінії Елліса-Дамуазо-Соколова до хребта, гіпотенуз — лінією ексудату. Трикутник Гарленда утворюється за рахунок стиснутої ексудатом легені і відповідає її розташуванню (рис.70).
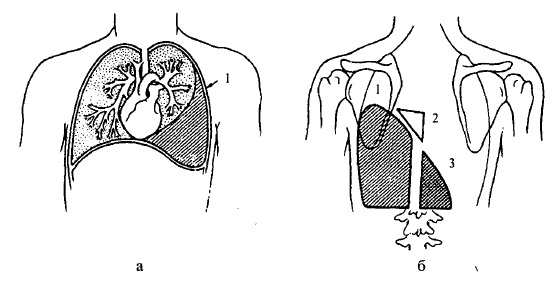
Рис. 70. Схематичне зображення перкуторних змін при ексудативному плевриті.
1- лінія Елліса-Дамуазо-Соколова; 2-трикутник Гарленда; 3- трикутник Грокко-Раухфуса
Скупчення рідини в плевральній порожнині, крім стискання і відтискання легені, зміщує також суміжні органи: серце, печінку, селезінку. Якщо рідина збирається з правого боку, серце зміщується ліворуч, а печінка — донизу, якщо з лівого — серце зміщується праворуч, а селезінка — донизу. Таким чином, на здоровому боці ззаду, внаслідок зміщення вказаних органів, утворюється ділянка вкорочення перкуторного звуку у вигляді трикутника, відомого під назвою трикутника Грокко-Раухфуса (рис.70). Один його катет, довгий, утворюється лінією хребта, другий, короткий, — нижнім краєм здорової легені, гіпотенуза — продовженням лінії Елліса-Дамуазо-Соколова на здоровий бік.
При гідротораксі в результаті порушення кровообігу та при захворювання нирок в плевральній порожнині також відбувається скупчення серозної рідини трансудату. Але у хворих з гідротораксом, на відміну від хворих на ексудативний плеврит, спостерігається горизонтальний рівень укорочення перкуторного звуку, бо легеня не фіксується до грудної стінки сполучнотканинними злуками. Крім того, при гідротораксі, якщо положення тіла змінюється, Трансудат повільно переміщується, і межа вкорочення також зміщується.
АУСКУЛЬТАЦІЯ легень у дітей дозволяє охарактеризувати шуми, що виникають в результаті дихання, а також виявити патологічні процеси, які Причиняють зміни нормальних дихальних шумів.
При аускультації вимоги до положення хворого такі ж, як і при перкусії. Хворий повинен бути роздягнутим до пояса, температура повітря в кімнаті — не нижче 20° С, особливо при огляді дітей раннього віку. Легені аускультують у положенні хворого стоячи або сидячи, і тільки тяжкохворих вислуховують лежачи.
При аускультації легень дотримуються певної послідовності. Спочатку вислуховують симетричні ділянки грудної клітки спереду від ключиць ДО IV ребра по серединно-ключичній лінії, з боків — по аксилярній середній, ззаду — над лопатками, в міжлопатковому просторі, під лопатками (рис.71). Потім особливу увагу звертають на вислуховування наступних ділянок: середньої частки спереду, ліворуч під серцем — язичкового сегменту, пахвових ямок, паравертебральних зон в нижніх відділах. Ці ділянки легень погано вентилюються і в них довше зберігаються патологічні зміни, а середня частка схильна до розвитку ателектазу.
Коли вислуховують передню частину огруддя, руки дитини повинні бути опущені донизу; коли вислуховують дитину лежачи на спині, просять скласти руки на грудях і нахилитися вперед; коли вислуховують бокові частини грудей, хворий кладе руки на голову.
Під час аускультації просять дитину глибоко, але не часто дихати. Глибоко вдихнувши, дитина повинна відразу ж зробити видих, не затримуючи дихання на висоті вдиху. Якщо дитина раннього віку і не може чітко виконати прохання, то слід закрити їй ніс двома пальцями, щоб примусити дихати ротом 1 поглибити вдих. Це може зробити лікар лівою рукою, або мати, яка знаходиться поруч з дитиною.
Аускультативні явища при обстеженні органів дихання можна розподілити на основні шуми і сторонні. До основних шумів відноситься характер дихання: везикулярне, пуерильне, жорстке, бронхіальне, сакадоване, амфоричне, металічне; до сторонніх — хрипи (сухі: дзизкучі, свистячі; вологі: дрібно-, середньо- та грубопухирчасті), крепітація, шум тертя плеври.
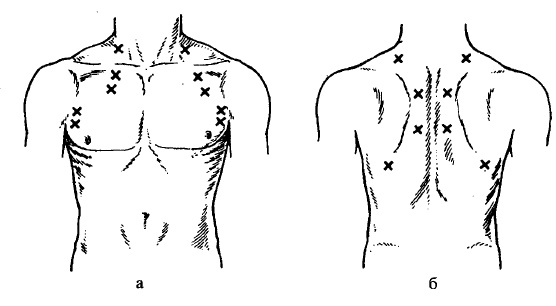
Рис. 71. Схема вислуховування легень у дітей спереду (а) і ззаду (б).
При аускультації спочатку визначають характер дихання. У здорових дітей, старших 7 років, і дорослих під час дихання вислуховуються звуки, які називають везикулярним диханням. Ці звуки виникають в альвеолах, коли повітря входить і виходить з легень. Це м’який ніжний шум, який чути переважно під час вдиху. Під час видиху звук тихіший, м’якший і на 2/3 коротший за фазу вдиху, тобто дорівнює 1/3 вдиху (рис.72). Звук, подібний до везикулярного дихання, добре моделюється при втягненні повітря через губи, складені для вимовляння звуку «ф».
У дітей везикулярне дихання в нормі і при деяких патологічних станах може бути посилене, ослаблене, пуерильне, жорстке і сакадоване (рис.72).
Різновидністю везикулярного дихання у здорових дітей віком від 6 міс. до 7 років є пуерильне дихання, яке вважається варіантом посиленого везикулярного дихання, оскільки воно добре чутне, голосне, альвеолярне, і фаза видиху при цьому дорівнює 1/2 фазі вдиху. Пуерильне дихання за своїм звуковим забарвленням нагадує подвійний звук «фф». Вважають, що пуерильне дихання спостерігається у дітей у зв’язку з тонкою і тендітною грудною кліткою та вужчим діаметром просвіту бронхів у них.
Везикулярне дихання посилюється у дітей після фізичного навантаження, у астеників, при тонкій грудній клітці, а також при деяких захворюваннях, які супроводжуються високою лихоманкою.
Посилене везикулярне дихання зі зміною його тембрового забарвлення в умовах патології має назву жорсткого. Воно характеризується різким вдихом і подовженим видихом, який становить 2/3 фази вдиху. Щоб змоделювати жорстке дихання, слід скласти губи для вимовляння звуку «ф» і втягнути повітря при сильно напружених губах. Наявність жорсткого дихання вказує на Ураження дрібних бронхів і зустрічається, як правило, при бронхітах та бронхопневмонії. Причиною появи жорсткого дихання вважають звуження просвіту бронхів за рахунок набряклості слизової оболонки. Стійке жорстке Дихання над однією із верхівок легень може мати місце в початковій стадії Розвитку туберкульозу.
Везикулярне дихання, при якому вдих укорочений і вислуховується менш виразно, а видих майже зовсім не визначається, називається ослабленим (рис.72). Воно може спостерігатися як при фізіологічних, так і патологічних станах. В нормі везикулярне дихання ослаблене у новонароджених та дітей Ві*ом до 6 міс., а також при ожирінні, доброму розвитку м’язової системи, у 3Дорових дітей під час сну, при різкій фізичній слабкості.
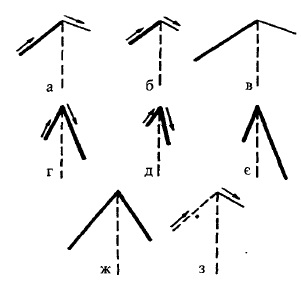
Рис. 72. Графічне зображення різних типів дихання у дітей.
а – везикулярне;
б – ослаблене везикулярне;
в – посилене везикулярне (пуерильне);
г – бронхіальне;
д – ослаблене бронхіальне;
є – посилене бронхіальне;
ж – жорстке;
з -сакадоване.
Патологічне ослаблення везикулярного дихання спостерігається при:
а) наявності перешкоди, що утруднює проходження повітря через верхні дихальні шляхи і його проникнення в альвеоли, наприклад, при стенозах або закупорці гортані, трахеї чи бронхів (в цих випадках має місце локальне ослаблення везикулярного дихання відповідно ураженому бронху), а також при початкових фазах пневмонії, коли проникнення повітря в альвеоли знижене;
б) обмеженні дихальних рухів, коли дихання стає поверхневим, і аускультативно відмічається ослаблене везикулярне дихання. Це спостерігається у дітей внаслідок больових рефлексів (сухий плеврит, міжреберна невралгія, міозит, парез або параліч дихальних м’язів, переломи ребер) і обмеження екскурсії легень (зрощення між плевральними листками після плевриту, емфізема, ателектаз);
в) наявності перешкоди для нормального проведення везикулярного дихання на периферію тіла, наприклад, в результаті ексудативного плевриту, закритого пнемо- і гідротораксу та ін.
Своєрідною різновидністю везикулярного дихання є сакадоване, яке характеризується тим, що вдих фрагментується, здійснюється в декілька прийомів (рис.72). Його легко змоделювати, якщо робити вдих при звуженому відкритому роті. Таке дихання спостерігається у дітей під час плачу, коли вдих переривається схлипуванням. Воно з’являється внаслідок патологічного характеру скорочення діафрагми (різкі рухи замість плавних) в результаті ураження діафрагмального м’яза або порушення його іннервації периферичного ґенезу. Сакадоване дихання може бути тимчасовим і не мати патологічного значення, наприклад, іноді при аускультації дитини, яка тремтить від холоду. Залежить така зміна везикулярного дихання від нерівномірного скорочення вдихальних м’язів, і тому дихання нагадує сакадоване. Такий характер дихання інколи спостерігається при туберкульозному процесі в верхівках легень.
Таким чином, у здорових дітей в залежності від їх віку везикулярне дихання має кількісні відмінності і темброве забарвлення. У здорових дітей до 6 міс. везикулярне дихання ослаблене, від 6 міс. до 7 років — посилене (пуерильне дихання), у дітей, старших 7 років, — везикулярне.
Крім везикулярного дихання, у здорових дітей і дорослих обов’язково вислуховується бронхіальне дихання, яке має більшу тривалість видиху, ніж вдиху, і своєрідне темброве забарвлення (рис.72). Штучно цей звук можна викликати, якщо трохи витягнути губи, сильно вдихати та видихати повітря і при цьому вимовляти звук «х». У здорових дітей бронхіальне дихання вислуховується над трахеєю і гортанню (спереду — в ділянці яремної ямки, ззаду — на шиї над VI-VII шийним хребцем) і над ділянкою локалізації великих бронхів (спереду — над manubrium sterni, ззаду — в міжлопатковій зоні на рівні І-ІІ грудного хребця). Фізіологічне бронхіальне дихання розглядають як проведення ларинготрахеального шуму, що виникає в результаті проходження повітряного потоку через голосову щілину і близького розташування трахеї і гортані біля поверхні тіла. Як зазначалось, при бронхіальному диханні дуже добре чути видих, який сильніший вдиху і за тривалістю дорівнює фазі вдиху або навіть подовжений. Вважають, що подовжена експіраторна частина бронхіального дихання обумовлена тим, що повітря виходить крізь голосову щілину довше, ніж входить, бо голосова щілина під час видиху більш звужена.
Якщо бронхіальне дихання вислуховується в інших місцях, ніж в тих, що вказані вище, воно вважається патологічним. При патологічних станах бронхіальне дихання вислуховується над легенями тільки у випадках розповсюдженого ущільнення легеневої тканини. Зокрема, це спостерігається при сегментарній і крупозній пневмонії, абсцесі легень, туберкульозному процесі, компресійному ателектазі. Бронхіальне дихання при вказаних захворюваннях обумовлене тим, що ущільнена легенева тканина значно краще проводить звуки, які виникають у верхніх дихальних шляхах і бронхах. Існує також точка зору, що стінки бронхів внаслідок інфільтрації навколишньої тканини стають непіддатливі і, проводячи звуки, вважаються кращими резонаторами.
Слід підкреслити, що існує відмінність тембру бронхіального дихання при шфільтративних змінах в легенях і ателектазі. При запальній інфільтрації легень бронхіальне дихання грубе, більш високе, при ателектазі — тихе, низьке. Але якщо ателектаз обтураційний і повністю обтурований бронх великого калібру, то з’являється німі аускультативні зони, над якими дихання зовсім не вислуховується, а якщо й прослуховується, то має провідний з сусідніх ділянок характер.
Бронхіальне дихання може мати різні звукові відтінки. Зокрема, розріняють амфоричне і металеве дихання, які є варіантами бронхіального дихання.
Амфоричне дихання у дітей має дуючий характер і більш низький звук, ніж при бронхіальному диханні. Амфоричне дихання нагадує звук «хху» і його можна штучно викликати, якщо дути над шийкою порожньої пляшки. Амфоричне дихання характерне для хворих дітей з наявністю в легенях каверн що сполучаються з бронхами, а також мішкоподібних бронхоектазів. Але для виникнення амфоричного дихання необхідно, щоб діаметр каверни був не менший 5-6 см, внутрішня її стінка повинна бути гладенька, а каверна мало заповнена рідиною. При закритому пневмотораксі також вислуховується амфоричне дихання на обмеженій ділянці поблизу трахеї чи стиснутої легені бо в закритій плевральній порожнині з повітрям звуки виникають за рахунок резонансу.
Металеве дихання характеризується гучним звуком і високим тембром, який обумовлений високими обертонами. Металеве дихання нагадує звуки, щ0 виникають при ударі по металу. Виникає металеве дихання у дітей з відкритим пневмотораксом, але воно вислуховується тільки до тих пір, поки тиск на ураженій стороні не досягне досить високих позитивних цифр. Металеве дихання настільки своєрідне, що досить вислухати його один раз і воно надовго запам’ятається.
Після оцінки основних дихальних шумів визначають характер сторонніх шумових явищ. Серед сторонніх дихальних шумів зустрічаються хрипи, крепітація і шум тертя плеври. При цьому необхідно звернути увагу на їх характер, силу, локалізацію, відношення до фаз дихання, тобто час коли ці звукові явища вислуховуються під час вдиху чи видиху.
Хрипами називаються додаткові дихальні шуми, які виникають в трахеї, бронхах і порожнинах легень внаслідок руху і викликаних коливань ексудату, трансудату та інших рідин. В залежності від звукового відчуття, що вислуховується, і від механізму виникнення розрізняють дві групи хрипів: сухі (ronchi sicci) та вологі (ronchi humidi).
Механізм виникнення сухих хрипів пояснюють так. Сухі хрипи утворюються в бронхах при наявності в них в’язкого секрету або звуженні їх просвіту в результаті спазму та набряку слизової оболонки, обумовленого запальним процесом. Повітря, проходячи через звужений просвіт бронху, утворює звукове явище, яке називається сухими хрипами. Сухі хрипи можуть бути різноманітними за характером тембру в залежності від місця їх появи (великі чи дрібні бронхи) і механізму виникнення. Так, хрипи, які з’являються в дрібних бронхах чи бронхіолах і пов’язані з бронхоспазмом, звичайно бувають високі і нагадують свистячі хрипи (ronchi sibilantes). Хрипи у великих бронхах, які виникають внаслідок скупчення секрету та набряку слизової оболонки, навпаки, бувають низькі і нагадують дзижчання, урчання, гудіння (ronchi sonori).
Сухі хрипи вислуховуються як у фазі вдиху, так і видиху, але у останній частіше і значно інтенсивніше. Це пояснюється тим, що під час вдиху просвіт бронхів звичайно збільшується, що зменшує опір при проходженні повітря через бронхи і кількість сухих хрипів, що при цьому виникають.
Сухі хрипи характерні для багатьох патологічних процесів, що призводять до порушення проходження повітря через бронхи. Але аналіз характеру сухих хрипів та їх динаміки за часом і в процесі аускультації в сукупності з іншими клінічними даними забезпечує постановку діагнозу. Зокрема, при гострому простому бронхіті, особливо на початкових його стадіях, вислуховуються сухі дзизкучі хрипи, а при гострому обструктивному бронхіті та бронхіоліті — сухі свистячі. Вказані сухі хрипи вислуховуються, як правило, над всією поверхнею огруддя, з обох сторін і навіть відчуваються під рукою. Вони легко зникають на деякий час після відкашлювання або змінюють свій характер після кількох глибоких вдихів.
При бронхіальній астмі, коли секрет особливо тягучий, характерне вислуховування хрипів під час вдиху. Ці сухі хрипи мають свистячий характер, вони гучні і їх чути на відстані від хворого. Для хворих на бронхіальну астму характерне різноманітне звучання сухих хрипів.
Локальне вислуховування сухих хрипів, особливо в ділянці верхівок легень, може служити раннім симптомом туберкульозного процесу або початкових стадій сегментарної пневмонії.
Вологі хрипи виникають від проходження повітря через трахею і бронхи, а також утворюються в порожнинах легень у разі накопичення в них рідкого секрету. При утворенні цих хрипів рідкий секрет перекриває весь просвіт бронхів. Повітря, проходячи крізь бронхи, які містять рідкий секрет, викликає утворення повітряних пухирців, котрі лопаються і дають звукові явища, що називаються вологими хрипами. Порівнюють ці явища із звуком, що виникає при смаженні олії на сковороді, або при лопанні пухирців, що виникають у воді, якщо в неї вдувати повітря чеоез вузьку трубочку. Вологі хрипи вислуховуються переважно під час вдиху, але можуть вислуховуватися і під час видиху.
Залежно від калібру бронхів, в яких виникають вологі хрипи, їх розподіляють на дрібно-, середньо- і великопухирчасті. Останні можуть виникати тільки у дітей, старших 5 років, утворюватись у великих бронхах при бронхітах, а також в трахеї при трахеїтах — трахеальні, клокочучі хрипи. Клокочучі хрипи можна чути на відстані від хворого при набряку легень і у хворих в агональному стані.
Великопухирчасті хрипи можуть також вислуховуватися над порожнинами (каверна, бронхоектаз), сполученими з бронхом і наповненими рідким секретом. При попаданні повітря в порожнину виникає зпінення секрету, Утворення бульбашок і їх лопання. Хрипи при цьому будуть дзвінкими, оскільки вони утворюються в порожнині, що посилює їх за законом резонансу, а ущільнення легеневої тканини навколо порожнини ще більше підсилює їх звучання.
Середньопухирчасті хрипи виникають в бронхах середнього калібру і Найчастіше спостерігаються при бронхітах. Можуть з’являтися при бронхопневмонії, застійних явищах в малому колі кровообігу.
Дрібнопухирчасті хрипи утворюються в дрібних бронхах і бронхіолах. Такі хрипи вислуховуваються у хворих на гострий бронхіоліт, гострий і хронічний бронхіт. При вказаних захворюваннях дрібнопухирчасті вологі хрипи вислуховуються на великій площі, здебільшого на симетричних ділянках. Вислуховування їх на обмежених ділянках часто свідчить про перехід запального процесу з бронхів на альвеоли і розвиток бронхопневмонії.
Важливо розрізняти вологі хрипи за висотою їх звучання (дзвінкість), що має важливе діагностичне значення. При бронхітах, коли відсутнє втягнення в патологічний процес оточуючої легеневої тканини, вологі хрипи недзвінкі, оскільки навколо бронхів в легенях є багато повітря, яке глушить звук. У випадках ущільненої легеневої тканини навколо бронхів (пневмонія, туберкульозний процес та ін.), яка добре проводить звук, хрипи стають високими і дзвінкими.
Узагальнюючи дані про особливості вологих хрипів, наводимо відмінності між хрипами, які виникають при запальних змінах у бронхах і легенях. Зокрема, необхідно враховувати такі особливості вологих хрипів:
1) вологі хрипи при бронхітах визначаються на більшій площі, тоді як при запаленні легень вони вислуховуються локально, над певною ділянкою легень;
2) при бронхітах вологі хрипи досить мінливі, після відкашлювання вони зникають в одному місці і з’являються в іншому, через деякий час — в першій ділянці, тоді як при запаленні легеневої тканини вологі хрипи також зникають після відкашлювання, але знову з’являються у тому самому місці;
3) при бронхітах вологі хрипи недзвінкі, при пневмоніях — дзвінкі в результаті інфільтрації і ущільнення тканини легень.
Від хрипів слід відрізняти крепітацію, яку порівнюють з тріском сухого волосся, якщо його розтирати між пальцями коло вуха. Виникає крепітація в альвеолах, коли вони заповнюються ексудатом, але не повністю. При наявності ексудату в альвеолах під час видиху стінки їх злипаються і при наступному вдиху, розлипаючись, дають на його висоті ті звукові явища, які називаються крепітацією.
Щоб відрізнити крепітацію від вологих, особливо дрібнопухирчастих, хрипів, треба мати на увазі такі особливості крепітації:
1) вислуховується в кінці фази вдиху або, як кажуть, на висоті вдиху;
2) має постійний склад і однорідний калібр звуків;
3) не змінюється при глибокому диханні і не залежить від відкашлювання,
4) завжди дає численні звуки і має розсіяний характер.
Крепітація — дуже характерна (майже патогномонічна) ознака пневмонії, а також може спостерігатися при туберкульозі легень, компресійному ателектазі, інфаркті легень. При крупозній пневмонії крепітація вислуховується в стадії приливу — crepitatio indux (в перші дні хвороби), потім зникає і знову з’являється в стадії завершення патологічного процесу — crepitatio redux (на 5-10-й день захворювання).
Крепітація може з’являтися у хворих на тяжкі серцеві захворювання в нижніх відділах легень, у тяжкохворих при тривалому перебуванні в ліжку лежачи на спині. В цих випадках крепітація вислуховується тільки при глибоких вдихах, а потім вона зникає, тобто носить тимчасовий характер.
У здорових дітей процес дихання завжди супроводжується стиканням вісцерального та парієтального листків плеври, але завдяки тому, що їх поверхня гладенька і ковзка, це відбувається безшумно. При запаленні плеври, коли її листки набрякають, і на їх поверхні виникають фібринозні нашарування, які роблять поверхню нерівною, з’являється характерний шум — тертя плеври (affrictio pleurae). Цей шум порівнюють з хрускотом мокрого снігу або зі звуком «саней на снігу». Він подібний також до звуку тертя двох шматків шовкової матерії. Шум тертя плеври можна імітувати, якщо покласти щільно одну руку на поверхню вушної раковини, а пальцем іншої водити по тильній поверхні притиснутої до вуха руки.
Виникає шум тертя плеври тільки в умовах патології. Зокрема, при сухому плевриті, на початкових стадіях ексудативного плевриту і нерідко при крупозній пневмонії з’являються ніжні спайки на листках плеври, які призводять до появи шуму тертя плеври. Цей шум виникає також при різкому обезвоженні організму (холера, кишечний токсикоз тощо) внаслідок сухості листків плеври.
Шум тертя плеври інколи буває настільки інтенсивний, що його можна відчувати при пальпації. Інтенсивність шуму тертя залежить від сили дихальних рухів, тому він найкраще вислуховується в пахвових зонах, в яких рухливість легень найбільш активна.
Нерідко шум тертя плеври схожий на крепітацію. Відрізнити ці шумові ефекти можна за такими критеріями:
1) шум тертя плеври чути в обидві фази дихання, а крепітацію — лише під час вдиху на його висоті;
2) при натискуванні фонендоскопом на грудну клітку шум тертя посилюється внаслідок більшого зближення листків плеври, а крепітація залишається незмінною;
3) плевральний шум чути більш поверхнево, неначе в самому вусі, ніж шум в легенях;
4) при імітації дихання (при закритому роті і носі) внаслідок недостатнього Руху повітря в легенях крепітацію не чути, а шум тертя плеври зберігається.
Закінчують аускультативне дослідження системи дихання визначенням особливостей бронхофонії.
Бронхофонія — це проведення звукових коливань, які виникають при розмові в результаті коливань голосових зв’язок в гортані і передаються на грудну клітку. Феномен бронхофонії визначають при вислухуванні Фонендоскопом мови пошепки на симетричних ділянках легень, найчастіше в Нижніх ділянках легень під лопатками та в міжлопатковому просторі.
Положення хворого таке, як і при порівняльній перкусії ззаду. Хворого просять вимовляти пошепки слова з шиплячими приголосними: «чашка чаю», «шишка», «шуба». В нормі на симетричних ділянках при вимовлянні цих слів чути неясні, нерозбірливі слова. Виняток становлять ділянки (над грудиною, в міжлопатковому просторі, над біфуркацією трахеї), на яких голос вислуховується ясніше і виразніше. Виразніше вислуховування в цих місцях голосу називається фізіологічною бронхофонією.
При патологічних процесах в легенях або плевральній порожнині бронхофонія може бути ослаблена або посилена. При посиленні бронхофонії слова, сказані пошепки, чути чітко і ясно, при послабленні вони зовсім неясні і майже нечутні. В нормі оцінка бронхофонії — «не змінена».
Посилення бронхофонії виникає внаслідок ущільнення та інфільтрації легеневої тканини (при пневмонії, туберкульозі, інфаркті легень), оскільки інфільтрована тканина краще проводить звук, а також при наявності патологічних порожнин (каверни, абсцес, великі бронхоектази), які посилюють звук за рахунок резонансу. Крім того, посилення спостерігається також при компресійному ателектазі і відкритому пневмотораксі.
Послаблення бронхофонії спостерігається в тих випадках, коли в плевральній порожнині збирається рідина (ексудативний плеврит, гідроторакс) або повітря (пневмоторакс), а також при переповненні легеневої тканини повітрям (емфізема). В цих випадках утруднюється проведення звуку. Слід пам’ятати, що послаблення бронхофонії може спостерігатися при ожирінні і добре розвиненому плечовому поясі.
Наведена вище методика обстеження органів дихання дозволяє виявити і правильно оцінити ранні симптоми ураження дихальної системи у дітей.