Методика обстеження дитини із захворюваннями органів кровотворення включає докладне вивчення скарг хворого, анамнезу, загальний огляд, обстеження лімфатичних вузлів, кісткової системи, печінки, селезінки і додаткові лабораторні дані.
Збираючи анамнез, слід звернути увагу на можливість спадкового захворювання у родичів хворого, на вигодовування дитини, перенесені захворювання, санітарно-побутові умови життя тощо.
Після одержання анамнестичних даних, проводять загальний огляд хворої дитини. Передусім необхідно оцінити положення тіла, колір шкіри і слизових оболонок. Блідий колір шкіри і слизових оболонок часто вказує на різні захворювання крові і кровотворних органів. Проте треба пам’ятати, що він залежить і від інших причин (індивідуальних анатомо-гістологічних особливостей шкіри, низького артеріального тиску) і спостерігається при гострій недостатності серця, захворюваннях нирок тощо.
Однією з ознак захворювання крові може бути жовте забарвлення шкіри, але воно частіше спостерігається при захворюваннях печінки, септичних станах, після прийому деяких лікарських препаратів і харчових продуктів.
При огляді хворих із захворюваннями системи кровотворення можуть бути виявлені характерні зміни забарвлення шкіри, слизових оболонок та склер. При значному зниженні рівня гемоглобіну та кількості еритроцитів шкіра і слизові оболонки стають блідими. Якщо анемія розвинулася внаслідок гострої кровотечі, блідість шкіри та слизових оболонок настає відразу, що може служити діагностичною ознакою внутрішньої кровотечі. У хворих на анемію Аддісона-Бірмера блідість має жовтяничний відтінок — восковий або лимонно-жовтий колір обличчя та субиктеричність склер. При хлорозі (від грецького слова chloros — зелений) блідість має зеленуватий відтінок. Жовтяничність шкіри та видимих слизових оболонок характерна для вродженої гемолітичної хвороби і перенесеної гемолітичної анемії.
Навпаки, при деяких захворюваннях (поліцитемія або еритремія) шкіра має вишнево-червоний колір, що пов’язано зі збільшенням кількості еритроцитів до 6-10М012 /л та гемоглобіну до 160-180 г/л.
Огляд порожнини рота має велике діагностиче значення. Зони запалення по краях та на кінці язика, нерідко з афтозними висипами та тріщинами, гладенька, блискуча слизова оболонка його — це характерні ознаки анемії Аддісона-Бірмера. На мигдаликах і слизовій оболонці порожнини рота можна відмітити виражені некротичні та гангренозні ураження при гострих лейкозах і агранулоцитозі.
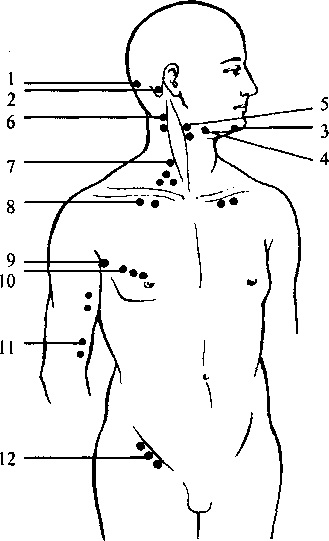
Рис. 94. Периферичні лімфатичні вузли
1 — потиличний;
2 — привушні;
3 — підборідні;
4 — підщелепні;
5 — передньошийні;
6 — задньошийні;
7 — надключичні;
8 — підключичні;
9 — пахвові;
10 — торакальні;
11 — ліктьові;
12 — пахвинні;
Крім дифузних змін забарвлення шкіри, можуть спостерігатися і вогнищеві явища на шкірі і слизових оболонках у вигляді внутрішньошкірних або підшкірних крововиливів різної величини і локалізації, які можуть свідчити про захворювання крові та кровотворних органів і нерідко бути єдиною ознакою патологічного процесу.
Важливе значення для діагностики захворювань крові й кровотворних органів має стан лімфатичної системи. Для клінічного дослідження доступні лімфатичні вузли, які локалізовані біля поверхні тіла, а також абдомінальні й торакальні (при їх значному збільшенні). Розрізняють такі групи периферичних лімфатичних вузлів (рис. 94): потиличні, привушні, підщелепні, підборідні, передньошийні, задньошийні, надключичні, підключичні, пахвові, торакальні, ліктьові, пахвинні, підколінні.
Периферичні лімфатичні вузли групуються в підшкірній клітковині різних ділянок тіла, де можуть бути виявлені пальпаторно, а при значному збільшенні — і візуально. Дослідження лімфатичних вузлів проводять в однойменних симетричних ділянках, дотримуючись певної послідовності: підборідні, підщелепні, кутовощелепні, привушні, потиличні, задньошийні, передньошийні, надключичні, підключичні, пахвові, кубітальні (ліктьові), пахвинні та підколінні.
При пальпації всіх груп лімфатичних вузлів, крім підколінних, лікар стоїть перед хворим. Застосовується метод поверхневої пальпації. Лікар кладе пальці чи всю кисть долонною поверхнею на шкіру досліджуваної ділянки і, не відриваючи пальців, ковзає ними разом зі шкірою по підлеглих щільних тканинах (м’язах чи кістках), злегка натискуючи на них. Рухи пальців при цьому можуть бути поздовжніми, поперечними чи круговими. Великий палець звичайно в пальпації не бере участі. Перекочуючись пальцями через пальповані лімфатичні вузли, лікар визначає їх число, розміри та форму кожного вузла, щільність (консистенцію), рухомість (зміщуваність), наявність болісності та спаяності вузлів між собою, зі шкірою та навколишніми тканинами.
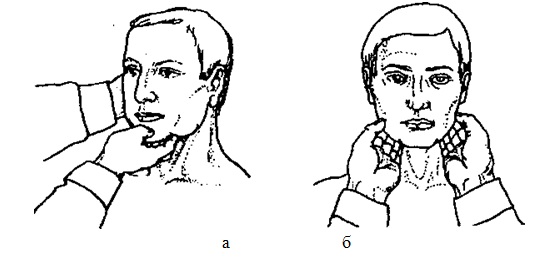
Рис. 95. Пальпація підборідних (а) та підщелепних (б) лімфатичних вузлів
Візуально відмічають також наявність змін шкіри в ділянці пальпованих лімфатичних вузлів: гіперемію, вкривання виразками, фістули. Розміри лімфатичних вузлів бажано вказувати у міліметрах чи сантиметрах, а не шляхом порівняння з будь-чим, наприклад, з горошиною, квасолиною тощо. Якщо лімфатичний вузол має округлу форму, необхідно вказати його діаметр, якщо ж овальну, — найбільший та найменший розміри.
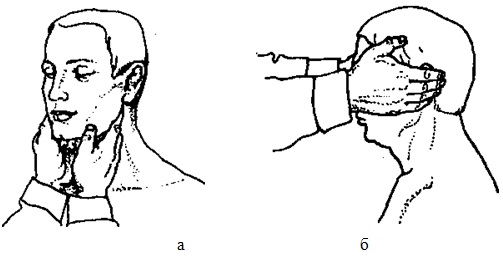
Рис. 96. Пальпація кутовощелепних (а) та привушних (б) лімфатичних вузлів
Приступаючи до пальпації підборідних лімфатичних вузлів, лікар просить хворого злегка нахилити голову вперед і фіксує її лівою рукою. Кладе зімкнуті та злегка зігнуті пальці правої руки на середину підборідної ділянки так, щоб кінці пальців упиралися в передню поверхню шиї хворого. Потім, пальпуючи у напрямку до підборіддя, намагається вивести лімфатичні вузли на край нижньої щелепи та визначити їх властивості (рис. 95, а). Аналогічним чином лікар пальпує підщелепні лімфатичні вузли обома руками одночасно у правому та лівому відділах підборідної ділянки вздовж країв нижньої щелепи (рис. 95, б). Після цього безпосередньо під кутами нижньої щелепи вказівними чи середніми пальцями обмацує кутовощелепні лімфатичні вузли (рис. 95, б). Надалі, позаду вушних раковин з обох боків пальпує привушні лімфатичні вузли (рис. 96, б), після чого, переміщуючи пальці обох рук до відповідної ділянки, обмацує потиличні лімфатичні вузли. У хворих на гострий ревматизм У ділянці потиличного апоневрозу іноді пальпуються дрібні безболісні так звані ревматичні вузлики.
Задньошийні лімфатичні вузли пальпують одночасно з обох боків у просторах, розміщених між задніми краями кивальних м’язів та зовнішніми краями довгих м’язів шиї (рис. 97, а). Передньошийні лімфатичні вузли обмацують вздовж внутрішніх країв кивальних м’язів (рис. 97, б). При пальпації Шийних лімфатичних вузлів пальці розміщують перпендикулярно довжнику шиї. Обмацування проводять у напрямку зверху вниз. Надключичні та підключичні лімфатичні вузли послідовно пальпують у надта підключичних ямках (рис. 98, а, б).
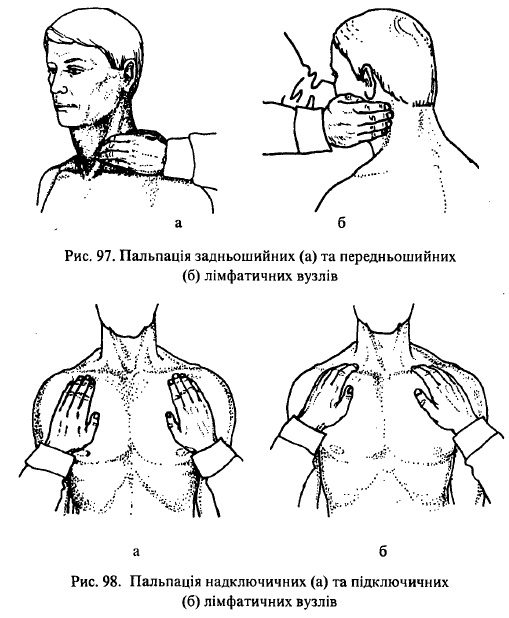
Перед початком пальпації пахвових лімфатичних вузлів лікар просить хворого відвести руки у сторони до горизонтального рівня і оглядає пахвові ямки, щоб виявити локальні патологічні зміни, наприклад, запалення потових залоз (гідраденіт, або «суче вим’я»). Після цього кладе свої долоні поздовжньо на бічні поверхні грудної клітки хворого з обох боків так, щоб кінці пальців упиралися в дно пахвових ямок, але не притискалися до ребер (рис. 98, а)- Запропонувавши хворому повільно опустити руки вниз, лікар у цей час просуває пальці уверх, захоплює ними вміст пахвових ямок і ковзає вниз (рис. 98, б). Одночасно пальці притискує до ребер і ніби продавлює між ними захоплену жирову тканину, визначаючи її однорідність та виявляючи таким чином більш щільні й округлі лімфатичні вузли. Для детального дослідження пахвових лімфатичних вузлів пальпацію доцільно проводити 2-3 рази.
Пальпацію кубітальних (ліктьових) лімфатичних вузлів проводять послідовно, спочатку з одного боку, а потім — з іншого. Руки хворого повинні бути напівзігнутими в ліктьових суглобах. При дослідженні правих кубітальних лімфатичних вузлів лікар бере правий зап’ясток хворого у свою праву руку, а долоню своєї лівої руки кладе на задню поверхню правого плеча хворого так, щоб кінці пальпуючих пальців розміщувалися у медіальній борозні двоголового м’яза. Обмацує дистальну третину цієї борозни у напрямку до ліктьової ямки (рис. 100, а). При дослідженні лівих кубітальних лімфатичних вузлів лікар бере лівий зап’ясток хворого у свою ліву руку, а правою рукою обмацує дистальну третину медіальної борозни двоголового м’яза лівого плеча (рис. 100, б).
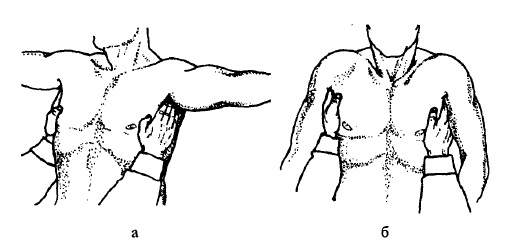
Рис. 99. Пальпація пахвових лімфатичних вузлів:
а — вихідне положення; б — виконання пальпації
Перед пальпацією пахвинних лімфатичних вузлів хворий оголяє пахвинні складки. Потім почергово з обох боків лікар пальпує ділянки, що лежать вище нижче пахвинних складок. При цьому обмацливі рухи повинні бути Перпендикулярними пахвинній складці. Необхідно мати на увазі, що при Пальпації в даних ділянках поряд з лімфатичними вузлами можуть виявлятися Пахвинні грижі, а у чоловіків, крім того, — яєчко, що лежить у пахвинному Каналі, при його неопущенні у мошонку (крипторхізм).
Перед пальпацією підколінних лімфатичних вузлів хворий оголяє нижні кінцівки і ставить коліно на кушетку чи на сидіння стільця. Лікар стає позаду хворого і обмацує підколінну ямку зігнутої у колінному суглобі кінцівки. Потім аналогічним чином пальпує другу підколінну ямку.
Найбільші, діаметром від кількох міліметрів до 1 см, поодинокі лімфатичні вузли можуть у нормі пальпуватися у підщелепних, пахвинних і, рідше, у пахвових ділянках. Вони мають округлу форму, щільноеластичну консистенцію, рухомі, безболісні. Більш значне збільшення лімфатичних вузлів у цих ділянках, а також пальповані лімфатичні вузли в інших ділянках тіла, як правило, є патологічною ознакою.
Збільшення лімфатичних вузлів буває місцевим і генералізованим. Так, збільшення лімфатичного вузла в будь-якій одній ділянці звичайно свідчить про наявність запального процесу чи метастазуючого пухлинного ураження в органах (тканинах), із яких у даний вузол відтікає лімфа, або про патологічні зміни аналогічного походження у самому лімфатичному вузлі. При гострому запаленні лімфатичного вузла (лімфаденіт) він звичайно має м’якоеластичну консистенцію, різко болісний, шкіра над ним часто гіперемована і гаряча на дотик. Вузол може нагноюватися з втягненням до запального процесу навколишніх тканин (періаденіт), а іноді розкривається з утворенням фістули, з якої відходить гній. Якщо регіонарний лімфаденіт викликаний запальним вогнищем у нижчому відділі кінцівки, то на шкірі її нерідко можна виявити вузьку смугу гіперемії, що йде від місця запалення до вузла, в проекції запаленої лімфатичної судини (лімфангоїт).
При деяких захворюваннях лімфатичні вузли збільшуються у певних ділянках. При лімфогранульоматозі у дебюті захворювання виявляються виражене збільшення та ущільнення однієї з груп лімфатичних вузлів, найчастіше в шийних, надключичних або пахвинних ділянках. Вузли при цьому можуть бути поодинокими чи у вигляді тісно спаяних великих конгломератів, але, як правило, не зв’язані зі шкірою, рухомі, безболісні й не нагноюються Збільшені лімфатичні вузли переважно у потиличній ділянці — це типовиіі симптом краснухи, а збільшення головним чином задньошийних лімфатичних вузлів — інфекційного мононуклеозу. Ланцюжки помірно збільшених лімфатичних вузлів у ділянці шиї часто спостерігаються у хворих на хронічний тонзиліт.
Помірне збільшення лімфатичних вузлів одночасно у кількох чи в усіх пальпованих ділянках спостерігається при деяких інфекційних хворобах (бруцельоз, токсоплазмоз, лістеріоз, інфекційний мононуклеоз, СНІД), а також при сепсисі, інфекційному ендокардиті, саркоїдозі, імунопатологічних захворюваннях тощо. Водночас при гострому лейкозі, хронічному мієло- та лімфолейкозі лімфатичні вузли в більшості ділянок збільшуються незначно Вони, як правило, не спаяні між собою та зі шкірою, мають тістоподібну консистенцію, безболісні, дорбе рухомі при зміщенні.
Гіперплазія лімфатичних вузлів спостерігається при різних патологічних станах, зокрема при лейкозі. Збільшення лімфатичних вузлів дає підставу думати про можливу наявність захворювання крові. При огляді можна виявити різке збільшення периферичних лімфатичних вузлів на шиї чи в пахвових ділянках (лейкоз, лімфогранулематоз, туберкульоз, туляремія, інфекційний мононуклеоз та ін.).
При захворюваннях, які супроводжуються значною гіперплазією лімфоїдної тканини, численним та системним збільшенням лімфатичних вузлів (лімфогранулематоз та ін.) пальпуються шийні, надключичні, пахвові, піхвові та лімфатичні вузли інших груп. При лімфаденопати вони еластичної консистенції, гладенькі, рухливі, не зростаються між собою та оточуючими тканинами. При лімфогранулематозі лімфатичні вузли дуже тверді (дерев’яної консистенції), швидко зростаються між собою та з тканинами, набуваючи форму твердих конгломератів, які можуть здавлювати життєво важливі органи.
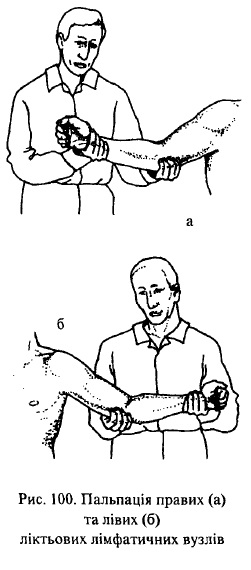
Рис. 100. Пальпація правих (а) та лівих (б) ліктьових лімфатичних вузлів
При різко виражених формах анемії іноді відмічаються зміни серцево-судинної системи у вигляді функціональних шумів (особливо у дітей раннього віку), які вислуховуються над ділянкою серця і на великих венозних судинах.
Помітно збільшуються печінка і селезінка при гематологічних захворюваннях, що особливо часто спостерігається при різних формах гострого лейкозу і анемії.
При пальпації органів черевної порожнини часто вдається встановити збільшення печінки і селезінки. Незначне збільшення селезінки та тверда її консистенція спостерігається при хворобі Верльгофа, лімфогранулематозі, анемії Аддісона-Бірмера. Селезінка може досягати великих розмірів (спленомегалія) при гемолітичній анемії, хронічному мієлолейкозі. Тверда з гладенькою поверхністю, закругленим краєм селезінка при цьому захворюванні Може займати не тільки ліву половину черевної порожнини, а й заходити за середню лінію вправо, спускатися донизу. Значно менше селезінка збільшується При лімфолейкозі. Поряд зі збільшенням селезінки відмічається збільшення Печінки, що зумовлено при лейкозах розростанням мієлоїдної та лімфоїдної Тканин.
Пальпація безперечно є головним об’єктивним методом дослідження селезінки. Селезінка розміщена в лівому підребер’ї, латерально від шлунка, безпосередньо під куполом діафрагми між ІХ-ХІ ребрами так, що її довга вісь майже збігається з X ребром або утворює з ним гострий кут. У зв’язку з таким розміщенням селезінка природно досить значно зміщується при дихальних рухах.
За методом М.Д.Стражеска (1936), пальпація селезінки «… робиться звичайно в лежачому положенні хворого на спині або, що ще зручніше, на правому боці…. Лікар кладе ліву руку плиском на ліву половину грудної клітки в ділянці VII-X ребер і трохи натискує; цим він досягає, фіксуючи ліву половину грудної клітки, збільшення дихальних екскурсій лівої діафрагмального купола. Трохи зігнутими в останньому фаланговому суглобі пальцями правої руки, покладеної перпендикулярно до реберного краю в ділянці X ребра, безпосередньо біля реберного краю і протисненої злегка в черевну порожнину, ми прощупуємо нижній кінець селезінки, що рухається при глибоких дихальних екскурсіях. Ніякі рухи кінцями пальців назустріч селезінці, що опускається при вдиху, при прощупуванні не треба робити, бо тоді у випадках невеликого збільшення селезінки можна легко розминутися з рухливим краєм її і не прощупати його. Селезінка сама при глибокому вдиху хворого підходить до пальців.
Отже, механізм прощупування селезінки по суті той самий, що і при пальпації печінки; нижньопередній край селезінки попадає в кишеню, утворену тиском пальців на черевну стінку, і при подальшому опусканні під час вдиху вислизає з неї, обходячи кінці пальців дослідника, або підходить до них і штовхає…».
При пальпації селезінки хворий лежить на правому боці зі зігнутою в колінному та кульшовому суглобах лівою ногою, а права нога випрямлена. Ліва рука хворого зігнута в локтьовому суглобі і лежить на грудній клітці або обидві руки складені під голову.
При пальпації оцінюють положення, величину, консистенцію і стан поверхні селезінки. Звичайно вважається, що нормальна, незбільшена селезінка у дітей не пальпується, а якщо пальпується, то вона, збільшена. Ця думка справедлива в більшості випадків, але у дітей раннього віку з астенічною будовою тіла, гіпотонією м’язів селезінку можна пальпувати.
У випадках гострих інфекційних захворювань (наприклад, при черевному тифі) або гострого застою крові в селезінці (наприклад, внаслідок тромбозу селезінкової вени) орган зберігає м’яку консистенцію.
При деяких хронічних захворюваннях (сифіліс, малярія та ін.), а також при захворюваннях крові та значному застої в результаті портальної гіпертензії селезінка стає твердою.
Край селезінки частіше має закруглену форму. Загострення його, характерного для краю печінки при цирозі, як правило, не відмічається. ЩоД° форми краю селезінки, то при значному збільшенні її розмірів можна прощупати фізіологічну вирізку (кілька вирізок) по передньому краю. За цієюознакою відрізняють селезінку від лівої нирки.
Болючість селезінки характерна для гострого застою в ній крові, а також для свіжого крововиливу. У фізіологічних умовах поверхня селезінки гладенька, а при крововиливі нерівна за рахунок рубців, що з’являються після нього. Пухлини в селезінці локалізуються дуже рідко.
При ураженнях системи крові, зокрема при лейкозі, спостерігається біль в кістках, який визначають шляхом постукування.
Дуже важливе значення для діагностики захворювань системи крові має правильна оцінка даних, які отримують при дослідженні морфологічних особливостей форменних елементів крові.
При різних клінічних формах анемії в периферичній крові зменшується рівень гемоглобіну (нижче 110 г/л) і кількість еритроцитів (менше 3,5*1012 /л). Це зумовлено різними причинами: недостатністю еритропоетичної системи дитини, посиленим розпадом еритроцитів у периферичній крові і вогнищах їхнього утворення, зменшенням кровотворної функції, крововтратою тощо.
Збільшення кількості еритроцитів у периферичній крові спостерігається при вроджених вадах серця, істинній ідіопатичній поліцитемії, проявах вираженого збезводнення.
Анізоцитоз і поліхроматофія вказують на активний процес регенерації, а пойкілоцитоз — на дегенерацію еритроцитів.
Еритробластоз (ядерні форми еритроцитів) і ретикулоцитоз (підвищена кількість еритроцитів із суправітальною зернистістю) свідчать про посилення процесів еритропоезу або функціональну недостатність кісткового мозку, який викидає у кров незрілі клітини; базофільна зернистість еритроцитів — про їхню патологічну регенерацію, яка може спостерігатися при малярії, отруєнні свинцем, вродженому сифілісі.
Осмотична резистентність еритроцитів іноді значно знижена при вродженій гемолітичній анемії. Гемоліз починається при 0,5-0,6% концентрації NaCl, а інколи навіть при 0,7% (мінімальна резистентність) і закінчується при 0,36- 0,56% NaCl (максимальна резистентність). У хворих з набутими гемолітичними анеміями резистентність зменшується, а з гепатогенними жовтяницями — підвищується.
Підвищена кількість лейкоцитів (лейкоцитоз) спостерігається при інфекційних захворюваннях і є ніби захисною реакцією організму проти інфекційного процесу. Особливо високий лейкоцитоз відмічається у дітей з бактеріальними інфекціями, лейкемоїдними реакціями і деякими формами лейкозів. Кількість лейкоцитів знижується (лейкопенія) при тяжких інфекційних, особливо вірусних, захворюваннях і токсичних станах як наслідок пригнічення функції кісткового мозку, зумовленого дією токсинів. Слід звернути увагу на різко виражену лейкопенію, оскільки вона може легко перейти в агранулоцитоз.
Оцінка визначення загальної кількості лейкоцитів має певне значення лише У зіставленні з даними лейкоцитарної формули при врахуванні клінічної симптоматики захворювання. Якісні зміни у морфології лейкоцитів свідчать про стан органів кровотворення. Оцінюючи лейкоцитарну формулу, необхідно пам’ятати, що у дітей існують істотні відмінності між кількістю нейтрофільних гранулоцитів і лімфоцитів залежно від віку.
Збільшення кількості паличкоядерних і поява молодих клітин (метамієло- цитів і навіть мієлоцитів) називають зміщенням формули крові вліво. Це є однією з ознак інфекційно-запального процесу, що відбувається в організмі. Зміщення вліво при вираженому нейтрофільозі здебільшого свідчить про сприятливий прогноз.
Зменшення кількості нейтрофільних гранулоцитів (нейтропенія) спостерігається при туберкульозі, анафілактичному шоку, тяжких формах грипу, черевному тифі. Поєднання нейтропенії з лейкопенією зустрічається при тяжких формах різних інфекцій і сепсисі, тривалому прийомі сульфаніламідних препаратів.
Еозинофілія може бути виражена при ексудативному діатезі, алергічних захворюваннях, скарлатині, глистній інвазії, лімфогранулематозі. Збільшення кількості еозинофілів при гострих інфекційних захворюваннях вважається сприятливою прогностичною ознакою. Зменшення їхньої кількості спостерігається при гострих інфекційних захворюваннях (за винятком скарлатини), особливо при черевному тифі, кору, сепсисі. Повне зникнення еозинофілів (анеозинофілія) — несприятлива прогностична ознака.
Збільшення кількості лімфоцитів (лімфоцитоз) спостерігається у хворих на лімфатичний і ексудативний діатез, краснуху, коклюш і деякі інші інфекції. Лімфопенія (зменшення кількості лімфоцитів) відмічається при більшості вірусних захворювань, лімфогранулематозі, міліарному туберкульозі і деяких захворюваннях крові.
Кількість моноцитів часто збільшується у хворих на кір, скарлатину, моноцитарну ангіну. Моноцитопенія (зменшення кількості моноцитів) є характерною для тяжких септичних захворювань, злоякісних форм анемії.
Велике діагностичне значення для ряду захворювань має правильна оцінка кількості тромбоцитів у периферичній крові. Незважаючи на досить значні коливання кількості тромбоцитів у здорових дітей навіть протягом доби, зменшення їхньої кількості вважають патологічним явищем. Різко зменшується кількість тромбоцитів при хворобі Верльгофа, перніціозній і апластичній анеміях; помірно — при тромбозі селезінкових вен, скорбуті. Часто спостерігається тимчасове зменшення кількості тромбоцитів при гострих інфекціях, бруцельозі, у гарячковий період при черевному тифі, кору, геморагічній і гангренозній формах дифтерії, інфекційній жовтяниці, при переході патологічного процесу в період реконвалесценції. Тромбоцитопенія вказує на підвищений розпад або знижену продукцію тромбоцитів. При зменшенні кількості тромбоцитів до 30*109 в 1л дуже часто розвивається спонтанний геморагічний синдром.
Таблиця 76. Мієлограма здорових дітей різного віку, в %
| Клітини | Вік | |||
| 6 год- 5 днів | 1 міс- 1 рік | 1-2
роки |
3-15
років |
|
| Ретикулярні | 0,5-2 | 0-5 | 0-5 | 0,1-1,5 |
| Лімфобласти | 0,1-1 | 0-2 | 0-1 | 0,2-1,9 |
| Мієлобласти | 0,8-1,8 | 1-8 | 1-2 | 0,7-6,7 |
| Нейтрофільний ряд: Промієлоцити | 4-6 | 1-8 | 1,5-6 | 0,5-4,0 |
| Мієлоцити | 8-12 | 12-32 | 17,5-30 | 4,1-13,9 |
| Метамієлоцити | 6-8 | 9-30 | 15-24 | 7,1-19,4 |
| Паличкоядерні | 20-25 | 9-23 | 9-23 | 4,1-18,3 |
| Сегментоядерні | 18-23 | 1,5-10 | 1-10 | 10,7-20,6 |
| Еозинофільний ряд: Промієлоцити | 0-0,1 | 0 | 0 | 0-0,1 |
| Мієлоцити | 0,2-0,6 | 0-7 | 0-2,5 | 0-3,5 |
| Метамієлоцити | 0,3-0,8 | 0-3 | 0-2,5 | 0-5,7 |
| Паличкоядерні | 0,2-0,6 | 0-0,2 | 0-1,5 | 0-0,9 |
| Сегментоядерні | 1,5-3,0 | 0-4 | 0-1 | 0,9-5,1 |
| Базофільні гранулоцити | 0-0,2 | 0-2 | 0-2 | 0-0,6 |
| Лімфоцити | 2-4 | 6-16,5 | 10-16,5 | 2-8 |
| Моноцити | 0-0,1 | 0-9 | 2-8 | 0-0,3 |
| Плазматичні | 0-0,1 | 0-3 | 0-2 | 0-2 |
| Еритробласти | 1-2 | 7-20 | 0-22 | 0-1,6 |
| Нормобласти базофільні | 2,5-5 | 0-4 | 0-4 | 0-4 |
| Нормобласти оксифільні | 5-10 | 0-10 | 1-10 | 0,2-7,3 |
| Мегакаріобласти | – | 0-2,5 | 0-3,5 | 0-0,4 |
| Промегакаріоцити | – | – | – | 0-0,2 |
| Мегакаріоцити | – | 0-10 | 0-2 | 0-1,2 |
| Всього клітин еритроїдного ростка | 28-39,5 | 19-34 | 14,9-25,6 | |
| Мієло/еритробластичне
співвідношення |
. | 2-4,5:1 | 2,8-4:1 | 2,9-5,7:1 |
| Індекс дозрівання нейтрофільних гранулоцитів | . | 1-6,3:1 | 1,5-4,3:1 | 0,7-1,45:1 |
Збільшення кількості тромбоцитів свідчить про значну продукцію їх кістковим мозком або уповільнений розпад (спостерігається в період видужування після гострих інфекцій, при ревматизмі, пневмонії), а анеміях — про підвищену регенерацію кісткового мозку і сприятливий прогноз.
При встановленні діагнозу і прогнозу велику роль відіграє швидкість осідання еритроцитів (ШОЕ). Достовірно встановлено, що хоч збільшена ШОЕ не є специфічною реакцією і має місце при різноманітних захворюваннях і станах, вона ніколи не підвищується у здорових дітей і при компенсованих або закінчених патологічних процесах.
Прискорена ШОЕ свідчить тільки про наявність у дитини захворювання запального характеру, але не про його форму і локалізацію патологічного процесу. Динаміка змін ШОЕ протягом відповідного відрізка часу вказує або на затухання, або на загострення процесу, що дуже важливо для прогнозу. В деяких випадках величина ШОЕ дозволяє запідозрити характер захворювання. Так, величина ШОЕ в межах 40-60 мм/год спостерігається при лейкозі, ревматизмі, дифузних захворюваннях сполучної тканини, гломерулонефриті та деяких інших захворюваннях.
На підставі даних аналізу крові не завжди можна поставити правильний діагноз і визначити прогноз захворювання. Здебільшого гемограма набуває діагностичного або прогностичного значення лише за умови паралельної оцінки клінічних проявів. Особливо цінними є динамічні спостереження за змінами в крові в процесі захворювання.
Для правильної оцінки стану кровотворення особливо велике значення має дослідження зажиттєвих пунктатів кісткового мозку (мієлограма), лімфатичних вузлів, селезінки (табл.76).
При виконанні пункції кісткового мозку у дітей раннього віку слід пам’ятати, що його розвиток в груднині відбувається послідовно від ручки груднини — між І і II ребрами, потім між II і III і т.д.