Шкіра — складний і важливий орган, який відіграє велику роль у житті і здоров’ї дитини. Вона має тісний фізіологічний зв’язок з діяльністю окремих органів і організму в цілому. Внаслідок цього шкіра є своєрідним екраном, який відображає патологічні зміни в організмі. Ретельне обстеження і адекватна оцінка стану шкіри має велике практичне значення при встановленні діагнозу захворювання у дитини.
При обстеженні шкіри і слизових оболонок проводять збір анамнезу, огляд і пальпацію, мобілізуючи свою увагу і спостережливість.
При збиранні анамнезу перш за все слід звернути увагу на скарги, на які вказують батьки або сама хвора дитина (старшого віку). Найбільш типові скарги при захворюваннях шкіри і слизових оболонок — це зміна кольору шкіри і слизових оболонок, зміни властивостей волосся (випадіння, деформація структури волосини, зменшення її міцності, еластичності) і нігтів. Іноді батьки чи діти скаржаться на підвищену чутливість шкіри до різних подразників, підвищену пітливість тощо.
Якщо батьки скаржаться на блідість шкіри у дитини, то слід подумати про розвиток анемії. Скарги на жовте забарвлення шкіри і склер найчастіше бувають при ураженні паренхіми печінки (вірусний гепатит, гепатит В та ін.), а також при гемолітичній анемії і гемолітичній хворобі новонароджених. При наявності скарг на іктеричність шкіри і слизових оболонок обов’язково слід з’ясувати, якого кольору сеча і кал у хворої дитини. Скарги на ціаноз (синюху) в ділянці носогубного трикутника, кінцівок, кінчика носа, вух або на загальну синюху характерні для хворих з серцево-судинними та легеневими захворюваннями, особливо при недостатності кровообігу і дихання.
Нерідко зустрічаються скарги на висипи на шкірі і слизових оболонках, Що може бути результатом інфекційних та алергічних захворювань. Тому при опитуванні батьків хворої дитини чи самої хворої дитини треба перш за все встановити контакт з дітьми, хворими на гострі інфекційні хвороби. Крім того, слід вияснити, чи був подібний висип у дитини раніше, і якщо був, то з чим він Пов’язаний, тобто треба встановити наявність харчових, побутових або інших алергенів. Обовязково необхідно з’ясувати, чи супроводжувалась поява висипу підвищенням температури тіла, де спочатку локалізувався висип, як поширювався, як видозмінювався та ін.
Досить часто батьки немовлят скаржаться на підвищену пітливість, особливо на потилиці. Така скарга характерна для початкового періоду рахіту. Підвищена пітливість також може супроводжувати перебіг таких захворювань, як грип, менінгіт, менінгоенцефаліт, поліомієліт тощо.
Скарги на зміни нігтів і волосся найчастіше бувають при їх ураженні грибком.
Після опитування проводять об’єктивне обстеження шкіри і слизових оболонок хворої дитини, яке починають з огляду. Огляд слід проводити в добре освітленому (краще при денному світлі) приміщенні. Дитину роздягають, але поступово, особливо дітей старшого віку, у яких підвищена сором’язливість. В приміщенні, де проводиться огляд, повинно бути тепло. Оглядати дитину слід зверху донизу. Спочатку проводять огляд голови, обличчя, шиї, далі тулуба, а потім кінцівок.
На шкірі обличчя, голови та тулуба можна виявити різні об’єктивні ознаки патологічного процесу в організмі, які проявляються певними змінами шкіри. Ці зміни можна поділити на дві основні групи: запальні і незапальні. До незапальних змін шкіри належить досить обмежена кількість захворювань шкіри (родимки, пухлини, атрофія, гіперкератоз та ін.). На фоні запальних змін шкіри часто виникають різні висипи, які поділяють на первинні та вторинні елементи висипу як наслідок прояву різних інфекційних та неінфекційних захворювань. Під первинними елементами розуміють висипи, якими захворювання розпочинається, а під вторинними — ті, що розвиваються з первинних при подальшому перебігу хвороби.
До первинних елементів висипу належать: пляма, пухир, пухирець, пустула (гноячок), папула (вузлик), горбок, вузол (рис. 56).
Пляма (makula) — обмежена зміна кольору шкіри або слизової оболонки. Розрізняють судинні плями, які виникають внаслідок тієї чи іншої патології судин (стійке або тимчасове розширення, посилення проникливості судинної стінки і т.п.), а також пігментні плями, які можуть бути природженими (невус) і набутими (телеангіоектазії). Розміри плями коливаються в значних межах. Плями розміром до 5 мм блідо-рожевого або червоного кольору називають розеолою. Множинні розеоли розміром 1-2 мм визначають як дрібноцятковий висип. Численні плями розміром від 5 до 10 мм утворюють дрібноплямистий висип. Якщо розміри плями понад 20 мм, то їх називають еритемою. Плями запального характеру при натискуванні на шкіру пальцем зникають і знову з’являються після припинення натискування. Запальні плями можуть злущуватись, пігментуватись, але в кінцевому випадку безслідно зникають.
До незапальних плям, які виникають внаслідок порушення цілістності стінки судин, відносять геморагічні плями, серед яких виділяють: а) петехії (дяткові плями); б) пурпуру — множинні геморагічні плями невеликих розмірів (від 2 до 5 мм); в) екхімози — крововиливи неправильної форми розміром понад 5 мм в діаметрі; г) vibices — смуговидні крововиливи.
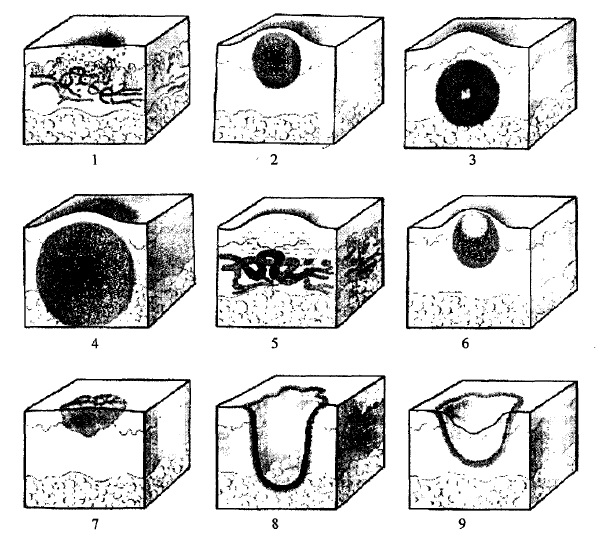
Рис. 56. Схематичне зображення первинних і вторинних елементів висипу
1 — пляма; 2 — папула; 3 — горбок; 4 — вузол; 5 — піхур; 6 — пухирець; 7 — кірка; 8 — виразка; 9 — рубець.
До незапальних плям відносять також судинні плями, пов’язані з неправильним розвитком судин, — телеангіоектазії і пігментні плями, які виникають або внаслідок посиленого відкладання пігменту шкіри (меланіну), або в результаті втрати шкірою здатності відкладати його. При відкладанні великої кількості меланіну розвиваються веснянки, хлоазма і т.д. До дисхромічних, або ахромічних, пігментних плям належать вітиліго (vitiligo), лейкодерма та ін. Характерною особливістю незапальних плям є те, що при натискуванні на них пальцем вони не зникають.
Висип у вигляді плям може виникати при різних патологічних процесах. Зокрема, розеольозний висип спостерігається при черевному висипному тифі, паратифах А і В, сифілісі. При скарлатині висип має характер дрібних густо розташованих червоних плям, які поступово зливаються в суцільне, розлите почервоніння. У хворих на краснуху висип являє собою круглі або овальні плями червоного кольору, що трохи виступають над рівнем шкіри, але ніколи не зливаються. У хворих на кір висипання починається у вигляді невеликих розпорошених червоних плям, число яких зростає, розмір збільшується, і плями набирають неправильних зірчастих обрисів. Сусідні плями починають зливатися, але на суцільному червоному фоні завжди залишаються білі острівці вільної від висипу шкіри. Різні види геморагічного висипу виникають внаслідок підвищеної проникливості судинної стінки або порушення її цілісності при запальних процесах, токсичних впливах, порушенні обміну речовин та ушкодженнях.
Піхур (urtica) — безпорожпинний елемент, що виникає внаслідок гострозапального міжклітинного набряку сосочкового шару дерми і супроводжується інтенсивним свербінням. Піхур має досить великі розміри (20 мм і більше), а також круглу або овальну форму, світло-рожевий або червонуватий колір. З’являються піхурі при дії екзогенних або ендогенних факторів, які викликають підвищену проникливість капілярів. Уртикарні висипи характерні для алергодерматозів.
Пухирець (vesicula) виникає при серозному запаленні і являє собою невелике (розміром 1-5 мм) порожнинне утворення епідермісу, що містить серозну рідину. Розрізняють одно- і багатокамерні пухирці. Вони можуть бути розташовані під роговим шаром, у товщі епідермісу та на його межі з власне шкірою. Коли пухирці розриваються, оголюються ерозії, а нерідко вони зсихаються в кірочку, під якою настає епітелізація. Згруповані пухирці дістали назву герпесу (herpes). Зникають пухирці безслідно, не залишаючи після себе атрофії. Пухирці є характерними елементами екземи, вітряної і натуральної віспи, оперізуючого лишая та деяких інших захворювань.
Пухир (bulla) — велике порожнинне утворення, що містить рідину. Пухир відрізняється від пухирця значно більшими розмірами (13-15 мм і більше). Пухирі найчастіше бувають однокамерними, розташовуються всередині епідермісу, на базальній мембрані або під роговим шаром. Загоюються пухирі безслідно, не залишаючи після себе атрофії. Пухирі виникають при опіках, гострому дерматиті та ін.
Пустула (pustula), або гноячок — обмежене порожнинне утворення гострозапального характеру, виникає внаслідок некрозу епітеліальних клітин. Порожнина пустули містить гнійний ексудат. Виділяють поверхневі пустули (імпетіго), що розташовуються в поверхневих шарах епідермісу, і глибокі пустули, що знаходяться у власне шкірі і підшкірній основі. Поверхневі (епідермальні) пустули зникають безслідно, глибокі (дермальні) залишають після себе рубець. Крім того, розрізняють фолікулярні пустули, пов’язані з волосяними мішечками, і нефолікулярні. Як правило, фолікулярні пустули зумовлені стафілококовою інфекцією, а нефолікулярні-стрептококовою.
Папула (papula), або вузлик — безпорожнинний елемент, який виникає внаслідок різних патологічних процесів в епідермісі і верхніх шарах дерми (скупчення клітин інфільтрату, гіпертрофії тканини шкіри, відкладання в ній продуктів білка). Залежно від розміру виділяють міліарні (просовидні) папули (0,1-0,2 см в діаметрі), лентикулярні (lenticula-еочевиця) папули (до 0,5 см) і нумулярні (пшпта-монета) папули (1-2 см в діаметрі), а папули, що злилися в одне суцільне вогнище, дістали назву бляшок. За формою папули можуть бути плоскими, конічними, напівкулястими, округлими, багатокутними (полігональними). Папули розсмоктуються безслідно. Папульозний висип буває при корі, краснусі, геморагічному васкуліті та ін.
Горбок (tuberculum) являє собою безпорожнинний елемент, який виступає над рівнем шкіри при скупченні клітин запального інфільтрату в глибоких шарах власне шкіри. Через стадію виразки горбок може заміщуватися сполучною тканиною з утворенням рубця або може зникати, залишаючи на своєму місці атрофію шкіри. Розрізняють горбки запальні (при третинному сифілісі, вульгарному вовчаку, лепрі, грибкових ураженнях шкіри та ін.) і незапальні (міома, фіброма).
Вузол (nodus) — це безпорожнинний елемент, який відрізняється від горбка за розміром і місцем локалізації інфільтрату. Первинний інфільтрат вузла розташований в підшкірній основі, і процес поступово поширюється на власне шкіру, а потім і на епідерміс. Розміри вузла більші, ніж горбка. В процесі еволюції вузол може розпадатись з наступним утворенням рубця. До вузлів належать сифілітичні гуми, скрофулодерма, фурункул, карбункул. Великі синюшно-червоні вузли, болючі при пальпації, називаються вузловатою еритемою. Незапальні вузли бувають при новоутвореннях шкіри (ліпома, фіброма).
До вторинних елементів висипу відносяться: ерозія, садно, тріщина, виразка, Рубець, рубцеподібна атрофія, лусочка, кірка, ліхеніфікація, вегетація, пігментація.
Ерозія (erosio) — поверхневий дефект шкіри в межах епідермісу. Виникає в процесі еволюції або порушення цілісності стінок пухирців, пухирів, епідермальних пустул,а також на поверхні запальних папул та інфільтратів. Дно ерозії соковите, не кровоточить, розміри найрізноманітніші, форма відповідає основному елементу. При загоєнні ерозії не залишають помітних слідів на шкірі.
Садно (excoriatio) — це більш глибоке пошкодження шкіри, при якому Уражаються верхні шари дерми. Найчастіше виникає внаслідок механічного ушкодження шкіри (травма, подряпина, розчухування шкіри при сверблячих дерматозах та ін.). Садно, як правило, має лінійну форму і вкрите кров’яними кірочками.
Тріщина (rhagades) з’являється внаслідок втрати шкірою еластичності при тривалих хронічних запальних процесах. Найчастіше тріщини виникають в природних складках, особливо часто в куточках рота, на губах, за вушною раковиною. Розрізняють поверхневі (в межах епідермісу) тріщини, які загоюються без утворення рубців, і глибокі (в межах власне шкіри), які загоюються з рубцем.
Виразка (ulcus) являє собою глибокий дефект шкіри. В процес втягуються дерма, підшкірна основа і прилеглі тканини. Виразки утворюються на місці глибоких пустул, горбків, вузлів, набирають округлих або неправильних обрисів, мають прямовисні, пологі або підриті краї. Загоєння виразок завжди закінчується утворенням рубця.
Рубець (cicatrix) виникає при заміщенні глибоких дефектів шкіри грубою волокнистою сполучною тканиною. Розвиваються рубці на місці виразок, вузлів та інших елементів. Величина і форма рубців залежать від попередніх дефектів шкіри. Розрізняють плоскі (на одному рівні зі здоровою шкірою) рубці, атрофічні, що розташовані нижче від рівня шкіри, і гіпертрофічні рубці, які виступають над шкірою.
Лусочка (squama) — це рогова пластинка, що відторглась з поверхні рогового шару. При нормальній шкірі злущення — це звичайне фізіологічне явище. При патології злущення значно посилюється. Особливо помітне виражене злущення при псоріазі, різнокольоровому і рожевому лишаю. В залежності від величини лусочок розрізняють дрібнопластинчате і велико-пластинчате злущення великими лусочками і пластами.
Кірки (crustae) утворюються при висиханні на шкірі вмісту порожнинних елементів (пустул, пухирців, пухирів), виділень ерозій, виразок та інших висипів. У звязку з цим розрізняють серозні, серозно-гнійні, гнійні і кров’яні кірки. Після їх відпадання залишається тимчасова пігментація або рубець.
Ліхеніфікація (lichenificatio) — ущільнення шкіри з вираженою сухістю, потовщенням із зміною малюнка шкіри і звичайного забарвлення. Виникає внаслідок хронічного запального процесу шкіри (нейродерміт, екзема).
Вегетація (vegetatio) — це розростання сосочків шкіри, що розвивається на дні тривало існуючих морфологічних елементів (при папулах, ерозіях, виразках). Може зустрічатись первинно (наприклад, гостроконечні канділоми).
При вивченні стану шкіри вказують локалізацію ураження, поширеність, характер елементів висипу. Характеризуючи елементи висипу, необхідно визначити їх величину (в міліметрах або сантиметрах), форму (округла, овальна і т.д.), колір (блідий, рожевий і т.д.), консистенцію (тверді, м’які, тістуваті)» кількість (поодинокі, множинні і т.д.), характер розташування (ізольоване, групове) і динаміку розвитку.
При огляді шкіри обличчя перш за все привертає до себе увагу зміна її забарвлення. Досить часто у дітей виявляється блідість шкіри, що може бути проявом зменшення вмісту гемоглобіну і еритроцитів (анемії). Але треба пам’ятати, що блідість шкіри не завжди пов’язана з анемією. Вона може бути обумовлена глибоким розташуванням кровоносних судин або стискуванням їх набряками — мнима блідість (псевдоблідість). Щоб відрізнити справжню блідість від мнимої, слід звернути увагу на колір слизових оболонок (кон’юнктиву очей, червону кайму губ та слизову оболонку ротової порожнини) і вушних раковин.
Для огляду кон’юнктиви треба великими пальцями злегка відтягнути донизу нижні повіки. Огляд слизової оболонки ротової порожнини треба проводити в кінці обстеження дитини, оскільки ця процедура не приємна для неї і може викликати негативну реакцію. Щоб оглянути слизову оболонку ротової порожнини у дитини раннього віку, її треба посадити на коліна матері або медсестри спиною до грудей того, хто держить дитину, колінами мати затискає ноги дитини, а руки притискує до її тулуба. Лікар повинен стояти перед дитиною трохи збоку (справа). Світло повинно падати на обличчя дитини. Правою рукою лікар тримає шпатель, а лівою, яка знаходиться на тім’ї дитини, фіксує голову. Спочатку оглядається слизова оболонка верхньої і нижньої губ, а потім ясен, для чого шпателем відвертають верхню губу вверх, а нижню — вниз. Далі оглядають слизову оболонку щік, шпатель направляють в кут між зубами і щокою, а тоді відвертаючи трохи щоку, поступово шпатель переміщують до кута рота, при цьому детально оглядають слизову оболонку. Після огляду слизової оболонки щік, обстежують слизову оболонку твердого і м’якого піднебіння, язик, а в кінці — зів. Для огляду зіву слід швидким рухом натиснути на корінь язика, щоб дитина широко відкрила рота; це дає змогу гарно оглянути дужки, мигдалики і задню стінку зіву.
Вушну раковину оглядають в проникаючому світлі. Дитину підводять до вікна, повертають спиною до нього, вказівним і великим пальцями відтягують мочку вуха в сторону і оглядають. При мнимій блідості видимі слизові оболонки мають нормальний рожевий колір, а вушні раковини в проникаючому світлі також зберігають рожеве забарвлення. При анемії бліда не лише шкіра, а й губи і слизова оболонка ротової порожнини, кон’юнктиви, вушні Раковини вражають своїм восковим, блідим кольором.
Оглядаючи слизову оболонку очей, слід звернути увагу на склери, зокрема, на розширення судин та наявність крововиливів. При запаленні кон’юнктиви (кон’юнктивіт) спостерігається почервоніння, а іноді й набряклість повік. Кон’юнктивіт має місце у хворих на респіраторні вірусні інфекції, лептоспіроз, кіР, дифтерію тощо. Субкон’юнктивальний крововилив у склеру і більш або менш набряклі повіки характерні для коклюшу.
Зміна кольору склер — різко блакитне забарвлення їх — вважається одним з характерних симптомів природженої крихкості й ламкості кісток з частими й численними переломами (osteogenesis imperfecta). Жовте забарвлення склер спостерігається при жовтяницях різної етіології.
При огляді ротової порожнини можна виявити зміни слизової оболонки щік. Навпроти малих корінних зубів в продромальному періоді у хворих на кір можна спостерігати дрібні (діаметром 1-2 мм) білого кольору обведені зоною гіперемії плями Бельского-Філатова-Коплика. При паротиті часто визначається набряк, гіперемія і збільшення складки, яка оточує протоку слинної залози (симптом Мурсу). У хворих на ексудативний діатез можна спостерігати «географічний язик». У хворих з аденовірусною інфекцією і менінгококовим назофарингітом на задній стінці носоглотки можна виявити гіперемію і збільшені фолікули.
Оглядаючи мигдалики, слід звернути увагу на їх величину і наявність нальоту. Якщо є наліт, то треба визначити його величину, колір, ущільнення, зв’язок з структурними утвореннями мигдаликів. Білувато-сірий або жовтий наліт буває при ангінах, грязно-сірий — при дифтерії, інфекційному мононуклеозі і ангіні Симановського-Плаута-Венсана. При наявності нальоту на мигдаликах треба спробувати його зняти. Якщо наліт легко знімається і розтирається між шпателями, то він, найпевніше, стрептококового походження (стрептококова ангіна). Якщо наліт щільно спаяний з підлеглими тканинами і при спробі зняти його спостерігається кровоточивість, а сам наліт не розтирається, то, скоріш за все він дифтерійного походження.
У новонароджених і дітей грудного віку на слизовій оболонці щік, ясен, а також на язиці часто бувають прояви пліснявки, стоматиту, гінгівіту. При скарлатині спостерігаються некротична ангіна, енантема на твердому і м’якому піднебінні, наліт на язиці сірого кольору, який через три дні зникає і язик стає «малиновий». При лейкозі на слизовій оболонці ротової порожнини спостерігаються стійкий стоматит і кровоточивість ясен. Слід зазначити, що при ураженні печінки може бути жовте забарвлення в ділянці піднебіння і під язиком.
Крім забарвлення в жовтий колір слизових оболонок ротової порожнини і склер при гепатиті і стенозі (або атрезії) жовчної протоки, жовте забарвлення може мати також шкіра. Жовтий колір шкіри в цих випадках виникає внаслідок сильного просякання її білірубином і солями жовчних кислот. Жовтяниця шкіри може супроводжуватись свербінням і тому на шкірі можливі розчухи. Жовте забарвлення шкіри у дітей може виникати також внаслідок надмірного і тривалого вживання в їжу фруктів і овочів, в яких міститься багато каротину. Таку жовтяницю називають кератиновою. Слизові оболонки і склери при ній звичайного забарвлення. Жовтяниця може мати різні відтінки: лимонно- жовтий — при гемолітичній анемії, зеленуватий — при механічних жовтяниця жовто-гарячий — в початкових стадіях захворювання, коли білірубін тільки починає накопичуватись в шкірі. Жовтяниця шкіри і склер, а також слизових оболонок ротової порожнини краще виявляється при денному освітленні.
При огляді шкіри обличчя можна виявити ціаноз, який буває тотальний (захоплює всю поверхню тіла) і регіональний: периоральний — навколо рота, ціаноз носогубного трикутника, ціаноз дистальних ділянок тіла — кінчика носа, губ, кінчика язика, вушних раковин. Ціаноз з’являється при синдромі респіраторних порушень у новонароджених, особливо у недоношених дітей, при пневмонії, пневмотораксі, попаданні сторонніх тіл в дихальні шляхи та деяких інших захворюваннях. Значний ціаноз виявляється у хворих з деякими природженими вадами серця (тетрада Фалло тощо).
При огляді голови слід звернути увагу на шкірні складки за вухами та в ділянці шиї. В цих складках може бути запрілість як прояв ексудативного діатезу. У складках шкіри з’являється почервоніння, спостерігається мокнуття шкіри, яке нерідко призводить до мацерації.
На обличчі прояви ексудативного діатезу можуть бути у вигляді дрібнопапульозних висипів, пухирців, які згодом лопаються, підсихають і утворюють струп, схожий на пригорілі кірочки молока («молочний струп»). Іноді прояви ексудативного діатезу на обличчі обмежуються гіперемією, шорсткістю епідермісу і його висівкоподібним злущенням.
Крім того, при огляді шкіри голови у дітей грудного віку можна помітити жирні себорейні лусочки, які можуть бути і в бровах. Шкіра під ними інфільтрована і червона, іноді мокнуча. Ці зміни шкіри мають назву гнейс і також можуть бути проявом ексудативно-катарального діатезу.
Почервоніння (гіперемія) шкіри як фізіологічне явище спостерігається у новонароджених і може виникати під дією високої чи низької температури, при психічному збудженні, а також механічному подразненні шкіри. Така гіперемія тимчасова, обмежена однією або декількома ділянками. Патологічна гіперемія з’являється при захворюваннях, які супроводжуються лихоманкою, і виявляється у хворих на еритроцитоз (збільшення числа еритроцитів). Обмежене почервоніння шкіри з характерною локалізацією на шиї, щоках, носі, навколо очей має місце у хворих на системний червоний вовчак (симптом «вовчакового метелика»). У хворих на скарлатину при огляді обличчя можна помітити на фоні червоних щік блідість навколо носогубного трикутника (симптом Філатова).
Оглядаючи шкіру, слід звертати увагу на ознаки патологічної пігментації. Після перенесення кору досить довго можна виявляти коричневі плями діаметром 4-5 мм, на яких є легке висівкоподібне лущення. Причому ці елементи настільки типові, що на їх підставі ставлять діагноз перенесеного захворювання без будь-якого анамнезу. При тривалих захворюваннях , наприклад при туберкульозі, хронічних розладах травлення, вся шкіра, особливо на відкритих Ділянках, забарвлюється в бруднувато-коричневий колір. Брудний колір шкіри буває при гіповітамінозі PP. Своєрідна пігментація шкіри спостерігається при недостатності надниркових залоз (аддисонова хвороба). У таких хворих шкіра і навіть слизові оболонки забарвлені в буро-жовтий (бронзовий) колір.
Найбільш виражена пігментація відмічається в ділянці статевих органів, пупка під пахвами та на згинальній стороні суглобів.
Пігмент на окремих ділянках шкіри зовсім зникає при вітіліго. У цих хворих на цілком здоровій шкірі шиї, спини, грудей з’являються білі ділянки круглястої форми з краями, більше пігментованими, ніж навколишня нормально забарвлена шкіра.
При огляді голови звертають увагу на розвиток і ріст волосся, наявність локального або тотального облисіння, розвиток брів і вій. Слід зазначити, що у дітей, хворих на ексудативно-катаральний діатез, спостерігається гребінчиковий ріст волосся, а значна кількість пушкового і більш грубого волосся на чолі характерна для дітей з пілороспазмом. Облисіння в ділянці потилиці у немовлят характерне для рахіту, у старших дітей локальне облисіння буває при грибкових захворюваннях, а також деяких інфекційних та соматичних хворобах.
Оглядаючи шкіру тулуба звертають увагу на її колір, наявність первинних і вторинних елементів висипу, на розвиток судин, значне розростання пушкового волосся.
У дітей до 5-6 років в ділянці поясниці, на крижах і животі можна помітити обмежені сині плями округлої або неправильної форми розміром до кількох сантиметрів. Ці зміни кольору шкіри обумовлені пігментними клітинами, які розташовані в глибоких шарах шкіри. Після 5-6 років вони зникають.
В разі наявності ексудативного діатезу у дитини можна виявити на животі, спині, сідницях групи (подібні до сузір’їв) дрібних рожевих або блідих вузликів (свербець дитячий), які викликають сильне свербіння, особливо вночі. Такі вузлики можуть бути також на кінцівках, шиї і практично не спостерігаються на обличчі. При розчісуванні може виникнути інфекція гноєтворними коками з наступним нагноєнням.
При екземі і деяких формах дерматитів на шкірі тулуба можна помітити стійкі зміни у вигляді спочатку розсіяних, а потім густих червоних дрібних плям або розлитої еритеми, набряклості, утворення папул, вузликів, везикул, які супроводжуюються сильним свербінням і виділенням серозної рідини на поверхні ураженої ділянки шкіри. Через деякий час мокнення поступово зменшується, появляються кірочки, які зсихаються і поступово злущуються.
У дітей з хронічними захворюваннями печінки, особливо при цирозах, на шкірі тулуба можна помітити судинні утворення, які трохи виступають над рівнем шкіри і мають велику кількість маленьких відгалужень — «судинні зірочки» (ангіоектазії). На шкірі тулуба можна виявити також судинні пухлини — ангіоми. Вони досягають великих розмірів і проростають в прилеглі тканини і органи.
У новонароджених при огляді шкіри живота слід звернути велику увагу на пупкову ранку і розвиток венозної сітки навколо пупка. При пупковому сепсисі у новонароджених біля пупка виникає значний венозний малюнок.
Далі оглядають шкіру кінцівок. При цьому необхідно звернути увагу також на колір шкіри, наявність первинних і вторинних елементів, розвиток судин. Слід зазначити, що у дітей часто на нижніх і верхніх кінцівках шкіра має «мармуровий малюнок», що свідчить про дисфункцію вегетативної нервової системи. При хронічних ураженнях печінки шкіра долонь і підошов часто червона. При грибкових ушкодженнях в міжпальцевих складках, на ступнях можна спостерігати, почервоніння, тріщини.
Нігті при ураженні грибком також мають інший вигляд (легко ламаються, змінюють колір, потовщуються). При епідермофітії та трихофітії на нігтях з’являються поодинокі плями, потовщення жовтого кольору з краю нігтьової пластинки, поверхня нігтя стає нерівною, вільний край наче поїдений і вищерблений.
На верхніх кінцівках можна помітити на шкірі плеча рубці після щеплення проти натуральної віспи і туберкульозу.
Візуальні дані завжди доповнюються даними, одержаними при пальпації шкіри. Перед пальпацією руки треба помити, зігріти, а якщо вони шорсткі, то змастити пом’якшуючим кремом. Спочатку проводять поверхневу пальпацію. Її здійснюють обережно, не спричиняючи дитині неприємних відчуттів, особливо ніжно слід пальпувати місця, в яких знаходяться запальні інфільтрати. При цьому необхідно весь час слідкувати за виразом обличчя дитини, розмовою відволікати її увагу від обстеження. За допомогою поверхневої пальпації оцінюють властивості шкіри, її бархатистість, м’якість або, навпаки, грубість, шорсткість, сухість чи вологість.
Для визначення вологості чи сухості шкіри її слід погладити тильною поверхнею пальців на симетричних ділянках тулуба, в пахвах і пахвинах, на кінцівках, особливо в ділянці долонь і підошов. Підвищена вологість шкіри часто буває у дітей пре- і пубертатного віку, що в основному обумовлено вегатативною дисфункцією. Нерідко підвищена вологість шкіри буває у дітей, хворих на невроз. Крім того, пітливість спостерігається при критичному падінні температури тіла, в початковій стадії поліомієліту, при грипі, туберкульозі (нічна проливна пітливість), бруцельозі, малярії. У немовлят підвищена пітливість шкіри в ділянці потилиці свідчить про наявність рахіту. Суха шкіра характерна для гіповітамінозу, кахексії різного походження, ексудативного Діатезу, гіпотиреозу, цукрового діабету тощо.
У здорових дітей шкіра бархатиста на дотик, помірно волога і тепла. У хворих дітей при пальпації можна визначити підвищення або зниження температури шкіри. Температуру шкіри визначають також на симетричних Ділянках голови, тулуба, кінцівок шляхом дотику пальцями до шкіри. Локальне підвищення температури шкіри буває при запальних процесах в суглобах, лімфатичних вузлах, в підшкірній основі. Локальне зниження температури шкіри, зокрема похолодання кінцівок, у дітей часто обумовлене спазмом судин, Ураженням центральної і периферичної нервової системи.
При поверхневій пальпації шкіри можна відмітити також підвищену больову чутливість шкіри — гіперестезію. Це явище спостерігається при менінгіті, мієліті, істерії тощо.
За допомогою глибокої пальпації визначають товщину складки шкіри, її еластичність і ламкість капілярів.
Еластичність шкіри досліджують в місцях, в яких шкіра не має підшкірної основи (тильна сторона кисті, ліктьовий згин). Для визначення еластичності шкіри її захоплюють вказівним і великим пальцями в складку і відпускають. Якщо складка шкіри відразу вирівнюється, то еластичність оцінюють як задовільну. При зневодненні, коли організм швидко втрачає воду, наприклад при кишковому токсикозі або при частому блюванні іншого походження, шкіра втрачає еластичність, і складка довго не випрямляється або випрямляється поступово. Це дуже важлива ознака, на підставі якої роблять висновок про ступінь зневоднення організму. Особливо велике значення має визначення еластичності шкіри у немовлят, які легко втрачають рідину під час різних захворювань.
Товщину шкірної складки визначають в тих же місцях, що й еластичність, але складку слід виміряти.
Для оцінки стану капілярів шкіри використовують пробу джгута або щипка.
Дослідження феномена джгута (симптом М.П.Кончаловського-Румпель- Леєде) проводять таким чином: на плече вище ліктя накладають еластичний джгут (або манжетку від апарата для вимірювання артеріального тиску) так туго, щоб з’явився легкий ціаноз кисті, але не до зникнення пульсу на променевій артерії. Джгут залишають на 3-5 хв., після чого його знімають і ретельно оглядають шкіру в ділянці ліктьового згину і передпліччя. У здорових дітей (симптом М.П.Кончаловського-Румпеля-Леєде негативний) на ліктьовому згині шкіра залишається після зняття джгута зовсім чистою або на ній з’являються поодинокі точкові крововиливи (петехії). При позитивному симптомі М.П.Кончаловського-Румпеля-Леєде шкіра на ліктьовому згині покривається петехіями, кількість яких перевищує 4-5.
Для проведення проби щипка необхідно шкіру без підшкірної основи (в ділянці над- або підключичної ямки) захопити в складку великим і вказівним пальцями обох рук. Відстань між пальцями лівої і правої руки на складці шкіри повинна бути 2-3 мм, частини складки слід змістити в протилежні сторони поперек довжини складки, або з’єднати пальці за її довжиною, а потім розтягнути складку в протилежні сторони за її довжиною. Поява на місці щипка більше 4-5 петехій вказує на позитивний симптом щипка (симптом П. В. Кожевникова).
Іноді для оцінки стану капілярів шкіри використовують молоточковий симптом — поява крововиливів (синяків) при постукуванні перкусійним молоточком по шкірі грудини хворого.
Підвищена ламкість судин шкіри спостерігається у хворих на скарлатину, геморагічний васкуліт, лейкоз, сепсис, хронічний гепатит тощо.
Обстеження підшкірної основи проводиться за допомогою тих же методів, що і обстеження шкіри.
При опитуванні батьків хворої дитини або самої дитини (старшого віку) звертають увагу на скарги. Типові скарги при ураженні підшкірної основи: зниження або збільшення жирових відкладень в підшкірній основі, набряки, ущільнення підшкірної основи та ін. Перш за все слід з’ясувати причини, які призвели до появи цих скарг. Для цього звертають увагу на якість харчування, режим, об’єм їжі протягом дня (особливо це важливо для немовлят), на захворювання органів травлення, ендокринні хвороби (цукровий діабет, тиреотоксикоз, мікседема та ін.). При наявності скарг на набряки з’ясовують час їх появи (зранку або в кінці дня), частоту сечевипускання і об’єм сечі за добу, біль в попереку, біль і неприємні відчуття в ділянці серця, появу задишки. Якщо є скарги на ущільнення підшкірної основи у немовлят, то треба з’ясувати, як доглядають дитину, чи не було переохолодження (особливо у новонароджених), як давно з’явилось ущільнення, чи не було підвищення температури тіла і т.п.
Після опитування проводять огляд. Як і при огляді шкіри, слід дотримуватись тих же правил. Спочатку проводять загальний огляд, зосереджують увагу на ступені розвитку підшкірної основи і рівномірності її розподілу. Підшкірна основа може бути розвинена надмірно, помірно і недостатньо, а розподілена — рівномірно чи нерівномірно.
Найчастійше рівномірний надмірний розвиток підшкірної основи буває у немовлят (паратрофія) при їх перегодовуванні або при вживанні надмірної кількості одного із основних інгредієнтів їжі (жирів, білків або вуглеводів). У дітей старшого віку надмірний рівномірний розвиток підшкірної основи (ожиріння) також буває екзогенного аліментарного походження (при переїданні тощо).
Нерівномірне надмірне відкладання жиру розвивається у дітей з захворюваннями ендокринних залоз: гіпофіза, щитовидної, статевих та інших, а також при ураженні нервової системи (церебральне, діенцефальне та ін.). При синдромі Іценко-Кушинга під впливом глюкокортикоїдів виникають тяжкі ендокринно-обмінні порушення. Розвивається ожиріння з переважним відкладанням жиру на тулубі і обличчі. Обличчя стає місяцеподібне, його колір •нтенсивно червоний з ціанотичним відтінком. Шкіра тулуба суха з наявністю Численних стрій атрофічного характеру.
Розрізняють чотири ступеня ожиріння: І ступінь — перевищення маси тіла Становить 10-29%, II ступінь — 30-49%, III ступінь — 50-99%, IV ступінь — 100% і більше.
У дітей першого року життя зменшення товщини підшкірної основи (гіпотрофія) спостерігається при кількісному або якісному недоїданні, голодуванні, тяжких інфекційних захворюваннях (дизентерія та ін.), природжених вадах розвитку. Розрізняють три ступені гіпотрофії:
а) при І ступені у немовлят підшкірна основа зникає на животі і стоншується на тулубі, дефіцит маси тіла становить від 11 до 20%;
б) при II ступені підшкірна основа зникає на тулубі та кінцівках і залишається тільки на обличчі (так звані «смоктальні подушечки» Біша), дефіцит маси тіла становить від 21 до 30%;
в) при III ступені підшкірна основа у немовлят повністю зникає. Шкіра дрябла, позбавлена еластичності, зовсім втрачає пружність, звисає дряблими складками, особливо на стегнах, обличчя дитини має вигляд старечого, в зморшках і складках. Дефіцит маси тіла становить понад 30%.
Така послідовність зникнення підшкірної основи (живіт, тулуб, кінцівки, обличчя) зумовлена різним складом підшкірної основи. На животі підшкірна основа переважно складається з поліненасичених жирних кислот, які мають низьку точку плавлення, а на обличчі вона містить переважно насичені жирні кислоти з високою точкою плавлення.
Зменшення підшкірної основи у дітей старшого віку спостерігається внаслідок гострих і хронічних інфекційних захворювань, кількісного і якісного недоїдання, ендокринних захворювань (цукровий діабет, тиреотоксикоз, хвороба Сіммондса), тяжких захворювань дихальної і серцево-судинної системи та ін.
Після загального огляду, при якому виявляють розвиток і розподіл підшкірної основи, слід ретельного оглянути обличчя, тулуб, кінцівки.
При огляді обличчя можна виявити наявність набряків або пастозність шкіри нижніх і верхніх повік. Набряки нижніх повік («мішечки») і обличчя спостерігаються переважно при захворюваннях нирок.. Шкіра при цьому має бліде забарвлення, набряки з’являються після сну, легко переміщуються, м’які. Місцевий набряк обличчя буває при паротиті, екземі, бешихевому (рожистому) запаленні.
Набряки обличчя і повік можуть виникати також при алергічних реакціях чи захворюваннях, ексудативному діатезі, мікседемі, гемолітичній хворобі новонароджених, при тяжкому голодуванні (безбілкові набряки, квашіокор). Як правило, набряки і пастозність при цих хворобах поширюються і на інші частини тіла.
Повіки різко набрякають при запаленні лобових пазух (фронтит), решітчастої кістки (етмоїдит), а також при дакріоциститі і кон’юнктивіті. Набрякають віки і меншою мірою все обличчя при тяжкій формі коклюшу внаслідок застою, спричиненого частими приступами судорожного кашлю.
Оглядаючи шию можна виявити набряк підшкірної клітковини, який моЖе бути пов’язаний з дифтерією, що свідчить про токсичний перебіг І ЗЛОЯКІСНІСТЬ захворювання. Набряк шиї виявляється також при паротиті (субмаксиліт)1 гострому запаленні шийних лімфатичних вузлів. При емпіємі плеври і У немовлят при запаленні легень можна спостерігати набряки грудної клітки-
Наявність набряків на передній черевній стінці характерна для пупкового сепсису, а у старших дітей — для осумкованого перитоніту.
Оглядаючи тулуб, слід звернути увагу на поперек. Набряки в цій ділянці бувають при деяких захворюваннях нирок (нефротична форма гломерулор- нефриту, нефротичний синдром, паранефрит тощо).
Слід детально оглянути також сідниці, нижні і верхні кінцівки. У новонароджених, особливо недоношених, насідницях і стегнах можна помітити місцеве або дифузне ущільнення підшкірної клітковини, що називається склеремою. Уражені склеремою ділянки шкіри і підшкірної основи характеризуються значним ущільненням і твердістю, шкіра над таким ущільненням не згортається в складку, бліда, холодна, туго натягнута, при натискуванні пальцем не залишаються заглибини. Виникнення склереми пов’язане з переохолодженням тіла, зневодненням, виснаженням, особливостями обміну речовин.
При огляді можна також виявити зміни підшкірної основи, близькі до склереми, які, крім ущільнення характеризуються набряком підшкірної клітковини. Таке явище має назву склередема. Для склередеми характерні щільна, тверда набряклість зі збільшенням ділянки ураженої частини тіла, синювато-блідий, ніби мармуровий, колір шкіри. Склередема обумовлена особливостями хімічного складу жиру підшкірної клітковини (високий вміст насичених жирних кислот) у дітей раннього віку та порушеною проникливістю стінок капілярів.
Виникнення набряку нижніх кінцівок (гомілок і стоп) може бути пов’язане із захворюванням серця. Такі набряки з’являються під вечір, мають синюшне забарвлення. На верхніх і нижніх кінцівках можна спостерігати місцеві набряки в місцях виникнення гострих запальних процесів (флегмона, фурункул, карбункул та ін).
Після огляду проводять пальпацію підшкірної основи. Ретельно пальпують підшкірну клітковину на всіх ділянках тіла, використуючи при цьому глибоку пальпацію. Її проводять в тому ж порядку, що і шкіри (зверху вниз). При ощупуванні підшкірної основи звертають увагу на підвищене її ущільнення, інфільтрацію, болючість, набряклість.
Потім визначають товщину підшкірної основи на животі, передній поверхні грудної клітки і під кутами лопаток. Це необхідно у зв’язку з тим, що при різних захворюваннях зникнення і відкладання підшкірної жирової клітковини відбувається на різних ділянках тіла.
Для визначення товщини підшкірної основи на животі шкіру і підшкірну основу захоплюють в складку великим і вказівним пальцями правої і лівої рук на рівні пупка зовні від прямих м’язів з обох сторін. Великий палець повинен Заходитись зверху, а вказівний — знизу складки. Товщину підшкірної основи на передній поверхні грудної клітки визначають під нижнім краєм по серединно-ключичній лінії, а на задній поверхні — під кутами лопаток.
У здорових дітей раннього віку товщина підшкірної основи в нормі становить 1,5-2 см (як правило, не менше 1 см).
За допомогою пальпації досить легко можна відрізнити склерему від склередеми. Зокрема, після натискування пальцем на підшкірну основу при склеремі не залишається ніяких слідів, тоді як при склередемі утворюється заглибина, яка зникає поступово.
Пальпаторно слід впевнитись у відсутності чи наявності набряків, а також можна визначити переднабряковий стан (пастозність). Для цього вказівним пальцем натискують на шкіру і підшкірну основу там, де вона безпосередньо прилягає до кісток (над великогомілковою кісткою, на крижах та ін.), а потім вказівним пальцем погладжують місце натискування. При наявності набряку в місці натискування утворюються ямочки, які повільно зникають, а при пастозності тільки відчуватиметься нерівність поверхні (невеличке заглиблення).
Слід зазначити, що набряки, які виникають в результаті ураження нирок і серцево-судинної системи, відрізняються рядом ознак, що наведені в табл. 61.
За допомогою пальпації визначають також тургор (пружність) м’яких тканин. Тургор — це властивість м’яких тканин чинити опір, який відчувається при стискуваннні пальцями шкіри і всіх м’яких тканин. Тургор тканин визначають на внутрішній поверхні плеча і стегна, для чого великим і вказівним пальцями руки стискують шкіру, підшкірну основу і м’язи. При цьому оцінюють відчуття опору, який виникає при стискуванні.
Таблиця 61. Характерні ознаки набряків серцевого і ниркового походження
| Походження
набряків |
Час появи набряків | Колір
набряків |
Топографія
набряків |
Щільність
набряків |
| Серцеві
Ниркові |
Після фізичного навантаження, в кінці дня Після сну, вранці | Синюшний
Блідий, алебастрового відтінку |
На нижніх кінцівках
На обличчі, повіках, на крижах, в ділянці статевих органів |
Щільні, заглибина заповнюється повільно
Легко перемішуються при зміні положення тіла, нещільні, заглибина швидко виповнюється |
У здорової, нормально вигодованої дитини м’які тканини на дотик щільні пружні і пальці відчувають виражену їх опірність, стиснута між ними тканина негайно випрямляється, як тільки її перестають стискувати. Це так звании нормальний тургор. При зниженому тургорі відчуваються млявість і знижена опірність. Зниження тургору тканин має місце при захворюваннях, приводять до зневоднення і виснаження, наприклад, при гострих розладах травлення, хронічних інтоксикаціях та ін.
Пальпаторно можна визначити пухлини підшкірної основи (ліпоми). Вони пальпуються як м’якопластичні або щільні підшкірні вузли, рухомі і вкриті нормальною шкірою.