Функціональна активність імунної системи у дітей різних вікових груп має значні відмінності, які визначають їх чутливість до інфекційних агентів і впливають на захворюваність.
Особливості імунної системи у плода можна розподілити на дві групи. До першої з них належать особливості розвитку (онтогенезу) імунної системи, до другої — особливості її функціонування.
В онтогенезі імунної системи виділяють такі особливості:
1) розвиток клітин і органів імунної системи відбувається незалежно, з різних ембріональних закладок і спочатку функціонально вони не взаємодіють;
2) утворення материнських клітин лімфопоезу відбувається не в спеціалізованих органах імунної системи, які не виконують своєї специфічної функції, а спочатку в жовтковому мішку (на 3-6-му тижні внутрішньоутробного періоду), а потім в ембріональній печінці (на 6-15-му тижні внутрішньо- утробного періоду);
3) характерна міграція стволових клітин в центральні органи імуногенезу і їх ізольоване дозрівання в зрілі Т- і В-лімфоцити (на 12-16-му тижні внутрішньоутробного періоду);
4) характерна послідовність синтезу імуноглобулінів, що проявляється більш раннім синтезом lgM і IgG (на 20-му тижні внутрішньоутробного періоду), тоді як синтез IgA дещо запізнюється, і ця властивість імуно-компетентних клітин з’являється після 30-го тижня внутрішньоутробного періоду.
Клінічне значення наведених даних полягає в тому, що вони є основою для розуміння патогенезу вроджених імунодефіцитних станів. Механізм виникнення найбільш поширених вроджених імунодефіцитів у дитячому віці представлений в табл. 42.
Таблиця 42. Становлення основних імунних реакцій в онтогенезі і формування вроджених імунодефіцитних станів
| Тиждень
гестації |
Імунні реакції | Вроджений імунодефіцит |
| 6-8 | Формування тимусу | Синдром Ді Джорджа |
| Синдром Незелофа | ||
| 8-9 | Початок диференціювання лімфоцитів у | Лімфоцитофтиз |
| загрудинній залозі | ||
| 10-12 | Початок синтезу імуноглобулінів (Ig М, | Хвороба Брутона |
| IgG) | ||
| 11-12 | Початок функціонування кісткового | Ретикулярна дисгенезія |
| мозку | ||
| 12-15 | Заселення лімфатичних вузлів | Синдром Луї-Бара |
| лімфоцитами | ||
| 30 | Синтез Ig А | Селективний дефіцит їй А |
Наприкінці першої половини вагітності, як правило, закінчується формування імунної системи, диференціювання Т- і В-лімфоцитів як основних клітин імунної системи і їх субпопуляцій, а також відбувається становлення Функціональної активності імунної системи. Протягом другої половини вагітності імунна система плода досить активна, але як морфологічно, так і Функціонально вона незріла.
По-перше, у другій половині вагітності Т-система імунітету недосконала, Що проявляється меншим числом Т-лімфоцитів, кількість яких навіть на момент народження нижча (до 50%), ніж у дітей в постнатальному періоді та дорослих (60-70%). Але із збільшенням строку вагітності кількість Т-лімфоцитів в периферичній крові поступово зростає з 25 до 50%. Цитотоксична функція Т- лімфоцитів-кіллерів значно нижча, тоді як їх проліферативна активність у відповідь на дію мітогену фітогемаглютиніну (ФГА) досить висока і не відрізняється від показників у дорослих.
Недостатньо повноцінна активність Т-системи імунітету у плода обумовлює високу чутливість до протозойних і вірусних інфекцій, наприклад, таких як краснуха, герпес, вірусний гепатит, токсоплазмоз, лістеріоз та ін.
По-друге, кількість В-лімфоцитів у плода найбільш висока до 28-го тижня вагітності і в подальшому їх число знижується з 35 до 25% на момент народження.
По-третє, В-лімфоцити у плода не можуть перетворюватись в плазматичні клітини і ця здатність з’являється вже після народження, починаючи з 1,5- місячного віку. Ця особливість пояснює той факт, що у плода відзначається дуже низький рівень lg М і lg А, які синтезуються, а не проникають через плаценту. У плода рівень IgM (менше 0,1 г/л) становить приблизно 8-10% його концентрації у дорослих, а рівень IgA (0,03-0,05 г/л) — тільки 0,4% рівня дорослих.
Визначення рівня імуноглобулінів вказаних класів може бути показником внутрішньоутробного інфікування плода. Вважають, що якщо рівень IgM перевищує 0,2 г/л, а концентрація IgA вища 0,1 г/л, то це свідчить про перенесену внутрішньоутробну інфекцію.
Концентрація lg G у плода досягає 99% його рівня у дорослих. Це зумовлено не власним синтезом цього класу імуноглобуліну, а його трансплацентарною передачею від вагітної. Материнські IgG проникають через плаценту протягом вагітності, але особливо активно цей процес відбувається між 22-26-м тижнями внутрішньоутробного періоду. Трансплацентарний транспорт IgG забезпечується Fc-рецепторами, які знаходяться на плаценті.
Трансплацентарне проникнення материнських IgG забезпечує захист плода і організму дітей в перші місяці життя від інфікування патогенними мікроорганізмами, проти яких використовується гуморальний тип імунітету. Завдяки цьому діти в першому півріччі не хворіють на кір, вітряну віспу, скарлатину, дифтерію та деякі інші інфекції.
У постнатальному періоді життя відбувається подальше становлення і дозрівання імунної системи.
Тимус (загрудинна залоза) є центральним органом імуногенезу. Він знаходиться за грудиною на рівні II-IV ребра. У новонароджених маса загрудинної залози становить у середньому 12 г і поступово збільшується, досягаючи в період статевого дозрівання 35-40 г, а потім починає зменшуватись за рахунок епітеліального компонента строми органа. При оцінці гісто- структури залози звертає увагу те, що у дітей переважає кіркова речовина, шо містить велику кількість лімфоцитів (тимоцитів). Тимус забезпечує проліферацію і дозрівання клітин в активно функціонуючі Т-лімфоцити. Ие відбувається під впливом ряду факторів, які активно синтезуються в тимусь так званих тимічних гормонів — тимозину, тимопоетину, ткмаліну та ін.
Селезінка відіграє важливу роль в імунних реакціях організму. В ній відбувається накопичення плазматичних клітин із В-лімфоцитів, які поті*1 синтезують антитіла до мікробних і тканинних антигенів. У дітей перекладки селезінки ніжніші і багатші на клітинні елементи, ніж у дорослих, її будова ще не закінчена і цей процес спостерігається протягом 7-8 років життя.
Лімфатичні вузли у новонароджених і дітей раннього віку мають дещо більші розміри, тонку і ніжну капсулу, м’які, мало містять сполучної тканини і трабекул, але досить багаті на лімфоїдні елементи. їх синуси широкі, однак крайовий синус не виражений.
Лімфатичні вузли виконують бар’єрно-фільтраційну функцію, затримуючи корпускулярні антигени, та захисну функцію, синтезуючи імуноглобуліни. Проте вказані функції лімфатичних вузлів у дітей першого року життя недосконалі, що може сприяти генералізації інфекційного процесу.
Характеризуючи стан Т-системи імунітету у дітей раннього віку, не можна вважати його дефіцитним, оскільки, незважаючи на низький процент Т- лімфоцитів (45-53%), їх абсолютна кількість значно більша, ніж у дорослих. З віком відносна кількість Т-лімфоцитів зростає, а абсолютна зменшується, оскільки зменшується загальна кількість лімфоцитів в периферичній крові. Як правило, до 7-8 років відносна і абсолютна кількість Т-лімфоцитів в периферичній крові дітей досягає величин дорослих людей (табл. 43).
Крім того, Т-лімфоцити у новонароджених мають високу здатність до проліферації і трансформації в бластні клітини під дією ФГА.
У популяції Т-клітин співвідношення Т-лімфоцитів-хелперів і супресорів у новонароджених значно відрізняється від дорослих. У новонароджених в периферичній крові співвідношення Т-хелперів і Т-супресорів дорівнює 3,1-3,3, у дорослих — 2-2,5.
Цитотоксична активність Т-лімфоцитів у дітей раннього віку знижена, що обумовлює високу чутливість дітей до вірусів, які розмножуються в клітинах, а їх лізис забезпечують саме Т-лімфоцити-кіллери.
Таблиця 43. Показники клітинної ланки імунної системи у дітей різних вікових груп
| Вік | Т-лімфоцити | В-лімфоцити |
| •109в1л % | •109в 1 л % | |
| Новонароджені
1-12 міс. 1-7 років 8-14 років |
2.9- 3,3 48-53
2.5- 2,7 55-60 1.9- 2,1 60-65 1.5- 1,8 65-70 |
0,5-1,1 20-25
0,4-0,6 18-23 0,3-0,5 17-20 0,3-0,4 18-25 |
Таблиця 44. Середня концентрація імуноглобулінів у сироватці крові дітей залежно від віку
| Вік | lg G, г/л | lg А, г/л | lg М, г/л |
| 1-7 днів | 11,6(8,8-15,5) | 0,14(0-0,27) | 0,19(0,06-0,33) |
| 1 міс. | 10,9 (5,8-15,6) | 0,09 (0-0,26) | 0,23 (0,07-0,54) |
| 3 міс. | 4,3 (1,7- 7) | 0,37 (0,09-0,66) | 0,51 (0,24-0,78) |
| 5 міс. | 5,1 (1,8- 8,3) | 0,37 (0-0,90) | 0,6 (0,11-1,10) |
| 7 міс. | 7(3-11,0) | 0,44 (0,05-0,82) | 0,71 (0,36-1,08) |
| 10 міс. | 8,2 (3,4-12,9) | 0,46 (0-0,88) | 0,8 (0,13-1,47) |
| 12 міс. | 9(4,6-13,4) | 0,49 (0,12-0,86) | 0,82(0,36-1,24) |
| 2 роки | 9,1 (5,4-12,9) | 0,63 (0,24-1,03) | 0,87(0,48-1,35) |
| 3 роки | 9,5 (4,6-14,6) | 0,78 (0,26-1,32) | 0,9 (0,48-1,33) |
| 4 роки | 10 (5,7-14,3) | 0,87 (0,27-1,46) | 0,95 (0,4-1,5) |
| 5 років | 10,4 (4,8-15,9) | 0,94(0,12-1,73) | 0,97 (0,51-1,44) |
| 6-10 років | 12,2(5,4-17) | 1,14(0,37-1,9) | 1,03 (0,51-1,55) |
| 11-15 років | 11,7 (5,3-18,1) | 1,24 (0,58-1,9) | 1,15(0,44-2,14) |
Для дітей віком 3-6 міс. характерна транзиторна гіпоімуноглобулінемія. Концентрація імуноглобулінів в цей період мінімальна і становить лише 33- 37% рівня дорослих. Це відбувається тому, що материнські IgG катаболі- зуються, а власний синтез імуноглобулінів ще недостатній (рис. 45).
У подальшому, починаючи з 6-місячного віку, концентрація IgG поступово наростає, але до 12-16 років досягає лише 90% рівня дорослих. Що стосується lg А і lg М, то їх рівень відразу після народження поступово зростає і до 12-16 років досягає 80-85% рівня дорослих людей (рис. 45).
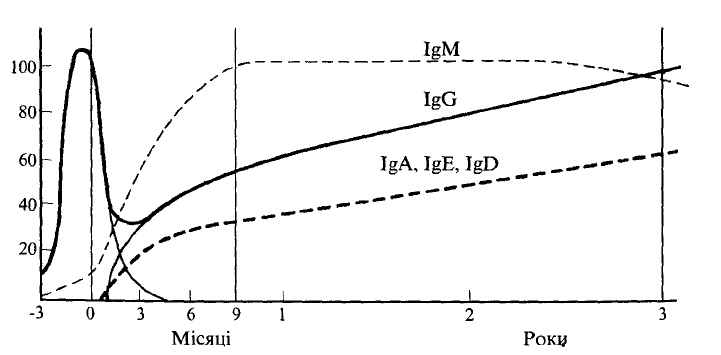
Рис. 45. Динаміка рівня імуноглобулінів у сироватці крові у дітей першого року життя (в %).
Слід також відзначити, що у новонароджених, особливо в перші дні життя, значно знижений рівень секреторного IgA (в слині, сечі, шлунковому соку та ін.), ІД° сприяє колонізації слизових оболонок верхніх дихальних шляхів, сечових шляхів і травного каналу патогенними бактеріями. Але вже через 6-8 тиж. після народження у дітей спостерігається інтенсивний синтез секреторного IgA.